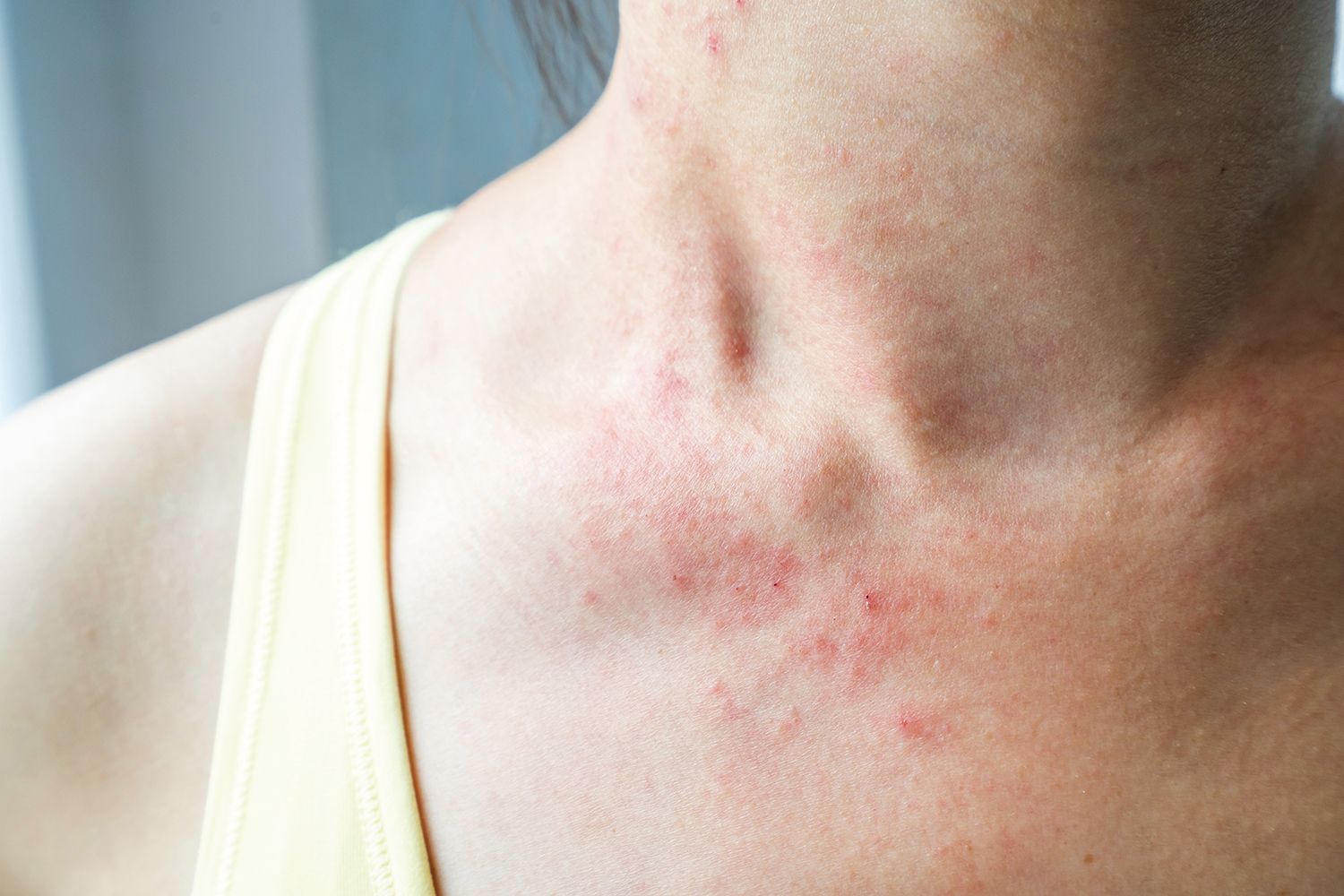
Pacienţii diagnosticaţi cu diferite neoplasme pot avea numeroase reacţii adverse cutanate, secundare tratamentului cu chimioterapice, pruritul fiind unul dintre simptomele supărătoare ale urticariei cronice spontane. Din fericire, există numeroase strategii terapeutice pentru a controla reacţiile de la nivelul pielii.
Cea de-a patra Conferinţă a Asociaţiei Române de Imuno-Dermatologie și cea de-a 49-a Conferinţă a Societăţii de Imunologie din România s-au desfășurat în perioada 30 septembrie – 3 octombrie, atât onsite (la Institutul Clinic Fundeni), cât și online. Au fost prezentate cele mai noi informaţii privind rolul interleukinei 31 în urticaria cronică spontană, infecţia cu SARS-CoV-2 la pacienţii cu imunodeficienţă comună variabilă, comportamentul diferiţilor biomarkeri în progresia bolii parodontale, infecţiile respiratorii recurente la copii, reacţiile adverse cutanate ale unor citostatice și multe alte subiecte de interes din sfera imunologiei și dermatologiei.
Despre noile perspective legate de interleukina 31 (IL-31) și posibilităţile unor noi ţinte terapeutice a vorbit pe larg dr. Carmen-Teodora Dobrican, în cea de-a doua zi a evenimentului. Aceasta a afirmat că tratamentul, la ora actuală, pentru urticaria cronică spontană este „destul de dificil, întrucât nu există o cauză bine identificată”. În prezent, se prescriu antihistaminice non-sedative, dar medicul subliniază că doza aprobată pe prospect ajută în mai puţin de 50% dintre cazuri: „Deși ghidurile de urticarie permit o creștere de patru ori a dozei, cu administrare câte două comprimate dimineaţa, două comprimate seara, rămâne un număr mare de pacienţi care au beneficii minore, adică sunt insuficient trataţi”. Din acest motiv, găsirea altor strategii terapeutice pentru persoanele cu această patologie este absolut necesară.
În lumina reflectoarelor, în tratamentele pentru această formă de urticarie cronică au pătruns în ultimii ani interleukinele, printre care și IL-31. Despre aceasta se știe că este implicată în apariţia pruritului. Cercetările recente au dus la descoperirea unor noi metode terapeutice, cum ar fi utilizarea Nemolizumabului, un anticorp ţintit împotriva receptorului specific pentru IL-31. El împiedică legătura dintre interleukina 31 și receptorul pentru IL-31, blocând întreaga cascadă de reacţii pe care aceasta le declanșează în organism. În plus, studiile clinice au demonstrat că utilizarea acestui anticorp monoclonal reduce mult pruritul.
O scurtă prezentare despre reacţiile adverse cutanate ale unor citostatice a avut dr. Florin Bujoreanu, care a detaliat în ce constă managementul acestor reacţii induse de chimioterapice în neoplasmele din sfera ginecologică. Principalele citostatice implicate în reacţiile adverse dermatologice fac parte din două categorii: inhibitorii EGFR și taxanii. Pacienţii aflaţi sub tratament cu inhibitori ai EGFR pot avea modificări ale părului, începând de la fragilitate și încetinirea creșterii până la alopecie (care este reversibilă), hirsutism facial, tricomegalie. Pentru tratarea alopeciei non-cicatriciale se pot folosi: minoxidil, hidrocortixon 0,2% topic și șampoane nutritive, iar în cazul hirsutismului, se recomandă eflornitină 12% (cremă) și tehnicile de epilare laser sau cu lumină intens pulsatilă.
Reacţia papulopustuloasă de tip acneiform are o frecvenţă mare la pacienţii trataţi cu inhibitori ai EGFR, iar printre măsurile recomandate se află fotoprotecţia, în primul rând, crema cu hidrocortizon 1% și tratamentul cu antibiotice din spectrul tetraciclinelor, cum ar fi doxiciclina (100 mg de două ori pe zi, în primele șase săptămâni) și minociclina (doza profilactică de 100 mg pe zi).
În privinţa reacţiilor adverse induse de taxani, au fost menţionate cele mai prescrise citostatice din sfera cancerelor ginecologice: Docetaxel și Paclitaxel. Din păcate, incidenţa reală a efectelor adverse dermatologice la pacienţii cărora li se administrează taxani nu este pe deplin cunoscută. Ca reacţii adverse la taxani, au fost observate: reacţii acute în timpul administrării parenterale, eritrodisestezie palmo-plantară, modificări ale părului și unghiilor, erupţii maculare și papulare, fotosensibilitate, reacţii cutanate care pot pune viaţa în pericol, lupus eritematos medicamentos și leziuni ale mucoasei orale.
Câteva măsuri terapeutice recomandate la pacienţii cu eritrodisestezie fixă, care pare a fi o reacţie specifică docetaxelului, sunt: mănușile îngheţate sau aplicare de pachete cu gheaţă (folosite pentru prevenirea onicolizei); utilizarea inhibitorilor de ciclooxigenază II; dacă se dezvoltă eritem, se recomandă corticosteroizi sistemici sau topici cu potenţă ridicată; lidocaină aplicată topic, care este utilă în calmarea durerii.
Dr. Irena Nedelea a avut o prezentare amplă despre infecţia cu SARS-CoV-2 la pacienţii cu imunodeficienţă comună variabilă. Medicul a punctat în prezentarea sa și câteva informaţii despre modificările imunologice care au fost identificate în contextul COVID-19. „Limfopenia este un factor de prognostic în cazurile severe (de COVID-19 – n.red.), astfel încât pacienţii care au un procent al limfocitelor de peste 20% asociază în mod obișnuit forme ușoare ale bolii, pe când un procent al limfocitelor de sub 5% indică un profil sever de boală”, a subliniat dr. Irena Nedelea. În prezent, sunt puţine date publicate în literatura de specialitate în ceea ce privește boala COVID-19 asociată imunodeficienţelor primare, doar câteva cazuri fiind prezentate în jurnalele medicale, iar fiecare caz a exprimat o formă ușoară de boală.
O prezentare susţinută de Adriana Munteanu, cercetător știinţific la Institutul Naţional de Cercetare-Dezvoltare „Victor Babeș”, București, a avut ca temă centrală infecţiile respiratorii recurente la copii, cu accent pe fenotipul populaţiilor și sub-populaţiilor limfocitare. Sistemul imun al copilului prezintă un grad de imaturitate care se datorează fie unor tulburări funcţionale în răspunsul imun, fie unei supresii prin celule reglatoare, de aceea, spune aceasta, răspunsul imun al copilului este de tip „hipo-inflamator”.
Un loc important în prezentare l-a avut un studiu recent, realizat cu scopul de a identifica posibilele modificări imunologice cu impact în patogeneza infecţiilor respiratorii recurente. Studiul a fost realizat utilizându-se sânge periferic provenit de la un grup de 40 de copii, cu vârste cuprinse între 1 și 7 ani, împărţiţi în două grupuri: copii cu infecţii (cu minim 6 episoade de infecţii respiratorii pe an) și grupul de control (copii clinic sănătoși). S-a observat că 70% dintre copii au prezentat valori normale ale imunoglobulinelor serice (Ig), iar 30% aveau scăderi sau creșteri ale valorilor Ig serice. „Se știe că aceste niveluri serice ale imunoglobulinelor sunt considerate un indicator în funcţionarea limfocitelor B și ele constituie un fel de screening în clinică, pentru evaluarea acestei imunităţi umorale. Însă pentru a diagnostica corect o infecţie respiratorie recurentă trebuie să completăm aceste determinări cu investigaţiile celulare”, a subliniat Adriana Munteanu.
Principalele modificări observate de cercetători în urma studiului au fost următoarele:
- Panel T – modificări semnificative: scădere LyT totale (40%); scădere LyT-CD8+ (67%); creștere T-CD4+ (47%); creștere raport T-CD4+/T-CD8+ (63%).
- Panel B – modificări semnificative: scădere Ly B totale (86%) – procente și valori absolute; scădere Ly B mature/naive (61%); creștere Ly B de memorie (50%).
- Celule NK– s-a observat o creștere semnificativă (57%), dar în limite normale.
„Știm deja că limfocitele T-CD8 sunt implicate în răspunsul imun antiviral și a fost de presupus că vom observa o scădere a valorilor medii la acești copii cu infecţii respiratorii. (...) Deși celulele NK sunt crescute semnificativ, se găsesc în limite normale”, a adăugat cercetătoarea. Ea a mai mintit că investigarea acestor parametri imunologici celulari poate completa diagnosticul clinic, în special în cazurile în care parametrii umorali sunt în limite normale.
Conform datelor centrului de Alergologie și Imunologie (Institutul Regional de Gastroenterologie și Hepatologie de la Cluj-Napoca), în Programul Naţional de Imunodeficienţă Primară - Boli Rare sunt incluși în acest moment 49 de pacienţi din diferite judeţe. Dintre aceștia, 48 sunt diagnosticaţi cu imunodeficienţă comună variabilă, iar un pacient suferă de agammaglobulinemia Bruton, 13 dintre pacienţi urmează un tratament cu imunoglobuline subcutanat, iar restul primesc imunoglobuline intravenos.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe