
Pentru pacientul cu policondrită recidivantă, ca pentru orice altă persoană care trăiește cu o boală rară, este o adevărată aventură să reușească să obţină un diagnostic de certitudine al afecţiunii sale. Nici acceptarea diagnosticului nu este o bucurie. Marina Constantinoiu ne povestește experienţa ei cu această boală, căreia vreme de două decenii nici măcar nu i-a știut numele.
Policondrita recidivantă afectează anual mai mult de trei persoane dintr-un milion. Jurnalista Marina Constantinoiu este una dintre ele, ea trăind cu această boală de peste 40 de ani. A fost de acord să ne împărtășească din experienţa ei cu boala, pentru că „mi se pare foarte important ca oamenii să înţeleagă că noi, cei care facem parte din acest «grup elitist», suntem «fericiţii» posesori ai unei boli rare, foarte mulţi dintre noi fiind în aparenţă niște oameni normali”.

Menţionăm că policondrita recidivantă este caracterizată printr-un proces de inflamare a cartilajelor și a altor ţesuturi din întregul corp. Simptomele bolii includ inflamarea cartilajului urechii, nasului și articulaţiilor, dar pot fi implicate și alte părţi ale corpului, cum ar fi căile respiratorii, cartilajul costal, ochii, inima, sistemul vascular, pielea, rinichii și sistemul nervos. Cauza nu este cunoscută, dar vârsta mediană de debut este între a patra și a cincea decadă de viaţă, majoritatea pacienţilor având vârsta cuprinsă între 44 și 51 de ani la momentul diagnosticului. Cu toate acestea, boala poate apărea la orice vârstă. Policondrita recidivantă pediatrică, de exemplu, se apropie de 5% dintre cazurile raportate, vârsta la debut variind de la 1,7 luni la 17 ani (1).
Nu de puţine ori Marinei i s-a întâmplat ca din senin să i se declanșeze o criză care să o facă, practic, „nefuncţională”. „Mi s-a întâmplat, din păcate, de faţă cu un diplomat de la o ambasadă din București. Eram la o cafea la o terasă, nu ploua, nu ningea, era vreme perfectă, stăteam de vorbă și deodată am simţit cum pornește din călcâi o durere care s-a oprit în genunchi. După cinci minute, am simţit același lucru și la piciorul celălalt. Până la sfârșitul întâlnirii nu m-am mai putut ridica de pe scaun.” A ajuns acasă dusă pe braţe și vreme de patru zile nu s-a putut deplasa nici măcar până la baie. Boala ei nu era diagnosticată la acel moment.
Aceasta este doar una dintre situaţiile prin care a trecut, pentru că, de la 11 ani de când convieţuiește cu boala (din 1981), a „trăit” foarte multe simptome, care se repetau regulat la intervale de câteva luni. În primii ani i-au fost atacate articulaţiile de la degetele mâinilor, după care au apărut, din senin – în general dimineaţa la ora 5:00 se declanșau crizele –, răni adânci între degetele mâinilor, de parcă în timpul nopţii cineva o crestase cu un cuţit între degete. Nu avea nicio durere, usturime sau mâncărime, ci doar rană deschisă. Într-un final rana se vindeca, tratată cu fluocinolon (un corticosteroid). „Niciun medic, deși am consultat toate somităţile posibile, nu a făcut legătura între reacţia organismului meu și prezenţa corticosteroidului din fluocinolon”, spune femeia.
Ulterior, boala i-a atacat faţa și nasul, fără să-i fie identificat măcar un motiv decelabil. Așa a trăit preţ de 20 de ani, trecând prin majoritatea simptomelor acestei boli, fără a fi însă diagnosticată.
I s-au prescris antibiotice, antiinflamatoare și alte medicamente, multe dintre ele neavând legătură cu boala, pentru că, spune Marina, reacţia, în general, apărea pe cale naturală, iar criza dispărea de la sine sau „ajutată cu antiinflamatoare nesteroidiene” în aproximativ trei săptămâni. „În crizele acute, dacă se intervine cu corticosteroizi sau metotrexat ori alte medicaţii mai complexe, gen citostatice sau imunoglobuline, răspunsul este ceva mai rapid”, completează aceasta.
Produsele biologice sunt o nouă armă în lupta cu bolile autoimune, cum ar fi policondrita recidivantă, se menţionează într-un studiu publicat în anul 2018 (1). Cu toate acestea, asupra bolii au fost efectuate prea puţine cercetări clinice și de laborator, motiv pentru care medicamentele biologice sunt recomandate doar după eșecul tratamentelor imunosupresoare convenţionale. Continuarea terapiei cu steroizi este adesea recomandată în urmărirea pe termen lung a bolii, pentru a preveni recăderile, fără a-i modifica progresia însă.
În 2002, într-un moment ceva mai stresant pentru ea, a avut loc primul atac la lobul urechii: „La 5:00 dimineaţa m-am trezit cu un punct roșu pe lobul urechii, ca o pișcătură de ţânţar. Era o durere infernală, punctul acela era foarte fierbinte și roșu... atât! Am plecat la redacţie [era redactor șef la un important cotidian naţional] și, până am ajuns acolo, un sfert din ureche era deja vânăt, înmuiat, umflat, fierbinte și cu dureri infernale. Până la finalul programului, urechea mea era aproape perpendiculară pe cap, triplă ca dimensiune, iar durerile erau infernale”. S-a îndreptat către camera de gardă a unui spital specializat pe patologii ORL, crezând că e vorba de o infecţie.
O „armată” de medici s-a învârtit în jurul ei, încercând să înţeleagă despre ce e vorba. Nereușind asta, i-au badijonat zona, i-au prescris antibiotice „în doze de cal” și au chemat-o zilnic, în perioada următoare, pentru investigaţii mai complexe: „Eram pacientul-maimuţă de la camera de gardă în jurul căruia se învârteau diverși specialiști, neînţelegând despre ce este vorba”.
După trei zile „apare” o doctoriţă, medic rezident, care, după ce a văzut-o, le-a spus colegilor că este vorba de policondrită recidivantă atrofiantă. A fost prima dată când cineva i-a pus acest diagnostic. Neștiind despre ce este vorba, iniţial, Marina s-a bucurat, crezând că scapă ușor, nefiind vorba de o infecţie. Dar după o minimă documentare „s-a prăbușit cerul” pe ea: „Am constatat că e vorba de o boală mortală, cu o durată de viaţă de maximum 20 de ani de la diagnosticare. Îmi dădeam seama că boala mea se manifesta deja de 20 de ani și speranţa mea de viaţă ar fi fost aproape zero”.
Sunt studii care spun că mortalitatea la cinci ani, în această boală, este de 30%, cauzele fiind colapsul structurilor traheale sau laringiene ori complicaţiile cardiovasculare de tipul anevrismului vaselor mari, insuficienţa valvulară cardiacă sau vasculita sistemică (2).
S-a agăţat totuși de o speranţă: diagnosticul fiind sugerat de un medic rezident, a crezut că acea doctoriţă s-ar fi putut înșela și ar fi vorba de altceva. Dar, ziaristă fiind, și pasionată de genetică – chiar se pregătise pentru a da examen la Medicină veterinară (împinsă de familie, e drept – ea își dorea jurnalismul) –, studiind bolile comune ale omului și animalelor, patologie veterinară, microbiologie, farmacologie și multe alte lucruri din acest domeniu, speranţele i s-au cam spulberat. „În 2002, când eu am fost diagnosticată, în lume existau 700.000-800.000 de cazuri, răspândite majoritar în Statele Unite, Franţa și nu înţelegeam ce caut eu în România cu această boală. Speram totuși că nu o am.”
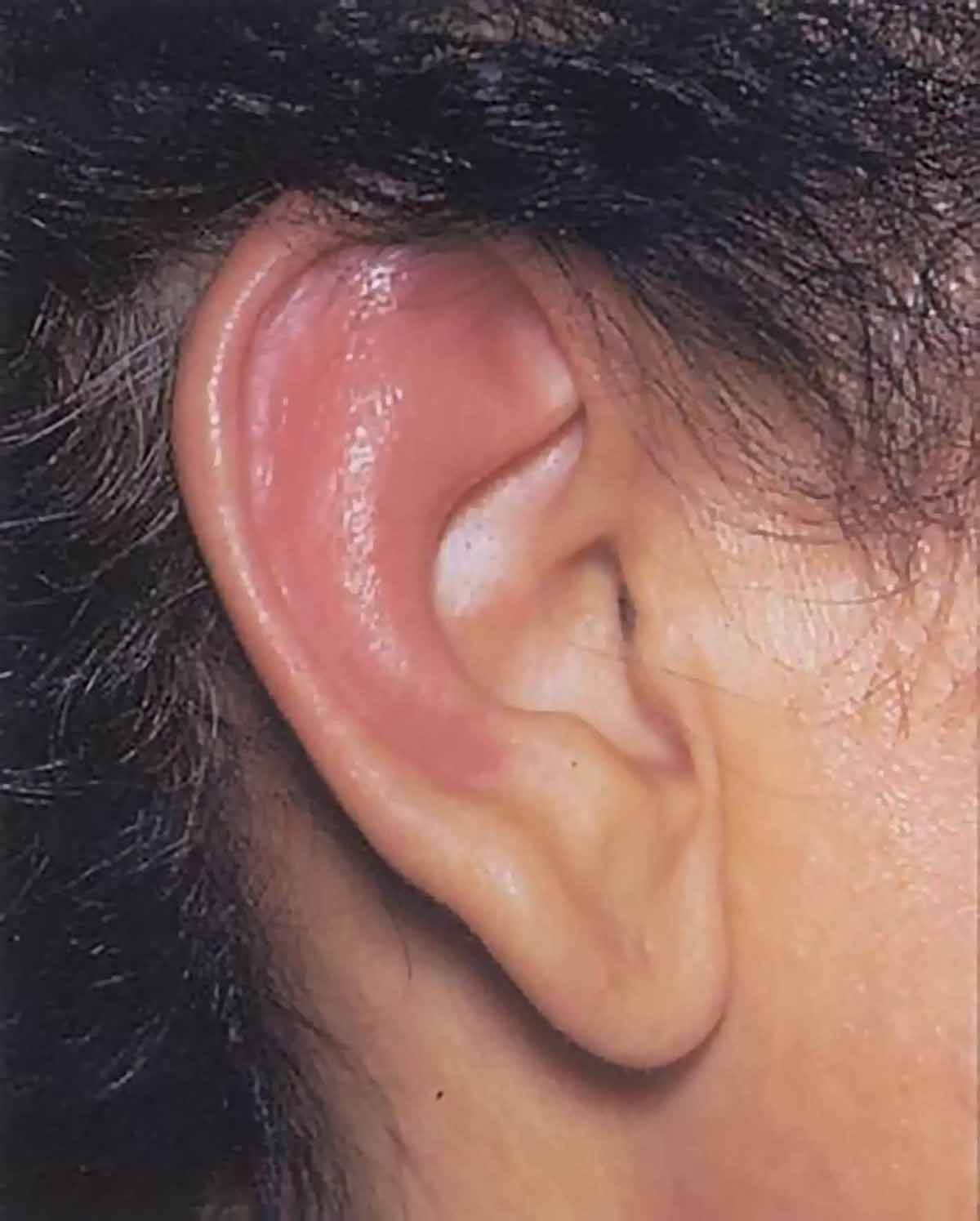
Au văzut-o foarte mulţi medici în România, dar când Marina le spunea ce diagnostic are, majoritatea mărturiseau că n-au auzit de această boală sau că au citit întâmplător, dar nu știau mai nimic despre ea: „Îmi spuneau că, la acel moment, eu deja știam mai mult decât ei”. Așa s-au scurs alţi cinci ani, timp în care boala nu a stat pe loc.
Din 2005 până în 2007, bolii „i-a cășunat pe sistemul respirator, afectându-mi laringe, trahee și bronhii”. Imaginaţi-vă, spune Marina, că atunci când ai traheea atacată de această boală, ea se înmoaie și colapsează: „Există posibilitatea de a interveni chirurgical, să se monteze un stent, dar asta la pacienţii normali. În cazul acestei boli, în momentul în care ţesutul a apucat să fie atacat o dată, procesul degenerativ, atunci când intervii chirurgical, este galopant, ţesutul se topește și stentul nu mai are pe ce să se fixeze. Acesta este finalul”.
Marea supărare a Marinei este că nimeni nu s-a gândit să-i facă atunci o investigaţie CT să vadă cum arată aceste organe. „Poate și-ar fi dat seama că există o șansă în ceea ce mă privește, pentru că boala și-a făcut niște depozite, niște microcalcifieri externe, pe pereţii traheii, care efectiv mă ţin în viaţă.”
„În 2007, cineva a reușit să mă trimită la unul dintre marii specialiști în boli autoimune din Israel, de la Spitalul Tel Hashomer Sheba din Tel Aviv – Yehuda Shoenfeld este numele lui. După ce m-a ascultat, mi-a confirmat diagnosticul chiar fără să i-l spun eu.”

Specialistul israelian i-a recomandat să-și administreze minimum 2.000 de unităţi de vitamina D zilnic, să evite stresul și să meargă cât mai des la mare. Nu neapărat pentru soare i-a recomandat marea, ci mai ales pentru iodul din aerul de acolo.
I-a recomandat să testeze Marea Moartă, care, spunea el, are proprietăţi terapeutice într-o altă maladie autoimună, psoriazis. A stat Marina o săptămână la această mare, dar nu a simţit vreo diferenţă. Cel mai bine s-a simţit tot la Marea Neagră, dar în Bulgaria.
Un punct de vedere vizavi de situaţia descrisă de Marina Constantinoiu l-am obţinut de la dr. Laura Damian, medic primar reumatolog în cadrul Clinicii Reumatologie a Spitalului Clinic Judeţean de Urgenţă Cluj. Iată ce ne explică aceasta:
„Marina ne-a împărtășit o poveste de viaţă impresionantă, care, din păcate, este specifică multor pacienţi cu policondrită. Din fericire, din ce în ce mai puţini mai au aceste probleme cu diagnosticul, pentru că acum cunoaștem mai bine boala, deși încă nu suficient, și încercăm s-o diagnosticăm mai precoce. Învăţăm foarte multe și de la pacienţi – experienţa pe care ei ne-o împărtășesc ne ajută foarte mult. Policondrita este o boală misterioasă și e nevoie de colaborare.
Din păcate, după cum Marina a povestit, până nu a avut afectarea tipică de cartilaj de ureche și cartilaj nazal nu i-a fost recunoscută boala. Mulţi pacienţi se confruntă cu astfel de probleme, pentru că nu există markeri de diagnostic biologic, cum sunt în alte boli. Și dacă afectarea este articulară – cartilajul articular este foarte frecvent afectat – sau în alt sediu, care este intermitent, este nevoie de multă experienţă pentru recunoașterea ei. În particular, seamănă cu guta, mulţi pacienţi fiind trataţi ca având gută, de fapt ei având policondrită.
O altă problemă de care ne lovim astăzi în această boală, ca și în alte boli rare, este imposibilitatea prescrierii medicaţiei off-label. Există tratamentele de fond, pe bază de cortizon, care se dau tuturor pacienţilor cu policondrită. Dar uneori este nevoie de tratamente biologice, pe care le putem obţine doar dacă pacientul are asociată una dintre bolile pentru care se pot prescrie aceste tratamente. Dacă are, să zicem, poliartrită existentă sau anumite forme de vasculită, putem prescrie astfel de tratamente pe programele naţionale. Dar dacă are, de exemplu, sclerită necrozantă și nu sunt criterii de diagnostic pentru astfel de tratamente, acolo avem probleme cu obţinerea terapiei.”
„În 2007, după ce m-am întors din Israel, am aflat că există în București o doctoriţă care a avut trei pacienţi cu policondrită în îngrijire. Am ajuns și la ea. Se numește Mioara Rizescu, are 86 de ani acum, dar încă este activă. Este medic internist, lucrează la o clinică privată din București... oferă consultaţii acolo.
În momentul în care am intrat la ea în cabinet, fără să știe despre ce este vorba, m-a pus să-mi dau părul la o parte de pe o ureche, fără să-mi spună de ce. A început să mă pipăie la gât și, în timp ce apăsa, îmi spunea: «Hm, fragmente aici, fragmente dincolo... dumneavoastră aveţi policondrită?». «Da», i-am răspuns.

De la ea am aflat că rezidenta care mi-a pus iniţial diagnosticul i-a fost studentă. Am încercat să o mai caut după ce am aflat asta, pentru că m-am gândit că, fiind tânără și știind despre ce e vorba, ar putea să-mi fie un partener de dialog și ajutor de-a lungul timpului. Din păcate, nu mai este în minunatul nostru sistem medical, lucrează la o companie farmaceutică. Așa că, în România, singurii parteneri de dialog, acum, îmi sunt Mioara Rizescu și medicul meu de familie, o doctoriţă foarte isteaţă. De altfel, ea și-a dat seama pentru prima dată că am o problemă de sistem imunitar. M-a trimis să fac analize pentru diverse tipuri de cancer și chiar pentru SIDA, întrucât vedea ce reacţii am în diverse situaţii. Tot ea a fost cea care a zis «tu ai o boală de colagen», dar n-a putut s-o identifice.
Altfel, relaţia mea cu medicii din România este extrem de problematică, pentru că, îmi pare rău să o spun, există niște orgolii în lumea medicală din ţara noastră pe care nu le înţeleg. Maladiile rare necesită o cooperare extraordinară între medici și între domeniile medicale – sunt atât de complexe, încât aceste orgolii nu au niciun rost, sunt absolut în detrimentul pacientului. Cred că acesta este cel mai important obstacol de care ne lovim.”
Jaksch-Wartenhorst a descris pentru prima dată boala, în 1923, pe care a denumit-o „policondropatie”. Termenul „policondrită recidivantă” a fost introdus de Pearson et al. în 1960, pentru a sublinia evoluţia intermitentă particulară observată la 12 pacienţi.
În 1976, McAdam și colab. au propus primele criterii de diagnostic pentru această boală, pe baza prezentării clinice observate la 159 de pacienţi. Aceste criterii au fost ulterior modificate de Damiani și Levine și apoi de Michet și colab. Incidenţa estimată este de 3,5/1.000.000/an, deși într-un studiu recent de cohortă bazat pe populaţia din Marea Britanie a fost raportată o valoare mai mică. Boala apare cu o frecvenţă similară la ambele sexe, deși a fost raportată o ușoară preponderenţă feminină. Ea afectează toate grupurile etnice, cu variabilitate în prezentarea clinică între populaţiile caucaziene și asiatice.
Sursa: PubMed (1)
1. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6164217/
2. https://rarediseases.info.nih.gov/diseases/7417/relapsing-polychondritis
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe