Dr. Souhel Najjar și-a dedicat cariera diagnosticării și tratării epilepsiei, a tulburărilor neurologice complexe și a bolilor autoimune ale sistemului nervos central.
Cu o experienţă de peste 40 de ani în domeniu, dr. Souhel Najjar este un medic neurolog de origine siriană, stabilit în Statele Unite și specializat în autoimunologie și epilepsie. De-a lungul carierei sale, a obţinut recunoaștere internaţională pentru expertiza sa clinică, de cercetare și predare. 
Doctorul Najjar este primul medic din istoria Universităţii din New York care a identificat mecanismul interacţiunii dintre sistemul imunitar și cel nervos central. În prezent, este vicepreședintele unei linii de servicii neurologice a spitalului Northwell Health, cel mai mare furnizor de asistenţă medicală din New York, o reţea nonprofit cu zeci de mii de angajaţi. Dr. Souhel Najjar a absolvit Facultatea de Medicină a Universităţii din Damasc, după care a obţinut rezidenţiatul în patologie și neurologie în New York. Ulterior a urmat un program de specializare în neuropatologie și un altul în epilepsie și neurofiziologie clinică.
Experienţa doctorului Najjar a fost cea care l-a ajutat, în urmă cu câţiva ani, să diagnosticheze și să trateze cu succes o tânără jurnalistă și scriitoare din Statele Unite, Susannah Cahalan, care avea o boală autoimună rară – encefalită cu anticorpi antireceptori NMDA.  Anul acesta, reputatul neurolog a fost recompensat cu premiul pentru medicină în cadrul premiilor internaţionale „Constantin Brâncoveanu” și s-a deplasat în România pentru a-și împărtăși experienţa participanţilor la conferinţa MEDICS, dar și studenţilor de la universităţile de medicină din București și Cluj-Napoca.
Anul acesta, reputatul neurolog a fost recompensat cu premiul pentru medicină în cadrul premiilor internaţionale „Constantin Brâncoveanu” și s-a deplasat în România pentru a-și împărtăși experienţa participanţilor la conferinţa MEDICS, dar și studenţilor de la universităţile de medicină din București și Cluj-Napoca.
Encefalita cu anticorpi antireceptori NMDA*
■ este o afecţiune neurologică autoimună care se asociază cu apariţia unor autoanticorpi împotriva subunităţii GluN1 a NMDAR (receptorilor de N-metil-D-aspartat) din creier;
■ după un episod de febră și oboseală, pacienţii prezintă de obicei modificări de comportament, psihoză, convulsii, diskinezii, devin areactivi și, posibil, dispneici;
■ în ciuda severităţii simptomatologiei, care duce frecvent la internarea pacienţilor în regim de urgenţă, tratamentul cu imunosupresoare are de obicei rezultate bune pe termen lung, iar pacienţii redevin funcţionali, chiar dacă au fost areactivi luni întregi anterior iniţierii tratamentului;
■ a fost descrisă pentru prima oară în literatura medicală în anul 2005; numele actual i-a fost dat în anul 2007.
Ce reprezintă acest premiu pentru dv.?
Această distincţie înseamnă foarte mult pentru mine, deoarece îmi amintește cine suntem noi, medicii, și de ce am ales această profesie. Este o aducere aminte a faptului că practicăm medicina pentru a vindeca oamenii și pentru a vorbi în numele celor care nu o pot face ei înșiși. Premiul oferit de Fundaţia Alexandrion este o recunoaștere a meritelor mele academice, dar mai ales a ceea ce am făcut în cazul lui Susannah Cahalan. Povestea ei ne arată de ce oamenii nu trebuie să cedeze în faţa unei situaţii care pare fără ieșire. Ea a făcut acest lucru, iar eu am ajutat-o identificându-i diagnosticul corect. Nu toţi oamenii au norocul să fie diagnosticaţi corect și trataţi.
Cum poate fi evitată diagnosticarea greșită?
Este o întrebare foarte bună. În toate discuţiile cu studenţii la medicină, le-am zis că este foarte important să ne concentrăm pe aflarea istoricului medical al pacienţilor. De multe ori avem tendinţa să trecem repede peste acest aspect, să-i facem o examinare rapidă și ne grăbim să apelăm la tehnologiile avansate pentru investigaţii. Tehnologiile avansate nu pun diagnosticul, anamneza face acest lucru. Din cauza progreselor neurotehnologice, neuroimagistice, a testelor de sânge ș.a.m.d, tânăra generaţie se grăbește să apeleze la tehnologie, înainte de a obţine toate informaţiile din istoricul medical al pacientului și din efectuarea unui consult neurologic complet. Acesta este primul pas pentru a reduce șansele de a pune un diagnostic greșit. Abia apoi se poate apela la tehnologia avansată. Ea ne ajută să reducem aria de diagnostic obţinută în urma discuţiei cu pacientul.
Iar cel de-al doilea pas?
Trebuie să fii inovator de fiecare dată când consulţi un pacient. Mai devreme sau mai târziu, orice medic se va confrunta cu cazuri complexe, bizare. Boala nu respectă tiparele învăţate din cărţi, nu are bariere. Cărţile prezintă căile tradiţionale ale medicinei, ceea ce este bine. Vor fi mereu pacienţi care se vor încadra în acele tipare, dar vor fi și unii care vor prezenta o formă neobișnuită a unei afecţiuni. Singura cale de a depăși aceste provocări este să ai o gândire inovativă și o minte deschisă. Este foarte important să asculţi pacientul cu atenţie și să nu iniţiezi discuţia dintr-o poziţie de superioritate. De multe ori credem că știm mai bine decât pacientul care simte acele simptome. Bolnavul îţi poate furniza acel indiciu care să te ajute să pui diagnosticul corect într-o oră. Mesajul pe care îl transmit mereu studenţilor este: fiţi răbdători, lăsaţi pacientul să-și spună punctul de vedere. Nu-l întrerupeţi, nu-l grăbiţi, nu scurtaţi conversaţia! Acesta cred că este aspectul care ne lipsește astăzi cel mai mult. Ascultarea pacientului este cheia. Pe mine asta m-a ajutat de-a lungul carierei. Înţelegerea relaţiei medic-pacient este sacră, specială. Să salvezi viaţa unei persoane este o experienţă atât de recompensatoare, creează o legătură indestructibilă între doctor și pacient. Iar asta este ceea ce s-a întâmplat cu mine și Susannah.
Cum aţi ajuns să o trataţi?
Susannah s-a prezentat la un centru medical din Manhattan având simptome misterioase, cu etiologie neclară. Iniţial, prezenta anxietate și schimbări de personalitate. Ulterior a suferit un declin cognitiv: probleme de memorie, crize, iar în cele din urmă a devenit complet psihotică și catatonică. După o lună de internare în spital, în care i s-au făcut investigaţii medicale de un milion de dolari, rezultatele nu au fost concludente. Mai mult, a fost diagnosticată cu schizofrenie. Atunci am fost rugat să intervin, fiind cunoscut faptul că mă ocup de cazuri complexe și misterioase. După ce am petrecut două ore lângă patul ei de spital, încercând să-i aflu istoricul medical, am identificat indicii clinice care îmi spuneau că nu este un pacient de psihiatrie, ci că, mai degrabă, are o problemă neurologică, de origine imună. Cu alte cuvinte, sistemul imunitar al lui Susannah s-a întors împotriva creierului ei, provocând inflamaţie și perturbarea structurii chimice a creierului, pe care o numim sistem neurotransmiţător. Acesta a fost factorul care a determinat toate simptomele, iar acum îmi revenea povara de a demonstra teoria.
Cum aţi confirmat diagnosticul?
Pentru mine nu era o ipoteză, era o certitudine: un pacient pe cale să dezvolte pentru totdeauna complicaţii neurologice și psihotice, ba chiar în pericol să moară. Eram conștient că sunt într-o cursă contracronometru, pentru că, dacă nu reușeam să-mi demonstrez teoria, Susannah ar fi ajuns într-o clinică de psihiatrie și, probabil, ar fi murit. Presiunea sub care m-am aflat a fost enormă, iar acest lucru mi-a permis să fiu puţin inovator, așa că am apelat la un test simplu – cel al ceasului, care se folosea la începutul anilor 1900.
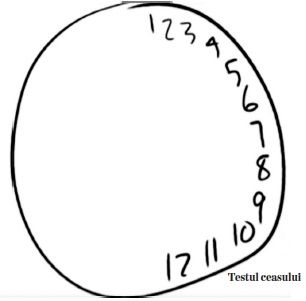
Am pus-o să deseneze un ceas și să pună orele în el. Când am rugat-o să facă asta, a înghesuit toate cifrele de la 1 la 12 în partea dreaptă a ceasului, ignorând-o pe cea stângă, ceea ce însemna că partea stângă a câmpului ei vizual nu exista. Apoi, am aflat de la părinţii ei că înainte să devină psihotică a acuzat furnicături pe partea stângă a trupului, controlată de partea dreaptă a creierului. Acesta a fost detaliul cu ajutorul căruia am demonstrat existenţa unei probleme neurologice. Acesta a fost momentul în care s-a transformat dintr-o pacientă psihiatrică în una neurologică. Astfel am putut să o ţin în continuare pe secţia pe care fusese internată și să previn închiderea ei într-un spital psihiatric. Ulterior i-am făcut mai multe teste, am descoperit acei anticorpi antireceptori de NMDA și am folosit imunoterapia pentru a o trata.
Cât a durat recuperarea?
În primele șase luni de la tratament am asistat la o recuperare parţială, iar pentru a ajunge la cea completă a avut nevoie de un an și jumătate, aproape doi. Este o poveste incredibilă care a făcut-o pe Susannah să scrie acea carte autobiografică „Brain on fire”, transformată ulterior în film. Iar acest lucru m-a bucurat enorm, nu pentru că am devenit faimos, nu trăiesc pentru faimă, ci pentru că a dus la creșterea conștientizării asupra acestei afecţiuni atât de importante. Deseori, boala afectează femeile tinere, aflate la vârsta reproducerii, le devastează din punct de vedere neurologic și psihiatric, iar uneori duce chiar și la moarte. Boala poate fi tratată ușor, iar efectele ei pot fi reversibile, dacă este diagnosticată la timp și tratată corespunzător.
Cum v-a influenţat apariţia cărţii și a filmului?
Mai ales după lansarea filmului, am fost contactat zilnic de oameni din lumea întreagă care voiau să știe dacă persoane dragi lor aveau această boală. Și știţi ce? Câţiva dintre acei pacienţi chiar o aveau, iar pentru că au fost identificaţi la timp, vieţile lor au fost salvate și repuse pe cursul normal. Aceasta a fost frumuseţea întâmplării și ceea ce a făcut, încă o dată, profesia noastră specială.
Ce factori i-ar fi putut declanșa afecţiunea?
De obicei, encefalitele autoimune, care sunt de mai multe feluri, trebuie să aibă un trigger imunologic și nu știm exact care este acesta. În unele cazuri documentate, acesta a fost prezenţa unei infecţii în organism. Unul dintre virusurile care poate declanșa boala este Herpes simplex.  Tindem să credem că afecţiunile virale pot cauza inflamaţie în corp, iar aceasta poate fisura bariera hematoencefalică. Astfel, anumite substanţe toxice pot ajunge în creier, unde provoacă inflamaţie și alterarea sistemului neurotransmiţător, fapt ce duce la apariţia acelor simptome. În prezent, unul dintre triggerii neurologici identificaţi, între mulţi alţii încă necunoscuţi, este infecţia virală. Înainte de declanșarea encefalitei, Susannah a avut toate semnele specifice unei afecţiuni virale. Aspectul ar fi putut să o expună la acest atac autoimun asupra creierului.
Tindem să credem că afecţiunile virale pot cauza inflamaţie în corp, iar aceasta poate fisura bariera hematoencefalică. Astfel, anumite substanţe toxice pot ajunge în creier, unde provoacă inflamaţie și alterarea sistemului neurotransmiţător, fapt ce duce la apariţia acelor simptome. În prezent, unul dintre triggerii neurologici identificaţi, între mulţi alţii încă necunoscuţi, este infecţia virală. Înainte de declanșarea encefalitei, Susannah a avut toate semnele specifice unei afecţiuni virale. Aspectul ar fi putut să o expună la acest atac autoimun asupra creierului.
Cum se prezintă astăzi viaţa lui Susannah?
Toate simptomele psihiatrice au dispărut, este o persoană minunată, deosebit de inteligentă, care acum ţine prelegeri în lumea întreagă. A publicat lucrări în reviste medicale și știinţifice extrem de importante. Cartea ei este predată în multe școli ca o poveste despre speranţă, inspiraţie și rezilienţă. Mai mult, este predată și studenţilor la medicină, pentru a înţelege cum, uneori, medicii renunţă prea ușor la un pacient și cum ceea ce iniţial pare o afecţiune psihiatrică, în final, se poate dovedi a fi o problemă neurologică. În cele din urmă, totul se reduce la creier. El este acela care provoacă deopotrivă simptome neurologice și psihiatrice. Cartea i-a învăţat pe mulţi medici că există o nevoie de a apropia cele două specialităţi, de a pune capăt izolării profesionale care există între aceste două ramuri atât de interconectate. Cazul lui Susannah Cahalan a fost rezultatul acestei izolări, pentru că medicii i-au văzut doar simptomele psihiatrice, în loc să o trateze ca pe un întreg. Nu au săpat suficient de adânc pentru a afla că, la acea magnitudine de simptome psihiatrice copleșitoare, s-au adăugat și cele neurologice. Acesta este lucrul cel mai important în cazul lui Susannah.
A fost Susannah diagnosticată la timp?
Aș zice că da. Chiar dacă acum este complet recuperată, a suferit mult la început, mai ales din cauza fricii de necunoscut: pentru că nu a știut ce are sau unde poate ajunge. Doctorii erau stupefiaţi de complexitatea cazului. Teama de necunoscut este mai rea decât boala însăși. Dar știam că adevărata Susannah era încă acolo. De aceea, la început, când am văzut-o în acea stare catatonică, i-am zis „te voi găsi și te voi aduce la suprafaţă”. Știam că este încă acolo și că mă poate auzi, de aceea am vrut să-i redau speranţa, chiar dacă nu eram convins că o voi putea vindeca. Am făcut acest lucru pentru că și eu, la rândul meu, cândva, am fost salvat de o persoană care mi-a dat speranţă.
Cine a fost această persoană?
O profesoară care m-a ajutat să depășesc toate dificultăţile cu care m-am confruntat în primii ani de studiu. În copilărie am fost dat afară din școală și etichetat ca fiind retardat. Dar această doamnă a crezut în mine, mi-a acordat încă o șansă și mi-a redat respectul de sine. Datorită ei, astăzi, sunt cine sunt și am ajuns atât de departe. Așa că, la rândul meu, vreau să acord acea șansă tuturor celorlalţi oameni și de aceea nu renunţ la niciun pacient.
*Sursă: n.neurology.org
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe