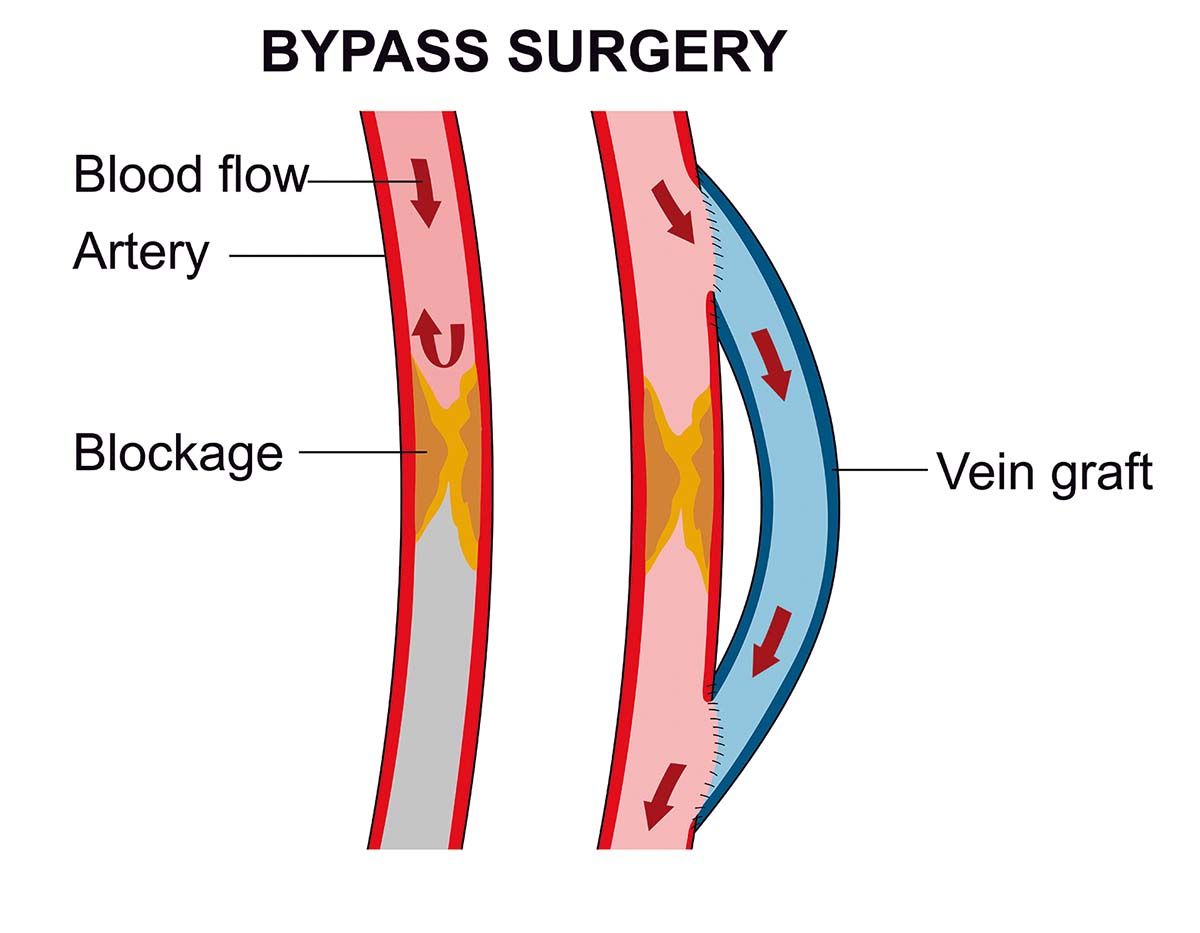
La pacienții cu ischemie cronică a membrelor inferioare și cu o venă safenă bună, o strategie bazată pe intervenţie chirurgicală a fost asociată cu un risc mai mic de apariţie a evenimentelor adverse.
 Ischemia cronică a membrelor este dată de un blocaj al fluxului sanguin, la nivel arterial, care apare treptat. Ischemia cronică reprezintă cea mai gravă manifestare a bolii arteriale periferice, iar tabloul clinic este dominat de durerea ischemică a piciorului apărută în repaus, ulceraţii ischemice sau cangrenă. Peste 200 de milioane de oameni au boală arterială periferică în întreaga lume, iar ischemia cronică a membrelor afectează până la 11% din această populaţie.
Ischemia cronică a membrelor este dată de un blocaj al fluxului sanguin, la nivel arterial, care apare treptat. Ischemia cronică reprezintă cea mai gravă manifestare a bolii arteriale periferice, iar tabloul clinic este dominat de durerea ischemică a piciorului apărută în repaus, ulceraţii ischemice sau cangrenă. Peste 200 de milioane de oameni au boală arterială periferică în întreaga lume, iar ischemia cronică a membrelor afectează până la 11% din această populaţie.
Tratamentul acestei afecţiuni cuprinde terapie medicală pentru a reduce riscul cardiovascular, conform recomandărilor de ghid, terapie de revascularizare pentru a îmbunătăţi perfuzia membrelor și îngrijire locală pentru a controla infecţia şi pentru a îmbunătăţi procesul de vindecare a rănilor. Dacă nu se optează pentru revascularizare în timp util, incidenţa amputaţiei membrelor este de aproximativ 25% la un an de la diagnostic.
Principalele strategii de revascularizare sunt bypassul chirurgical și terapia endovasculară. Alegerea strategiei optime de revascularizare depinde de stadiul bolii, de riscul chirurgical, de disponibilitatea unui vas de sânge (pentru realizarea bypassului), precum și de preferinţa pacientului și de experienţa centrului medical.
Studiul BEST-CLI (Best Endovascular versus Best Surgical Therapy in Patient with Chronic Limb-threatening Ischemia) și-a propus să evalueze dacă revascularizarea endovasculară a fost superioară revascularizării chirurgicale în rândul pacienţilor cu ischemie cronică cu risc ameninţător, cauzată de boala arterială periferică infrainghinală.
Rezultatele studiului sugerează că planificarea preprocedurală a tratamentului ar trebui să includă o evaluare a riscului chirurgical și a disponibilităţii venei safene. În cohorta 1 au fost incluși pacienţi cu o safenă mare de bună calitate, care putea servi pentru
bypass, iar în cohorta 2 – pacienţii care necesitau găsirea unui traseu alternativ pentru revascularizare.
Concluzia studiului a fost că printre pacienţii cu o venă safenă adecvată, care erau candidaţi potriviţi pentru ambele strategii (chirurgicală și endovasculară), bypassul a avut eficacitate superioară ca terapie iniţială.
Incidenţa evenimentelor adverse a fost similară între cele două grupuri. Durata medie a spitalizării a fost mai mare în grupul chirurgical.
Citiți și: Rolul neuronilor Q în hibernare
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe