Deși prevenibile prin vaccinare, unele dintre boli continuă să reprezinte o importantă problemă de sănătate atât la nivel naţional, cât și mondial.
Variola este o afecţiune ale cărei origini se pierd în perioada preistorică. A ajuns în Europa în secolele V–VII, unde a avut o evoluţie epidemică în Evul Mediu.  Epidemiile de variolă au împiedicat dezvoltarea civilizaţiei vestice. Primele semne ale declinului Imperiului Roman (108 d.Hr.) au coincis cu apariţia „ciumei antonine”, pe parcursul căreia s-au pierdut vieţile a șapte milioane de persoane. De-a lungul istoriei, variola a afectat toate păturile sociale. În secolul al XVII-lea, în Europa, decesele prin variolă au atins 400.000/an. O treime dintre supravieţuitori îşi pierdeau vederea.
Epidemiile de variolă au împiedicat dezvoltarea civilizaţiei vestice. Primele semne ale declinului Imperiului Roman (108 d.Hr.) au coincis cu apariţia „ciumei antonine”, pe parcursul căreia s-au pierdut vieţile a șapte milioane de persoane. De-a lungul istoriei, variola a afectat toate păturile sociale. În secolul al XVII-lea, în Europa, decesele prin variolă au atins 400.000/an. O treime dintre supravieţuitori îşi pierdeau vederea.
O cauză majoră a deceselor la vârstă pediatrică în secolul al XIX-lea a reprezentat-o și difteria. Ea a putut fi controlată începând cu anii 1920, când a fost introdusă vaccinarea în masă.  Vaccinul antidifteric a fost introdus pentru prima oară în Europa în anul 1940, în România fiind introdus în anul 1960. De atunci s-a înregistrat o scădere dramatică a incidenţei bolii. În România nu au mai fost raportate cazuri de difterie din anul 1989 (cinci cazuri) și până în prezent.
Vaccinul antidifteric a fost introdus pentru prima oară în Europa în anul 1940, în România fiind introdus în anul 1960. De atunci s-a înregistrat o scădere dramatică a incidenţei bolii. În România nu au mai fost raportate cazuri de difterie din anul 1989 (cinci cazuri) și până în prezent.
În iulie 2015, în Spania a fost diagnosticat primul caz de difterie, după aproape 30 de ani de absenţă a bolii, la un copil în vârstă de 6 ani, nevaccinat. Cazul s-a soldat cu deces. În 2016, ECDC a raportat 47 de cazuri de difterie confirmate clinic și microbiologic, dintre care 26 au fost generate de C. diphtheria, iar 21 de C. ulcerans. Cele mai multe cazuri s-au înregistrat în Letonia (6), Franţa (8), Belgia (6), Germania (9), Marea Britanie (6), Suedia (4). Difteria este endemică în Asia, Africa şi America de Sud.
Etiologia acestei boli, deseori fatală, a fost descoperită în 1884 de Carle şi Rattone.  În 1897, Nocard demonstrează efectele protectoare ale antitoxinei tetanice transferate pasiv. Această descoperire a dus la utilizarea imunizării pasive la om pentru tratament şi profilaxie pe parcursul Primului Război Mondial. Utilizarea pe scară largă a fost introdusă în cel de-al Doilea Război Mondial.
În 1897, Nocard demonstrează efectele protectoare ale antitoxinei tetanice transferate pasiv. Această descoperire a dus la utilizarea imunizării pasive la om pentru tratament şi profilaxie pe parcursul Primului Război Mondial. Utilizarea pe scară largă a fost introdusă în cel de-al Doilea Război Mondial.
În România, în 2017 au fost raportate șapte cazuri de tetanos, dintre care patru s-au soldat cu deces, incidenţa naţională fiind aceeași din anul 2016 (0,035%ooo). La nivel european, în 2016 au fost confirmate 89 de cazuri de suspiciune de tetanos, dintre acestea 48 fiind confirmate. S-a observat o scădere a cazurilor comparativ cu anul 2015.
Vaccinul împotriva tuberculozei cu bacilul Calmette-Guerin (BCG) a fost produs ulterior vaccinului antirabic (în 1885), la Institutul Pasteur.  În anul 1906, Albert Calmette şi Camille Guerin au izolat o tulpină de Mycobacterium bovis. Treisprezece ani mai târziu, aceasta a devenit tulpina BCG. Studiile clinice la copii au început în anul 1921, iar vaccinul a fost disponibil pentru uz uman din 1927. Vaccinul original a fost trimis către numeroase laboratoare din întreaga lume, fiecare dintre acestea producând propriul vaccin BCG. Din acest motiv, standardizarea producţiei de vaccin BCG s-a dovedit a fi dificilă. În ciuda existenţei câtorva zeci de tulpini BCG cu potenţă variată, BCG rămâne un vaccin eficient împotriva tuberculozei (TBC).
În anul 1906, Albert Calmette şi Camille Guerin au izolat o tulpină de Mycobacterium bovis. Treisprezece ani mai târziu, aceasta a devenit tulpina BCG. Studiile clinice la copii au început în anul 1921, iar vaccinul a fost disponibil pentru uz uman din 1927. Vaccinul original a fost trimis către numeroase laboratoare din întreaga lume, fiecare dintre acestea producând propriul vaccin BCG. Din acest motiv, standardizarea producţiei de vaccin BCG s-a dovedit a fi dificilă. În ciuda existenţei câtorva zeci de tulpini BCG cu potenţă variată, BCG rămâne un vaccin eficient împotriva tuberculozei (TBC).
Deși se constată o scădere a numărului cazurilor de TBC comparativ cu situaţia anilor precedenţi, datele ECDC din 2016 evidenţiază că România are cea mai mare incidenţă din UE – 20% din cazurile de TBC din UE, de șase ori mai mare decât media UE (84 de cazuri la 100.000 de locuitori) – și cele mai multe decese cauzate de această boală (peste 1.000 de persoane mor anual de TBC, cele mai multe din UE). România se situează pe primul loc în UE și la numărul cazurilor de TBC multidrog-rezistentă. În anul 2017 au fost raportate 55.337 de cazuri noi, dintre care 1.107 multidrog-rezistente.
În 2018, România a înregistrat 11.630 de cazuri de TBC la adulţi (9.818 cazuri noi și 1.812 recidive. Bucureștiul se află în topul orașelor cu cele mai multe cazuri nou diagnosticate (822), urmat de Iași (599) și Dolj (595). Cele mai puţine cazuri de TBC au fost înregistrate în judeţele Harghita (56), Covasna (63) și Sălaj (90). În ceea ce privește tuberculoza la copii, anul trecut au fost diagnosticate 545 de cazuri, dintre care cinci au fost recidive.
Paraliziile membrelor inferioare cauzate de poliomielită au fost raportate de la sfârșitul secolului al XVIII-lea, iar la începutul secolului XX, poliomielita era una dintre cele mai temute boli în ţările industrializate.  Vârful incidenţei a fost atins în Regatul Unit la sfârșitul anilor 1940. În anii 1970 a fost introdusă vaccinarea de rutină împotriva poliomielitei la nivel mondial, ca parte a programelor naţionale de vaccinare. În 1988 a fost enunţată Iniţiativa Globală pentru Eradicarea Poliomielitei. La acel moment, peste 1.000 de copii rămâneau paralizaţi în fiecare zi din cauza acestei boli. De atunci, incidenţa cazurilor a scăzut, în 2002 poliomielita fiind declarată eradicată în Europa.
Vârful incidenţei a fost atins în Regatul Unit la sfârșitul anilor 1940. În anii 1970 a fost introdusă vaccinarea de rutină împotriva poliomielitei la nivel mondial, ca parte a programelor naţionale de vaccinare. În 1988 a fost enunţată Iniţiativa Globală pentru Eradicarea Poliomielitei. La acel moment, peste 1.000 de copii rămâneau paralizaţi în fiecare zi din cauza acestei boli. De atunci, incidenţa cazurilor a scăzut, în 2002 poliomielita fiind declarată eradicată în Europa.
Cea mai eficientă protecţie se obţine prin vaccinare combinată – vaccin inactivat (IPV) plus vaccin cu virus viu atenuat, cu administrare orală (OPV). Varianta OPV este cea mai eficientă metodă pentru împiedicarea răspândirii bolii, în timp ce varianta IPV este cea mai slab protectivă, fiind preferată în zonele în care nu mai există virus viu în circulaţie. În anul 2002, regiunea europeană a fost declarată polio-free („liberă de poliomielită”). În SUA, poliomielita a fost eradicată cu peste 30 de ani în urmă.
Există îngrijorări cu privire la creşterea numărului de cazuri de poliomielită. Niciunde în Uniunea Europeană nu se folosește vaccin polio trivalent atentuat oral, adică cel care conţine virusuri polio vii. Doar acest tip de vaccin a fost asociat cu poliomielita post-vaccinală. Vaccinurile polio complet inactivate nu au fost descrise drept cauza poliomielitei paralitice.
În 2017, în ţara noastră au fost raportate 207 cazuri suspecte de tuse convulsivă; dintre acestea 45 au fost confirmate iar 50 probabile. Incidenţa tusei convulsive în 2017 a fost în ușoară creștere faţă de 2016 (0,5%ooo faţă de 0,4%ooo), raportare probabil mult subevaluată, media incidenţei din UE fiind mult mai mare. În 29 de state europene, în anul 2017 au fost raportate 42.242 de cazuri suspecte de tuse convulsivă, dintre care 38.777 au fost confirmate. Ţările cu cele mai multe cazuri au fost Germania, Olanda, Polonia, Spania și Marea Britanie.
Jules Bordet şi Octave Gengou au fost primii care au observat agentul etiologic al pertussisului în 1900 şi au reușit să îl cultive până în 1906. Thorvald Madsen a fost cel care a realizat primele studii clinice pentru vaccinul antipertussoid în 1923-1924 și apoi în 1929. Primul vaccin combinat diftero-teteno-pertussis (DTP) a fost disponibil în 1948.
În 2016, ECDC a raportat 21.986 de cazuri de boală pneumococică invazivă în 29 de ţări ale UE. 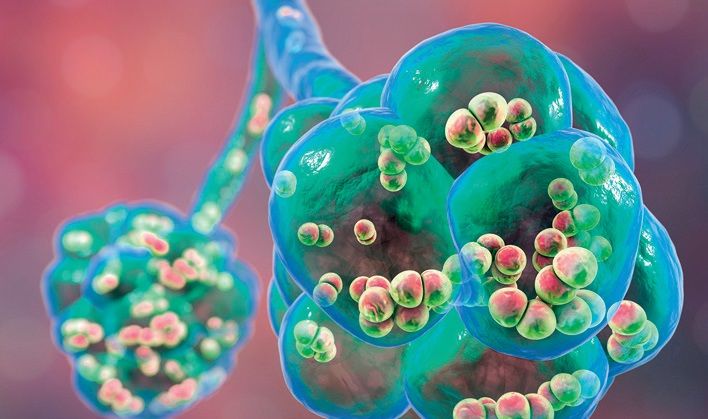 Marea Britanie (6.205) și Franţa (3.800) au cele mai multe cazuri; cei mai afectaţi au fost oamenii cu vârste peste 65 de ani și copiii sub 1 an. Serotipurile cele mai frecvente în Europa sunt 8, 3, 12F, 22F, 19A, 9N, 15A, 10A (în ordinea descrescătoare a frecvenţei).
Marea Britanie (6.205) și Franţa (3.800) au cele mai multe cazuri; cei mai afectaţi au fost oamenii cu vârste peste 65 de ani și copiii sub 1 an. Serotipurile cele mai frecvente în Europa sunt 8, 3, 12F, 22F, 19A, 9N, 15A, 10A (în ordinea descrescătoare a frecvenţei).
România nu are un program naţional de supraveghere a bolilor bacteriene invazive și nici o metodă standardizată de laborator. Nu este cunoscută distribuţia serotipurilor pneumococice în ţară și impactul clinic al rezistenţei antimicrobiene asupra evoluţiei infecţiilor invazive și noninvazive pneumococice. Vaccinarea antipneumococică a fost introdusă în planul naţional de imunizare începând cu anul 2017.
Anul acesta, în România s-au înregistrat, până la începutul lunii mai, 16.627 de cazuri de rujeolă, dintre care 63 s-au soldat cu decese. 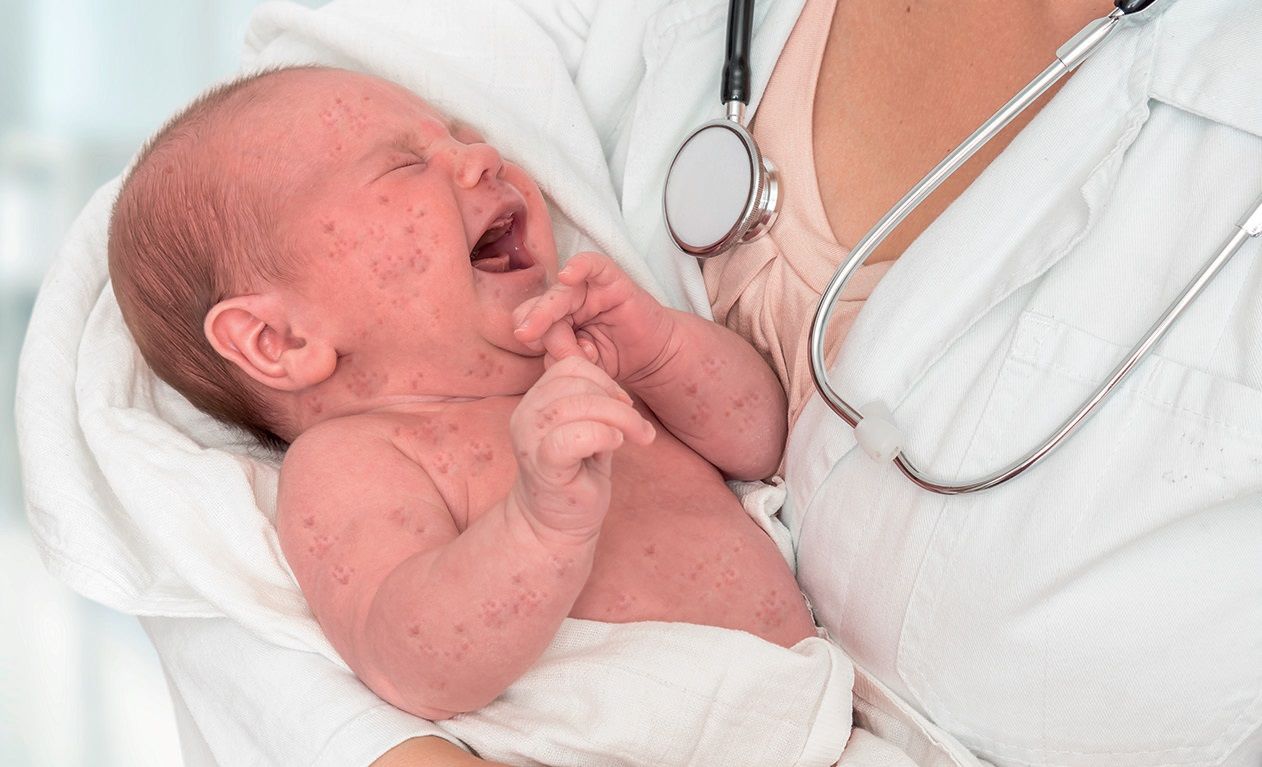 Cea mai afectată grupă de vârstă este 1-4 ani. Incidenţa la nivel naţional în 2017 a fost de 3,5 ori mai mare faţă de 2016 (46,2%ooo faţă de 12,2%ooo). România are o acoperire vaccinală de 81%, OMS recomandând o rată de cel puţin 95% pentru a se putea asigura o protecţie adecvată, care să asigure imunitatea de grup (herd immunity).
Cea mai afectată grupă de vârstă este 1-4 ani. Incidenţa la nivel naţional în 2017 a fost de 3,5 ori mai mare faţă de 2016 (46,2%ooo faţă de 12,2%ooo). România are o acoperire vaccinală de 81%, OMS recomandând o rată de cel puţin 95% pentru a se putea asigura o protecţie adecvată, care să asigure imunitatea de grup (herd immunity).
În 2018, la nivel global, 98 de ţări au raportat mai multe cazuri de rujeolă comparativ cu 2017. Pe primul loc se situează Brazilia (10.000), Filipine (13.000 – 203 decese) și Madagascar (76.000). Într-o situaţie dramatică se regăsește și Ucraina, unde în 2018 au fost raportate 35.120 de cazuri, iar în primele două luni ale anului 2019, încă 24.042. În SUA au fost declarate, în perioada 1 ianuarie-3 iunie, 981 de îmbolnăviri de rujeolă, cel mai mare număr din 1994 până acum. Rujeola a fost considerată eliminată în SUA în anul 2000.
Ultima epidemie de rubeolă din România s-a produs în anul 2012, când a fost raportată o incidenţă de 97,5%ooo.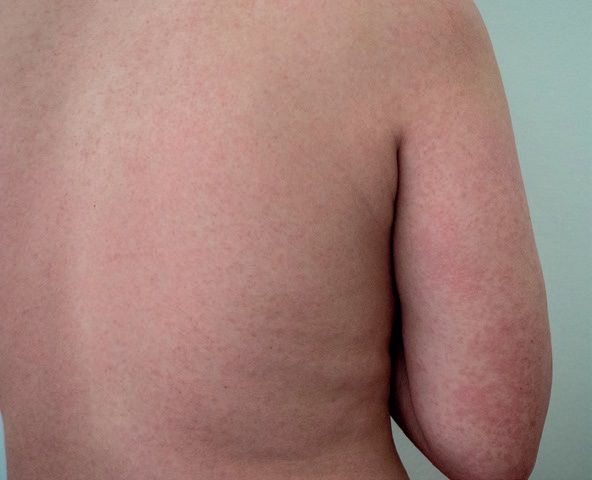 În 2017, în ţara noastră au fost raportate nouă cazuri de rubeolă, dintre care șase au fost confirmate prin teste de laborator. Incidenţa în 2017 a fost de 1,5 ori mai mică decât în 2016 (0,04%ooo faţă de 0,06%ooo).
În 2017, în ţara noastră au fost raportate nouă cazuri de rubeolă, dintre care șase au fost confirmate prin teste de laborator. Incidenţa în 2017 a fost de 1,5 ori mai mică decât în 2016 (0,04%ooo faţă de 0,06%ooo).
Incidenţa infecţiei urliene în România a fost mai mică în 2017 faţă de anul 2016 (1,6%ooo faţă de 3,2%ooo). 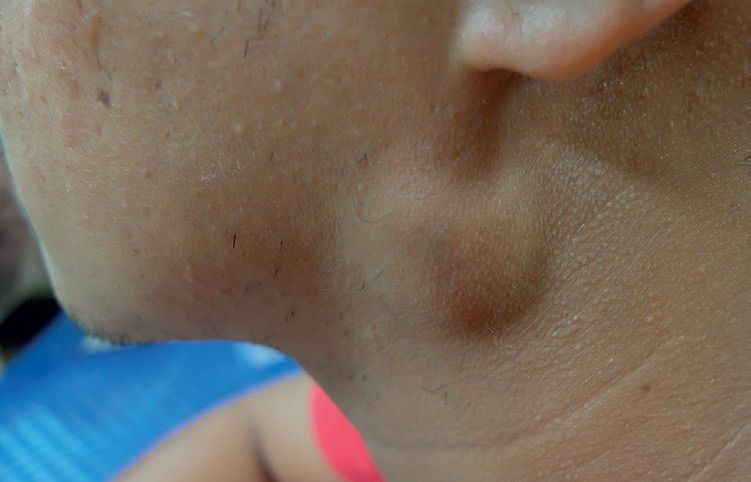 În 2017 au fost raportate 356 de cazuri suspecte de virus urlian, dintre care 70 au fost confirmate. Nu a fost raportat niciun deces. SUA a raportat în perioada 1 ianuarie-26 aprilie 2019 un număr de 736 de cazuri de parotidită.
În 2017 au fost raportate 356 de cazuri suspecte de virus urlian, dintre care 70 au fost confirmate. Nu a fost raportat niciun deces. SUA a raportat în perioada 1 ianuarie-26 aprilie 2019 un număr de 736 de cazuri de parotidită.
În Irlanda s-a observat o creștere a numărului cazurilor de parotidită în primele șase săptămâni ale anului 2019 (278 de cazuri), comparativ cu aceeași perioadă a anului trecut (43 de cazuri). În anul 2018 au fost raportate 576 de cazuri.
În România au fost raportate 33.651 de cazuri de varicelă în anul 2017 și niciun deces. 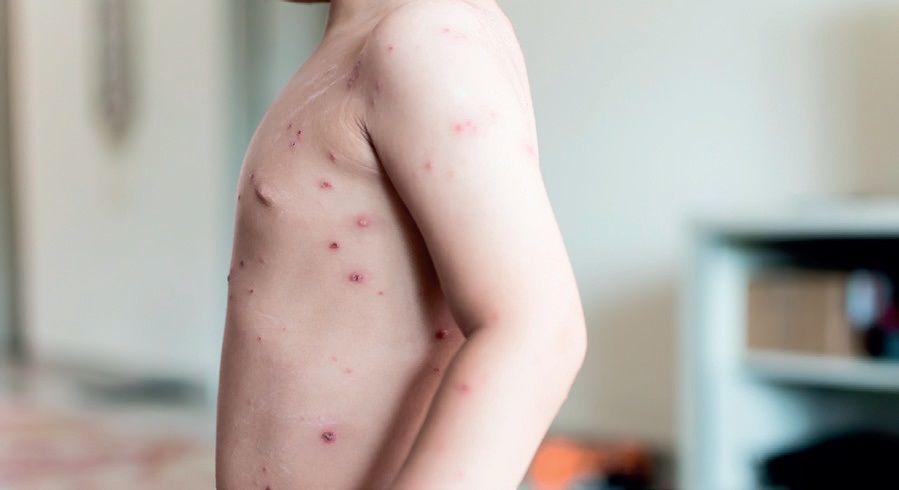 Incidenţa a fost în scădere faţă de 2016, însă, cu toate acestea, se menţine ridicată.
Incidenţa a fost în scădere faţă de 2016, însă, cu toate acestea, se menţine ridicată.
Programul naţional de imunizări nu include vaccinarea antivariceloasă. Cele mai afectate grupe de vârstă au fost 1-4 ani și 5-9 ani, urmate de 10-14 ani.
În Europa, șase state au introdus vaccinarea împotriva varicelei în programele naţionale: Austria, Germania, Grecia, Cipru, Letonia, Luxemburg. Vaccinarea este inclusă și în programele naţionale din SUA, Japonia, Australia și Canada.
Sezonul gripal 2018-2019 a fost cel mai lung sezon gripal din ultimii zece ani. În SUA, CDC estimează că în actualul sezon s-au înregistrat între 37 și 42 de milioane de cazuri de gripă, dintre care aproximativ 600.000 au avut nevoie de spitalizare și circa 36.000-60.000 au dus la deces. În România, de la începutul sezonului au fost confirmate 2.309 cazuri de gripă, dintre care 197 s-au soldat cu deces. Numărul este în creștere faţă de întregul sezon gripal precedent, când s-au înregistrat 129 de decese. Până la 21 februarie 2019, în România au fost vaccinate antigripal 1.329.624 de persoane din grupele cu risc, cu vaccin furnizat de Ministerul Sănătăţii.
În România, de la începutul sezonului au fost confirmate 2.309 cazuri de gripă, dintre care 197 s-au soldat cu deces. Numărul este în creștere faţă de întregul sezon gripal precedent, când s-au înregistrat 129 de decese. Până la 21 februarie 2019, în România au fost vaccinate antigripal 1.329.624 de persoane din grupele cu risc, cu vaccin furnizat de Ministerul Sănătăţii.
În anul 2017, în România au fost raportate 63 de cazuri de boală meningococică confirmate și probabile, cu o incidenţă în ușoară creștere faţă de anul precedent, dintre care 13 s-au soldat cu deces.  De la începutul anului 2019 și până în prezent s-au înregistrat trei cazuri de meningită meningococică, în două dintre ele survenind decesul.
De la începutul anului 2019 și până în prezent s-au înregistrat trei cazuri de meningită meningococică, în două dintre ele survenind decesul.
În 2017, la nivel european, 30 de ţări au raportat 3.221 de cazuri de boală meningococică, dintre care 282 de decese. Cele mai multe s-au înregistrat în Marea Britanie (775), Franţa (546), Spania (304), Germania (283), Polonia (228). SUA au înregistrat o scădere a cazurilor de boală meningococică din 1990 și până în prezent, în 2017 fiind raportate doar 350 de cazuri, dintre care 45 soldate cu deces.
Vaccinurile antihepatită A și B sunt disponibile pe piaţă din anii 1990. Virusul hepatitic A are transmitere fecal-orală, boala necronicizându-se, dar poate duce totuși la complicaţii – aproximativ 1% dintre copiii infectaţi dezvoltă insuficienţă hepatică. Vaccinarea antihepatită A este recomandată în caz de epidemii în comunităţi mici, pentru a preveni răspândirea virusului, şi în caz de călătorii în zone endemice.
Virusul hepatitic B se transmite prin fluide, calea sexuală și cea parenterală fiind cele mai implicate în contaminare. Infecţia cu virus B se cronicizează la aproximativ 90% dintre copiii care îl primesc de la mamă, în timpul nașterii, și la 5% dintre persoanele infectate după vârsta de 5 ani.
Boala hepatică cronică poate duce la ciroză hepatică și carcinom hepatocelular, fiind cauză de deces la 15-25% dintre cei contaminaţi. Vaccinarea copiilor născuţi din mame cu hepatita B previne cronicizarea infecţiei la aceștia.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe