Pe lângă marile pericole reprezentate de SARS-CoV-2, în ultimele luni a fost evidenţiat riscul mărit de infectare a pacienţilor oncologici cu acest nou coronavirus.
 Apariţia și durata imprevizibilă a pandemiei de Covid-19 a obligat comunitatea medicală la o adaptare la noile condiţii, prin măsuri precum izolarea socială, reducerea accesului pacienţilor la multiple centre medicale, acordându-se o atenţie deosebită prevenirii riscului de infectare a personalului medical.
Apariţia și durata imprevizibilă a pandemiei de Covid-19 a obligat comunitatea medicală la o adaptare la noile condiţii, prin măsuri precum izolarea socială, reducerea accesului pacienţilor la multiple centre medicale, acordându-se o atenţie deosebită prevenirii riscului de infectare a personalului medical.
Pe lângă marile pericole reprezentate de SARS-CoV-2, în ultimele luni a fost evidenţiat riscul mărit de infectare a pacienţilor oncologici cu acest nou coronavirus. Afirmaţii precum „Pandemia de COVID-19 reduce de trei ori șansa supravieţuirii la pacienţii oncologici” au fost repede vehiculate și acceptate. Panica corespunzătoare în această comunitate nou creată a fost și este îndreptăţită.
Întârzierea diagnosticului, întârzierea tratamentului primar, oricare ar fi el – act chirurgical, radioterapie, chimioterapie, imunoterapie, hormonoterapie etc. – poate afecta rezultatul final.
Unităţile sanitare în care au loc primordial tratamente oncologice, așa cum sunt institutele oncologice din București, Cluj-Napoca și Iași, nu au fost nici ele ocolite de noul coronavirus. Inclusiv personalul medical a devenit factor putător de SARS-CoV-2, prin contactul cu pacienţi infectaţi sau cu aparţinătorii acestora veniţi din străinătate.
Pagubele economice produse în unităţile „contaminate” sunt uriașe. Inclusiv soarta și rezultatele terapiilor planificate în această perioadă sunt neclare, survenind deseori întârzieri mari, fapt ce pune în pericol chiar viaţa pacienţilor.
Radioterapia ca tratament de sine stătător sau în combinaţie cu celelalte metode terapeutice – chimioterapia, de exemplu – se poate aplica preoperator. Scopul este acela de a micșora tumora și metastazele ganglionare loco-regionale, astfel ca rezecţia
tumorală planificată de obicei la un timp bine definit să fie una completă sau de nivel R0 (rezecţie fără tumoră reziduală).
Radioterapia definitivă, adică aceea care nu trebuie să fie urmată de o intervenţie chirurgicală, necesită în anumite cazuri aplicarea unei doze totale de radiaţie mai mare, chiar până la 70 Gy (Gray – unitatea internaţională de măsură a dozei de radiaţii ionizante) în șapte săptămâni.
Radioterapia postoperatorie sau adjuvantă, care poate fi și ea combinată cu chimioterapie, are ca scop distrugerea eventualelor resturi tumorale rămase în patul tumoral după
operaţia primară.
Circuitul acestor pacienţi în diferitele centre este bine definit, iar locurile și staţiile prin care aceștia trebuie să treacă până să înceapă tratamentul propriu-zis, cum ar fi radioterapia, sunt multiple. Un pacient infectat, dar încă nediagnosticat poate infecta și scoate din „luptă” tot personalul medical al unui asemenea centru supraspecializat.
Numai până acum, la noi în ţară, numărul cadrelor medicale infectate a sărit de 1.200, au apărut chiar și victime în rândul acestora – trei deja au plătit cu viaţa „jurământul lui Hipocrate”. Lista va continua să crească dacă nu se iau măsurile corespunzătoare.
Comunitatea profesioniștilor din domeniul oncologic, prin diferitele societăţi de specialitate, a reacţionat imediat la situaţia nou creată și a elaborat ghiduri speciale cu indicaţii referitoare la adaptarea măsurilor
terapeutice la situaţia aproape a fiecărui pacient în parte.
Sunt modificări care se referă în special – în cazul radioterapiei – la modul nou de fracţionare, adică dozele ce pot și trebuie să fie aplicate dacă numărul iradierilor este redus, pentru a fi aplicat într-un interval de timp mai scurt.
În cancerul mamar, de exemplu, radioterapia postoperatorie se poate administra în fracţiuni mai reduse ca număr, dar cu doze ușor mărite, fără a periclita rezultatul final, adică controlul tumoral tradus în vindecare, astfel încât efectele secundare să nu afecteze calitatea vieţii acestor pacienţi. Tratamentul cancerului rectal poate fi și el adaptat noii situaţii create.
Astfel, poate fi aplicată procedura „suedeză”, și anume o radioterapie preoperatorie de 5 administrări cu câte 5 Gy, fiind urmată de intervenţia chirurgicală la un interval de timp bine stabilit în prealabil cu echipa operatorie. În funcţie de rezultatul examenului histopatologic al piesei operatorii se aplică ulterior și tratamentul chimioterapic indicat.
Anumite cazuri cu tumori cerebrale, cum este glioblastomul multiform, permit o fracţionare modificată: se pot aplica acei 60 Gy necesari și prin 15 ședinţe a 3 Gy per ședinţă, postoperator. La metastazele cerebrale se pot aplica și sunt deja aplicate fracţiuni mai mari, și anume 10 fracţiuni a 3 Gy în loc de 20 de fracţiuni a 2 Gy.
Tumorile pulmonare pot fi și ele tratate cu o fracţionare adaptată, cum ar fi 15 ședinţe a câte 3 Gy sau 20 de ședinţe a câte 3 Gy, având supraimpresiunea inclusă.
Doresc să prezint modul de adaptare la noile condiţii create de COVID-19 în cadrul Centrului de Radioterapie Amethyst din Otopeni, în care sunt îngrijiţi și trataţi mai mult de 200 de pacienţi zilnic, fără ca acest număr să fi fost redus în contextul acestei pandemii.
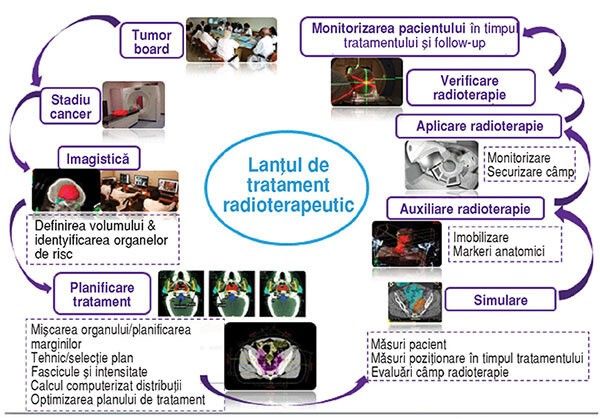
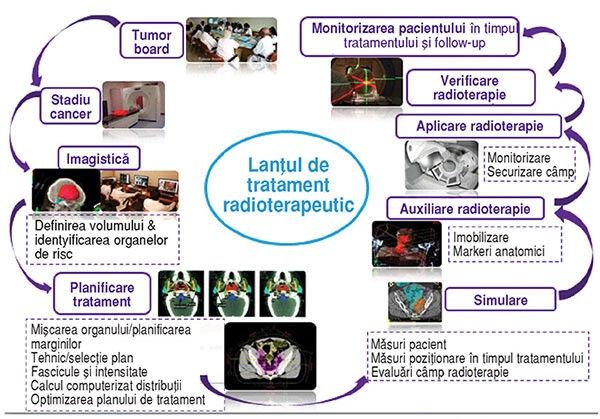
„Lanţul procedurilor” este bine stabilit, în fiecare loc de muncă fiind imediat implementate toate măsurile necesare, astfel încât întreg personalul medical din linia întâi la radioterapie și oncologie medicală, dar și pacientul, să nu fie infectaţi sau să infecteze în timpul tratamentului.
Lanţul terapeutic și multiplele „staţii” ce trebuie parcurse de pacient în cadrul pregătirii și ulterior al aplicării terapiei sunt redate în figura de mai sus. Echipa Centrului este adaptată noilor condiţii, pentru
protecţia personalului, dar și a pacienţilor în timpul terapiei, astfel încât a modificat fiecare staţie intermediară.
În contextul actual, fiind știut că 20% dintre cei infectaţi provin din rândul cadrelor medicale, indiferent de locul unde lucrează, personalul medical activ în oncologie este supus și el acelorași „legi”.
Știrile din media au raportat faptul că 27 de cadre medicale din Institutul Oncologic din Cluj-Napoca și altele din Institutul Regional de Oncologie din Iași au ieșit pozitive la testul pentru SARS-CoV-2, ceea ce arată susceptibilitatea sistemului medical în general, și al celui oncologic în special.
Măsurile de protecţie sunt la fel de importante pentru personalul
medical, dar și pentru fiecare pacient oncologic și aparţinătorii lor.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe