
Odată cu introducerea cART, s-a produs o creștere semnificativă în ceea ce privește speranţa de viaţă a pacienţilor HIV pozitivi, dar complicaţiile neurologice la aceștia rămân frecvente.
Pacienţii care au acces la terapia antiretrovirală combinată (cART), aderenţi la tratament, cu supresie virală, cu un număr al celulelor CD4 care se apropie de normal sau poate chiar normal, nu mai sunt la risc de a face infecţii oportuniste.
Această categorie de pacienţi dezvoltă complicaţii metabolice cum sunt osteoporoza, hipertensiunea arterială, un proces accelerat de osteoscleroză, tumori maligne, inclusiv dintre cele mai puţin frecvente pentru pacienţii infectaţi HIV, cum ar fi cancerul anal și, nu în ultimul rând, consecinţe ale toxicităţii prin expunerea pe termen lung la cART.
Pacienţii care nu au acces la cART rămân susceptibili la infecţiile oportuniste și la afecţiunile oncologice. Pacienţii care au aderenţă variabilă sunt susceptibili la toate complicaţiile descrise. Una dintre infecţiile oportuniste întâlnite la pacienţii infectaţi HIV este neurocisticercoza (NCC). Aceasta este cea mai frecventă infecţie parazitară a sistemului nervos central (SNC) (1).
Leziunile din NCC pot fi localizate oriunde la nivelul SNC și pot fi observate în diverse stadii anatomopatologice (2). Predilecţia clară către anumite regiuni cerebrale nu a fost determinată, deși există autori care susţin că regiunile cele mai afectate sunt cortexul și ganglionii bazali (3).
Există însă destule dovezi pentru a se putea afirma că leziunile sunt localizate mai mult supratentorial decât infratentorial. NCC poate determina semne și simptome variate în funcţie de numărul, dimensiunea, stadiul și localizarea modificărilor patologice, precum și în funcţie de răspunsul imunologic al gazdei și genotipul parazitului, dar poate fi și clinic asimptomatică (4).
Studiile postmortem au arătat că, în până la 50% dintre cazurile de NCC, leziunile cerebrale au fost asimptomatice (5). Poate fi vorba de o leziune unică sau pot fi cisticerci multipli cerebrali, predominantă fiind localizarea intraparenchimatoasă, iar în cazuri excepţionale poate fi descrisă encefalită. Leziunea gadolinofilă, unică, parenchimatoasă reprezintă granulomul cerebral din cisticercoză, care pare a fi o entitate aparte ce a fost descrisă, în principal, la pacienţii din India (6).
A fost emisă ipoteza accelerării progresiei HIV/SIDA la pacienţii coinfectaţi cu cisticerci T. solium, pe baza ideii manipulării sistemului imunologic de către parazit (7,8). Au fost descrise efectele negative ale infecţiei cu alţi helminţi, precum Onchocerca volvulus și Schistosoma spp., asupra progresiei HIV/SIDA, de aceea tratamentul împotriva paraziţilor a fost recomandat pentru a încetini progresia HIV/SIDA.
Într-o metaanaliză a trei studii control randomizate cu privire la tratamentul antiparazitar al pacienţilor HIV/SIDA, s-a arătat beneficiul prin scăderea încărcăturii virale și/sau creșterea numărului CD4.
Întrucât aceste studii au analizat diferite specii de helminţi și diferite metode terapeutice, autorii au concluzionat că sunt necesare studii ulterioare pentru a evalua efectele dependente de specie și pentru a documenta evoluţia după terapia antiparazitară (9).
Dacă urmărim evoluţia NCC la pacienţii cu HIV/SIDA, rezultatele studiilor sunt contradictorii. În Africa de Sud, NCC a fost descrisă ca una dintre cele mai frecvente leziuni focale cerebrale la pacienţii cu HIV/SIDA cu semne neurologice asociate în funcţie de localizarea leziunii.
La acești pacienţi, localizarea intraventriculară a NCC a fost frecventă, precum și prezentarea clinică cu presiune intracraniană crescută și crize epileptice. Montarea șuntului ventriculo-peritoneal nu a avut rezultate bune, pe când tratamentul antihelmintic asociat cu steroizi a dus la o evoluţie mai bună la acești pacienţi.
Aceste rezultate din Africa de Sud sunt îngrijorătoare, drept urmare, tratamentul periodic cu cure scurte de praziquantel asociat cu steroizi a fost sugerat pentru pacienţii cu HIV/SIDA din zonele endemice, pentru a reduce rata reinfectării, ceea ce ar accelera evoluţia bolii (7).
În mod opus, un studiu bazat pe autopsii efectuat în Mexic arată că NCC este mai puţin frecventă la persoanele cu HIV/SIDA faţă grupul de control (10). Întrucât răspunsul imunologic al gazdei poate juca un rol în limitarea creșterii parazitului, o incidenţă mai mare a cazurilor de NCC cu multiple leziuni și leziuni-gigant a fost raportată la pacienţii HIV pozitivi (11).
În orice caz, nu e obligatoriu să se asocieze coinfecţia cu o evoluţie malignă a NCC, pentru că au fost raportate și cazuri cu evoluţie benignă și răspuns bun la tratament (12).
Testul cu specificitatea cea mai mare pentru detecţia anticorpilor este testarea blot cu imunoelectrotransfer legat enzimatic (LLGP-EITB), test imunologic cu șapte glicoproteine ale cisticercilor, purificate prin cromatografie lentin-lectin.
Specificitate care se apropie de 100% și o sensibilitate care variază între 70 și 90%, dependentă de numărul de cisticerci existenţi. Frecvent, este fals negativ la pacienţii cu o singură leziune intracraniană sau la cei cu cisticerci calcificaţi (3).
Prezenţa anticorpilor nu arată, cert, boală activă, căci sunt prezenţi și la persoanele care vin din zone endemice fără să aibă semne de boală (5,20). De asemenea, se pare că nu ar fi utilă determinarea anticorpilor din LCR, sensibilitatea și specificitatea acestei testări fiind scăzute faţă de cea din ser (3).
Neuroimagistica este metoda predilectă pentru a diagnostica NCC și a determina necesitatea tratamentului medicamentos sau chirurgical, precum și eficienţa acestor intervenţii (3). Neuroimagistic, doar o leziune ce conţine scolex (capul parazitului) este clasificată ca leziune patognomonică pentru NCC (14).
NCC activă este definită prin prezenţa oricărei leziuni corespunzătoare unui cisticerc (cu sau fără scolex) sau leziuni cu prindere de contrast inelară. Prinderea de contrast nodulară definește forma de tranziţie, iar calcificările intraparenchimatoase corespund formei inactive (15).
Toate cele trei forme de leziuni neuroimagistice descrise – active, de tranziţie, calcificate – sunt înalt sugestive pentru NCC. Calcificările sunt luate în considerare doar dacă sunt solide, dense, multiple, localizate supratentorial și au diametru 1-10 mm în absenţa oricărei alte boli ce poate explica prezenţa calcificărilor. Prezenţa leziunilor în diferite stadii de evoluţie susţine diagnosticul de NCC (3) (Figura).
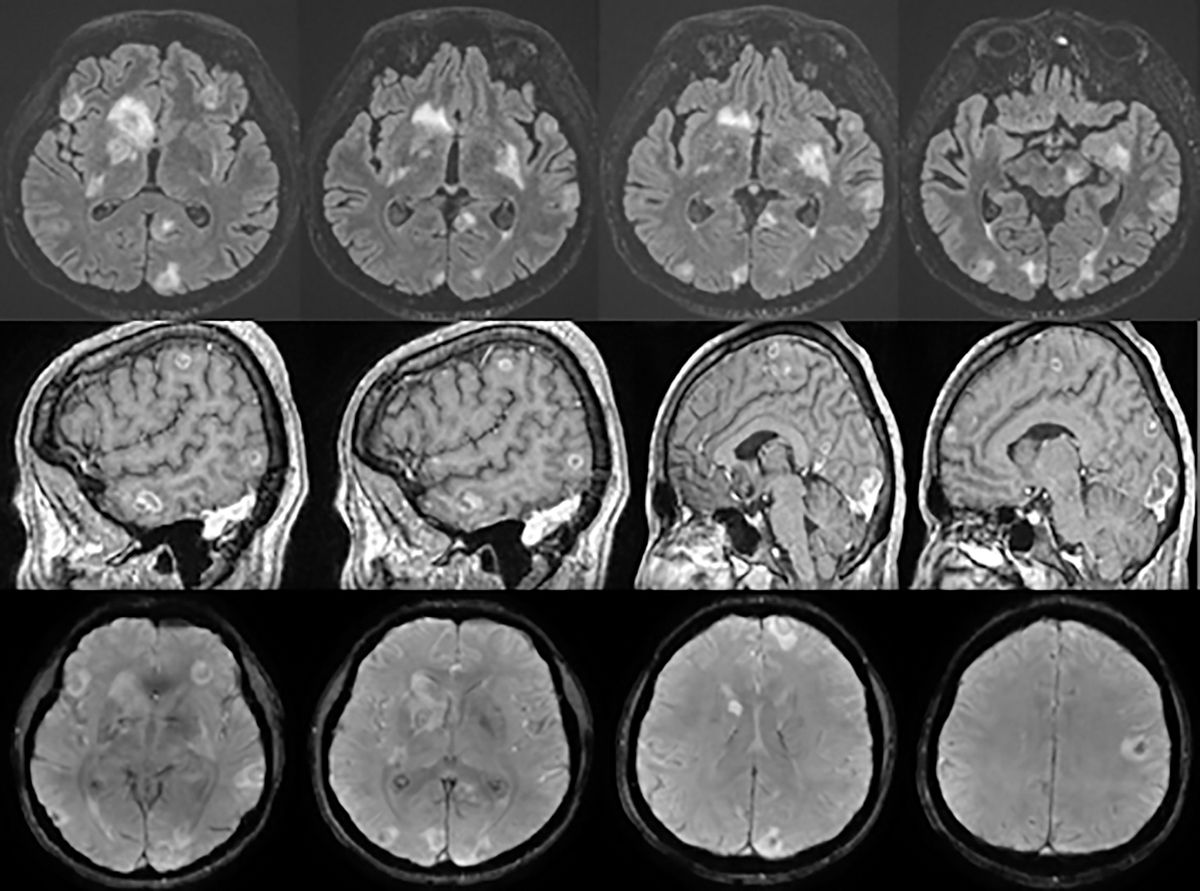
T1/hiperintense T2/Flair) distribuite aleatoriu, atât subcortical, cât și profund la nivelul ambelor emisfere cerebrale fronto-temporo-parieto-occipital, majoritatea asociind o moderată plajă de edem perilezional; postcontrast, formaţiunile descrise prezintă priză de contrast parietală, rămânând necaptante central (aspect chistic (20).
Cazul a fost selectat din cazuistica personală inclusă în Teza de Doctorat (20).
Pacienţii cu NCC se prezintă frecvent cu crize epileptice, cefalee și semne de presiune intracraniană crescută sau pot să nu aibă manifestări clinice. A fost menţionată, în mai multe cazuri, simptomatologia psihiatrică, în special psihoză (16), tulburări afective (17) sau demenţă (18), ca manifestări clinice la debut, în evoluţie sau ca reacţii adverse medicamentoase.
Nu există ghiduri de tratament, dar se tratează numai NCC activă, cu medicamente antihelmintice și/sau steroizi. Medicamentele
antihelmintice utilizate sunt praziquantel, albendazol (medicamentul de elecţie) sau combinaţii între cele două. În formele ventriculare,
subarahnoidiene, encefalitice ale NCC, asociate cu creșterea presiunii intracraniene, poate fi necesară utilizarea antiinflamatoarelor steroidiene.
Tratamentul antiepileptic va fi iniţiat de la prima criză epileptică, în contextul existenţei unei cauze organice, iar alegerea antiepilepticului va fi individualizată ţinându-se cont de faptul că sunt crize generalizate și având în vedere mereu interacţiunile medicamentoase.
Indicaţia pentru intervenţie chirurgicală există pentru formele ventriculare de NCC, deși un studiu din China a arătat o evoluţie favorabilă a pacienţilor după microchirurgia cisticercilor intraparenchimatoși (19).
Citiți și: Sindromul anemic asociat hemodializei
Material preluat din volumul „Boli infecţioase 2022” editat de „Viaţa Medicală”
Bibliografie
1. Del Brutto OH, Roos KL, Coffey CS, Garcia HH. Meta-analysis: Cysticidal drugs for neurocysticercosis: albendazole and praziquantel. Ann Intern Med. 2006; 145:43-51
2. Garcia HH, Nash TE, Del Brutto OH. Clinical symptoms, diagnosis, and treatment of neurocysticercosis. Lancet Neurol. 2014a ;13:1202-1215
3. Nash TE, Garcia HH, Rajshekhar V, Del Brutto OH. Clinical cysticercosis: diagnosis and treatment. In: Murrell KD (ed). WHO/FAO/OIE Guidelines for the Surveillance, Prevention and Control of Taeniosis/Cysticercosis. Paris: OIE. 2005; 73-99
4. Winkler AS. Epilepsy and neurocysticercosis in sub-Saharan Africa. In: Foyaca-Sibat H (ed). Novel aspects on cysticercosis and neurocysticercosis. InTech, Croatia. 2013; 307-340
5. De Almeida SM, Torres LFB. Neurocysticercosis–retrospective study of autopsy reports, a 17-year experience. J Community Health. 2011; 36:698-702
6. Chaurasia RN, Garg RK, Agarwall A, Kohli N, Verma R, Singh MK, Shukla R. Three day albendazole therapy in patients with a solitary cysticercus granuloma: a randomized double blind placebo controlled study. Southeast Asian J Trop Med Public Health. 2010; 41:517-525
7. Foyaca-Sibat H, Ibanez-Valdes L. Intraventricular neurocysticercosis in HIV positive patients. Internet J Neurol. 2003a; 2:23-31
8. Foyaca-Sibat H, Ibanez-Valdes L. Neurocysticercosis in HIV-positive patients. International Journal of Infectious Diseases. 2003b; 2(2)
9. Walson JL, Herrin BR, John-Stewart G. Deworming helminth co-infected individuals for delaying HIV disease progression. Cochrane Database Syst Rev. 2009; (3):CD006419
10. Jessurun J, Barron-Rodriguez LP, Fernandez-Tinoco G, Hernandez-Avila M. The prevalence of invasive amebiasis is not increased in patients with AIDS. AIDS.1992; 6:307-309
11. Soto Hernandez JL, Ostrosky Zeichner L, Tavera G, Gomez Avina A. Neurocysticercosis and HIV infection: report of two cases and review. Surg Neurol. 1996; 45:57-61
12. Motsepe TA, Ackerman D. Spinal and vertebral neurocysticercosis in an HIV-positive female patient. South Afr J Epidemiol Infect. 2012; 27:133-136
13. Garcia HH, Herrera G, Gilman RH, Tsang VCW, Pilcher JB, Diaz JF, Candy EJ, Miranda E, Naranjo J, Torres P. Cysticercosis Working Group in Peru. Discrepancies Between Cerebral Computed Tomography and Western Blot in the Diagnosis of Neurocysticercosis. Am J Trop Med Hyg. 1994; 50:152-157
14. Del Brutto OH. Neurocysticercosis. Semin Neurol. 2005; 25:243-251
15. Nash TE, Del Brutto OH, Butman JA, Corona T, Delgado-Escueta A, Duron RM, Evans CA, Gilman RH, Gonzalez AE, Loeb JA, Medina MT, Pietsch-Escueta S, Pretell EJ, Takayanagui OM, Theodore W, Tsang VC, Garcia HH. Calcific neurocysticercosis and epileptogenesis. Neurology. 2004; 62:1934-1938
16. Verma A, Kumar A. Neurocysticercosis presenting as acute psychosis: a rare case report from rural India. Asian J Psychiatr. 2013; 6:611-613
17. Chatterjee K, Ghosh GC. Disseminated neurocysticercosis presenting as affective mood disorder with chronic tension type headache. J Neurosci Rural Pract. 2013; 4:461-463
18. Jha S, Ansari MK. Dementia as the presenting manifestation of neurocysticercosis: A report of two patients. Neurology Asia. 2010; 15:83-87
19. Ou S, Wang J, Wang Y, Tao J, Li X. Microsurgical management of cerebral parenchymal cysticercosis. Clin Neurol Neurosurg. 2012; 114:385-388
20. Pascu C. Neurocisticercoza în „Contribuții la studiul afectarii neurologice în infecția HIV/SIDA”, Teza de doctorat, Universitatea Ovidius din Constanța, 2021
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe