Populaţia este din ce în ce mai afectată de căldura extremă, iar Organizaţia Mondială a Sănătăţii (OMS) avertizează că tendinţa de creștere a temperaturilor se va menţine.
La nivel global, cazurile de afecţiuni induse de temperaturile ridicate sunt din ce în ce mai numeroase. În acest sens, Medscape propune profesioniștilor din domeniul sănătăţii un ghid de recomandări specifice acestor situaţii. Numărul persoanelor afectate de căldură a crescut cu aproximativ 125 de milioane între anii 2000 și 2016, potrivit OMS. În 2003 au fost înregistrate 70.000 de decese cauzate de caniculă în Europa. În anul 2010, în Rusia au fost înregistrate 56.000 de decese din cauza unui val de temperaturi extreme. Expunerea la căldură excesivă are un impact semnificativ asupra sănătăţii, agravând patologiile existente sau generând noi afecţiuni.
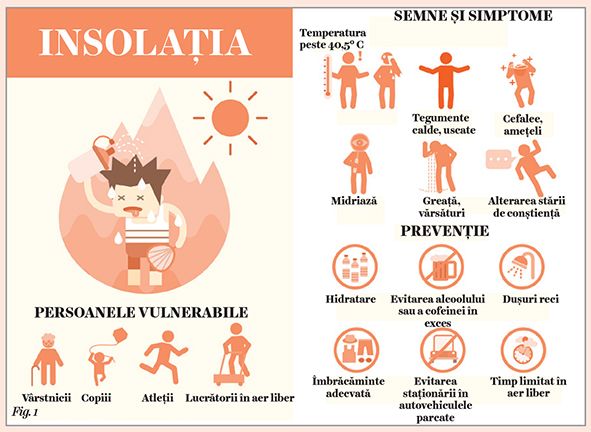
Afecţiunile induse de căldură includ atât probleme minore, precum miliaria, crampele termice, sincopa sau epuizarea termică, cât și afecţiuni mai severe, precum insolaţia, amintește o lucrare publicată recent de Medscape (1). În insolaţie, temperatura corpului depășește 40,5 grade Celsius și se ajunge la disfuncţie multiplă de organe și la afectarea sistemului nervos central (2).
Căldura asociază, de asemenea, efecte indirecte asupra sănătăţii, putând influenţa comportamentul, transmiterea bolilor infecţioase, livrarea îngrijirilor medicale, calitatea aerului, serviciile de transport, sistemul energetic și reţeaua de distribuţie a apei (3). Anumite substanţe, precum alcoolul, antihistaminicele, betablocantele, diureticele sau laxativele, cresc riscul de afecţiuni induse de căldură (4).
Deși canicula afectează întreaga populaţie, anumite categorii sunt deosebit de vulnerabile la temperaturile extreme, în special vârstnicii, bolnavii cronici, copiii, gravidele, muncitorii care lucrează în aer liber, atleţii și persoanele fără adăpost.
Creșterile importante de temperatură compromit abilitatea organismului de a regla eficient temperatura corpului. Simptomatologia include transpiraţii profuze, crampe musculare, fatigabilitate marcată, astenie fizică, paloare, tegumente reci și umede, puls slab, greaţă, vărsături. În cazul insolaţiei se constată alterarea stării de conștienţă, cefalee, confuzie, temperatură corporală ridicată (peste 40,5 grade Celsius), puls rapid, tegumentele fiind uscate și calde (1) (fig. 1). 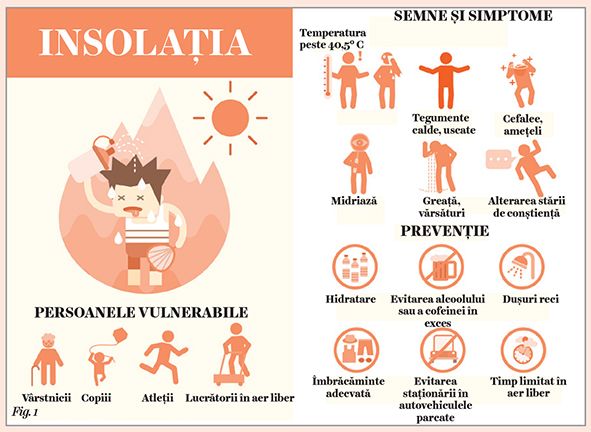
Există două tipuri de insolaţie, forma clasică și cea de efort, ambele tipuri asociind morbiditate și mortalitate importante (5). Insolaţia clasică afectează în special vârstnicii, bolnavii cronici și copiii (5), iar insolaţia de efort apare în special la tinerii care practică activităţi fizice intense în aer liber, în condiţii de căldură excesivă (6).
Cunoscută și sub numele de „sudamină” sau de „alergie la căldură”, această afecţiune se manifestă sub forma unei erupţii cutanate eritematoase, cu papule sau vezicule, fiind cauzată de blocarea glandelor sudoripare, secreţia acestora acumulându-se sub epiderm (7). Leziunile se dezvoltă rapid după expunerea la căldură excesivă și dispar, în general, în decurs de câteva ore de la întreruperea expunerii la soare, fără a necesita tratament special în cazul formelor simple (8).
O altă afecţiune cauzată de căldura excesivă este epuizarea termică, care poate conduce la insolaţie în lipsa aplicării precoce a tratamentului adecvat. Principalele simptome includ transpiraţiile profuze, tahipneea și pulsul rapid.
Insolaţia asociază temperaturi corporale ridicate (peste 40,5 grade Celsius), greaţă, vărsături și tahicardie, în stadiile avansate ale bolii constatându-se și afectarea sistemului nervos central, cu alterarea stării de conștienţă, confuzie, ataxie, convulsii și delir, dar și rabdomioliză, cu insuficienţă renală și coagulopatii. Mortalitatea asociată insolaţiei este de aproximativ 10%, ajungând la 33% la pacienţii cu hipotensiune arterială (9).
Există mai multe tehnici de răcire externă a corpului în caz de hipertermie, respectiv: răcirea prin evaporare („evaporative cooling”), ce scade temperatura corporală cu 0,05-0,09 grade Celsius pe minut; acoperirea pacientului cu cearceafuri umede; plasarea strategică a unor pungi cu gheaţă la nivelul axilelor, în zona inghinală și la nivel cervical (fig. 2); imersia în apă cu gheaţă, ce răcește temperatura corporală cu aproximativ 0,15-0,35 grade Celsius pe minut, aceasta fiind cea mai eficientă metodă de răcire (10). 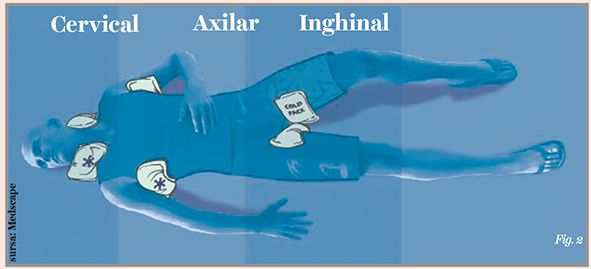
Alături de metodele externe, pot fi utilizate și tehnici de răcire invazivă a corpului, ce includ administrarea de fluide reci intravenos, ca tratament de linia întâi, mai ales în cazurile ce asociază deshidratare importantă (10). Totuși, fluidele trebuie administrate cu grijă, din cauza riscului de instalare a edemului pulmonar acut (1). Soluţiile de reechilibrare hidroelectrolitică preferate sunt serul fiziologic 0,9% și Ringer lactat. O altă metodă invazivă cu eficacitate demonstrată în scăderea rapidă a temperaturii corporale este lavajul gastric cu lichide reci, dar și lavajul vezicii urinare cu ser fiziologic rece sau lavajul peritoneal cu fluide reci (în situaţii speciale) (11). În cazul hipertermiei severe pot fi utilizate și alte metode invazive de rezervă, precum hemodializa sau bypassul cardiopulmonar (12).
Benzodiazepinele cu durată scurtă de acţiune (de exemplu, midazolam) pot fi utilizate pentru tratamentul frisoanelor și al agitaţiei asociate procesului de răcire rapidă a corpului (10).
În aceste situaţii, este necesară monitorizarea continuă a funcţiilor vitale ale pacientului și a temperaturii, măsurată, preferabil, intrarectal. Procesul de răcire ar trebui să fie sistat atunci când temperatura corpului ajunge la 39 de grade Celsius, pentru a preveni instalarea hipotermiei (1).
1. https://reference.medscape.com/slideshow/heat-illness-6004448
2. Goforth C et al. Exertional heat stroke in navy and marine personnel: a hot topic. Crit Care Nurse. 2015 Feb; 35(1): 52-9
3. https://www.who.int/globalchange/publications/heat-and-health/en/
4. Walter E et al. Management of exertional heat stroke: a practical update for primary care physicians. Br J Gen Pract. 2018;68(668): 153-4
5. http://emedicine.medscape.com/article/166320-overview
6. Lipman GS et al. Wilderness Medical Society practice guidelines for the prevention and treatment of heat-related illness: 2014 update. Wilderness Environ Med. 2014 Dec;25(4 Suppl): S55-65
7. http://emedicine.medscape.com/article/1070840-overview
8. http://emedicine.medscape.com/article/149546-overview
9. Bouchama A et al. Cooling and hemodynamic management in heatstroke: practical recommendations. Crit Care. 2007; 11(3): R54
10. http://emedicine.medscape.com/article/149546-overview
11. O’Connor JP. Simple and effective method to lower body core temperatures of hyperthermic patients. Am J Emerg Med. 2017 Jan 30
12. Hamaya H et al. Successful management of heat stroke associated with multiple-organ dysfunction by active intravascular cooling. Am J Emerg Med. 2015 Jan; 33(1): 124.e5-7
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe