
Continuăm articolul din numărul trecut, realizat cu ocazia Săptămânii Alergiilor (13-19 iunie), context în care orașul Cluj-Napoca beneficiază de o campanie de conștientizare a anafilaxiei, cu medici voluntari care distribuie materiale informative în spaţii publice, școli, grădiniţe.
Anafilaxia nu este întotdeauna ușor de recunoscut clinic. Semnele și simptomele sunt variabile și pot varia între indivizi, precum și între episoade ale aceluiași individ. Anafilaxia este probabil subdiagnosticată și subraportată din mai multe motive (1-15):
Comorbidităţi precum astmul, bolile cardiovasculare, vârsta înaintată și medicaţia ca factor declanșator sunt factori de risc importanţi pentru un rezultat nefast al anafilaxiei. Astmul este asociat cu un risc crescut de deces prin anafilaxie, în special la adolescenţi și adulţi tineri cu boală slab controlată. Alte boli respiratorii (de exemplu, boli pulmonare obstructive cronice, boli pulmonare interstiţiale sau pneumonie) sunt factori de risc pentru anafilaxia severă sau fatală la adulţii vârstnici. Boala cardiovasculară este un factor de risc important pentru decesul prin anafilaxie la persoanele de vârstă mijlocie și înaintată. Infecţiile acute, cum ar fi o infecţie a căilor respiratorii superioare, febra, stresul emoţional, exerciţiile fizice și starea premenstruală pot, la rândul lor, să crească riscul unei evoluţii nefaste. Cu excepţia exerciţiilor fizice, acești factori amplificatori nu au fost studiaţi sistematic în contextul anafilaxiei (1-10).
Administrarea concomitentă a medicamentelor de tipul blocantelor beta-adrenergice și alfa-adrenergice și inhibitorilor enzimei de conversie a angiotensinei (IECA) poate crește probabilitatea unei anafilaxii severe sau fatale. Totodată, aceste medicamente pot altera capacitatea pacientului de a răspunde la tratament și răspunsurile fiziologice compensatorii ale organismului (11).
Anafilaxia este un diagnostic clinic, iar tratamentul nu poate aștepta confirmarea de laborator. Chiar și atunci când cauza simptomelor observate este pusă sub semnul întrebării, se iniţiază tratamentul pentru anafilaxie. Diagnosticul clinic poate fi uneori susţinut retrospectiv prin documentarea concentraţiilor crescute de triptază serică totală sau de histamină serică, deși rezultatele acestor teste nu sunt disponibile imediat clinicianului care supraveghează pacientul. Este esenţial să se obţină probe de sânge pentru măsurarea acestor mediatori mastocitari și bazofilici la scurt timp după apariţia simptomelor, deoarece creșterea lor este tranzitorie.
Triptaza totală plasmatică sau serică: testul standardizat pentru măsurarea triptazei totale serice sau plasmatice este disponibil pe scară largă în laboratoarele clinice (interval normal: 1-11,4 ng/ml). Triptaza poate rămâne crescută timp de 6 sau mai multe ore după debut și, prin urmare, poate avea în continuare valoare informativă dacă este obţinută după 3 ore. Creșterea triptazei este mai probabil să fie detectată în cazul anafilaxiei la veninuri de insecte sau la medicamente injectabile, îndeosebi în timpul reacţiilor care implică hipotensiune. Un nivel de triptază care se încadrează în limite normale nu poate fi utilizat pentru a infirma diagnosticul clinic de anafilaxie. Istoricul este mai important decât rezultatele testelor. De exemplu, la persoanele cu anafilaxie indusă de alimente sau la pacienţii care sunt normotensivi, nivelurile de triptază sunt rareori crescute, chiar și în probele de sânge temporizate optim, obţinute în decurs de 15 minute până la 3 ore de la apariţia simptomelor (11-15).
Histamina plasmatică: nivelurile ating de obicei vârful concentraţiei în decurs de 5-15 minute de la apariţia simptomelor de anafilaxie și apoi scad până la valoarea iniţială în primele 60 de minute, din cauza metabolismului rapid de N-metiltransferază și diaminoxidază. Nivelurile crescute de histamină plasmatică se corelează cu simptomele și semnele de anafilaxie și sunt mai susceptibile spre a fi crescute decât nivelurile totale de triptază serică.
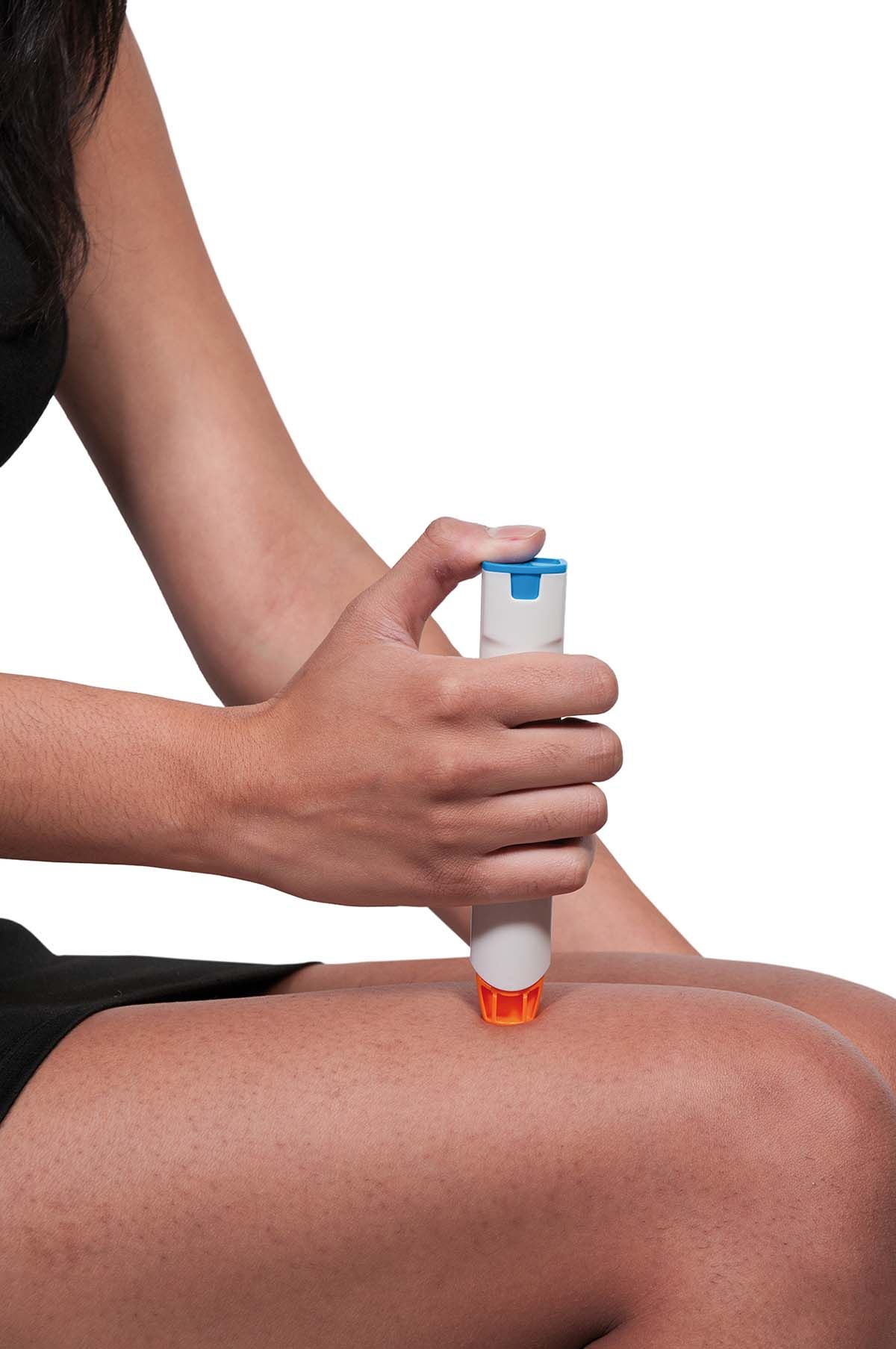
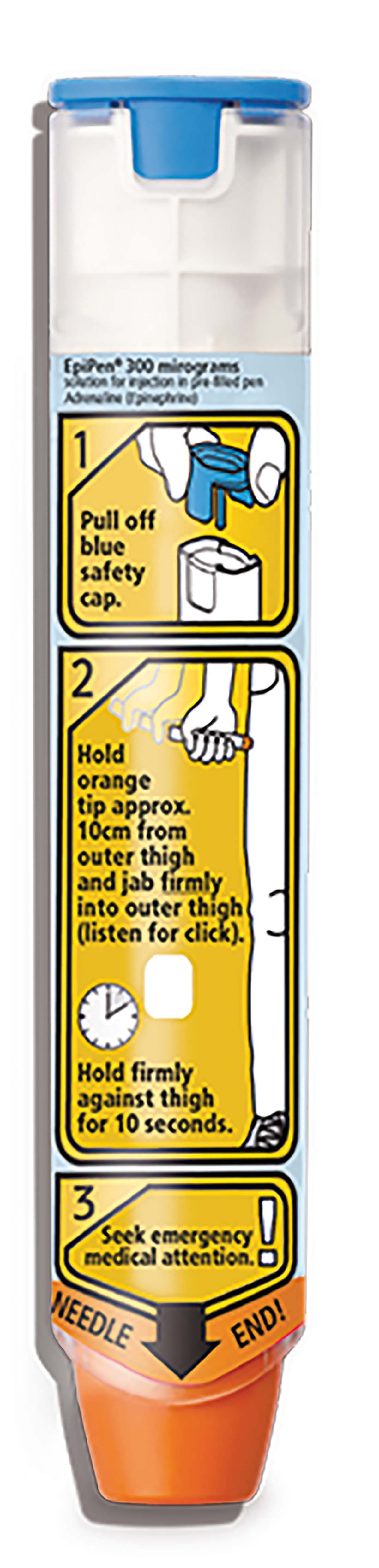
Terapia: adrenalină, cu promptitudine
Evaluarea și tratamentul precoce sunt esențiale în anafilaxie, deoarece stopul cardio-respirator și moartea pot surveni în câteva minute (1-9). De asemenea, eficiența tratamentului este optimă în fazele precoce, pe baza observației că injectarea întârziată cu epinefrină poate fi asociată cu decese. Etapele principale ale managementului anafilaxiei sunt următoarele:
Citește și: Anafilaxia 1
Bibliografie
1. Turner PJ, Gowland MH, Sharma V, et al. Increase in anaphylaxis-related hospitalizations but no increase in fatalities: an analysis of United Kingdom national anaphylaxis data, 1992-2012. J Allergy Clin Immunol 2015; 135:956.
2. Wood RA, Camargo CA Jr, Lieberman P, et al. Anaphylaxis in America: the prevalence and characteristics of anaphylaxis in the United States. J Allergy Clin Immunol 2014; 133:461.
3. Sampson HA, Muñoz-Furlong A, Campbell RL, et al. Second symposium on the definition and management of anaphylaxis: summary report--Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J Allergy Clin Immunol 2006; 117:391.
4. Sampson HA, Muñoz-Furlong A, Bock SA, et al. Symposium on the definition and management of anaphylaxis: summary report. J Allergy Clin Immunol 2005; 115:584.
5. Lieberman P, Nicklas RA, Randolph C, et al. Anaphylaxis--a practice parameter update 2015. Ann Allergy Asthma Immunol 2015; 115:341.
6. Simons FE. Anaphylaxis. J Allergy Clin Immunol 2010; 125:S161.
7. Simons FE. Anaphylaxis, killer allergy: long-term management in the community. J Allergy Clin Immunol 2006; 117:367.
8. Simons FE, Ardusso LR, Bilò MB, et al. World Allergy Organization anaphylaxis guidelines: summary. J Allergy Clin Immunol 2011; 127:587.
9. Soar J, Pumphrey R, Cant A, et al. Emergency treatment of anaphylactic reactions--guidelines for healthcare providers. Resuscitation 2008; 77:157.
10. Brown SG, Mullins RJ, Gold MS. Anaphylaxis: diagnosis and management. Med J Aust 2006; 185:283.
11. Muraro A, Roberts G, Clark A, et al. The management of anaphylaxis in childhood: position paper of the European academy of allergology and clinical immunology. Allergy 2007; 62:857.
12. Muraro A, Roberts G, Worm M, et al. Anaphylaxis: Guidelines from the European Academy of Allergy and Clinical Immunology. Allergy 2014.
13. Campbell RL, Bashore CJ, Lee S, et al. Predictors of Repeat Epinephrine Administration for Emergency Department Patients with Anaphylaxis. J Allergy Clin Immunol Pract 2015; 3:576.
14. Pumphrey R. Anaphylaxis: can we tell who is at risk of a fatal reaction? Curr Opin Allergy Clin Immunol 2004; 4:285.
15. Simons FE. Anaphylaxis in infants: can recognition and management be improved? J Allergy Clin Immunol 2007; 120:537.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe