Celebra
interogaţie shakespeariană este o adevărată filosofie a vieţii, o întrebare pe
care diverse personalităţi şi-au adresat-o în situaţii dificile,
confruntându-se cu dileme aproape insurmontabile. Multe momente cruciale din
istoria omenirii au solicitat un răspuns la retorica: „To be or not to be?“.
La fel
se întâmplă şi în activitatea noastră medicală de zi cu zi, în lupta pentru
alinarea sau vindecarea bolilor – atât de multe, din păcate, în ultima vreme.
Pacienţii ne solicită un efort intelectual suplimentar prin multitudinea de informaţii
pe care le cuprinde un dosar medical, prin complexitatea cazurilor şi chiar
prin faptul că ei se informează pe internet şi ne cer explicaţii suplimentare
despre boală. Într-o anumită măsură, suntem atât medici, cât şi profesori
pentru pacienţi, suntem reperul care dă speranţă, securitate, echilibru emoţional
celor aflaţi în situaţia demoralizantă creată de afectarea sănătăţii. Ne aflăm
uneori în faţa unor dileme deosebite, când este necesar să luăm horărâri cu
privire la cea mai bună terapie. Multe afecţiuni cer o abordare multimodală,
pacienţii – chiar şi cei tineri – pot avea mai multe patologii (care se
suprapun cu factori de vulnerabilitate precum diabetul, alergiile, stresul).
Şansa
de viaţă a pacientului depinde de capacitatea medicului, dar şi de oportunităţile
avute la dispoziţie, deseori fiind necesare mijloacele cele mai moderne,
tehnologia cea mai avansată. Viaţa pacientului atârnă de opţiunile terapeutice:
medicaţia aleasă conform antibiogramei, clipurile potrivite pentru tratarea
unui anevrism cerebral ş.a.m.d. „To be or not to be?“ ne vine în minte şi
atunci când aflăm că membrii corpului medical ajung în situaţia de a fi agresaţi
de pacienţi ori de familiile acestora. Ni se cere să fim perfecţi, mântuitorii
unei populaţii din ce în ce mai bolnave, care se prezintă la medic în stadii
avansate ale patologiei. Asistăm la o escaladare a unor afecţiuni despre care
se spera că vor avea o rată epidemiologică mai scăzută: TBC, bolile venerice,
infecţia HIV etc. Iar bolilor grave li se adaugă adesea antecedente severe: un
infarct miocardic, un accident vascular cerebral ori o hemoragie digestivă.
Pacientul
ne compară rezultatele cu cele obţinute în clinicile din străinătate. Iarăşi
„suntem sau nu suntem“, când ni se cere un act medical adecvat, corect,
competitiv, în condiţiile în care activitatea medicală este cronic subfinanţată.
Din nou se discută despre o reformă sanitară. În această nouă reformă,
elementul privat va acoperi o mare parte din serviciile medicale. Este posibil
ca acest lucru să se realizeze pentru serviciile complexe, cum sunt
neurochirurgia, chirurgia cardiacă, oncologia…? Cum vor pătrunde asigurările de
sănătate private sau serviciile private la populaţia nevoiaşă sau la cei care în
secolul XXI, încă se semnează cu degetul? Dacă asigurările private vor facilita
numai salvarea celor mai înstăriţi, înseamnă că populaţia română este plasată
sub semnul unui destin incert al cărui deznodământ trimite tot la întrebarea
hamletiană. Eforturile Ministerului Sănătăţii de a asigura un echilibru sunt
extraordinare, avem un ministru medic, conferenţiar universitar, cunoscător al
activităţii medicale curente, însă concret ne învârtim într-un cerc vicios,
iar pacienţii nu mai au unde să se trateze, singura soluţie fiind exodul către
centrele universitare din marile oraşe sau din străinătate. Desigur, se acceptă
situaţiile în care clinicile îşi evaluează capacităţile şi trimit pacientul în
altă parte pentru investigaţii şi tratament: nu este ruşinos sau greşit să
refuzi un pacient cu afecţiuni cronice dacă ştii că nu ai condiţiile de a-l îngriji
optim.
Există
şi situaţii în care încercăm imposibilul, eforturile susţinute fiind
încununate de succes, deci nu trebuie să cădem în disperare.
Un
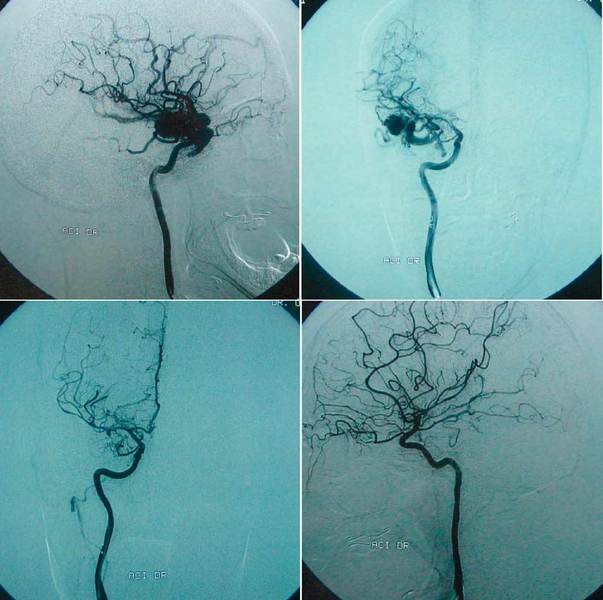
exemplu în cele ce urmează. O femeie de 52 de ani a fost internată la un spital
judeţean în stare gravă, scor Glasgow 8, cu fenomene neurologice. La CT se
identifică un hematom temporoparietal drept. Este operată, însă postoperator
starea pacientei nu corespunde aşteptărilor. Angiografia confirmă o malformaţie
arteriovenoasă. Unitatea nu are toate mijloacele de a interveni, iar pacienta
este trimisă la Bucureşti. Angiografia digitală patru vase oferă imagini
deosebit de utile pentru abordarea cazului. Pacienta a fost operată la Spitalul
Clinic de Urgenţă Bagdasar-Arseni Bucureşti, cu evoluţie favorabilă
postoperator, odată cu restabilirea circulaţiei sangvine în lobul temporal
drept. Este un exemplu în care coordonarea bună între unităţi şi aplicarea
corectă a protocoalelor a condus la succes, nefiind necesară orientarea cazului
către clinici din alte ţări.
În final, concluzia la care trebuie să ajungem este
necesitatea unui perfect autocontrol, în funcţie de mijloacele tehnice,
posibilităţile oferite şi pregătirea complexă a celor care activează în
domeniul medical. Nu avem voie, la niciun nivel, să efectuăm experimente pe
oameni, adică să încercăm imposibilul pe o populaţie obosită, tarată, stresată şi
plină de alte afecţiuni. Rămâne ca fiecare dintre noi să-şi pună întrebarea „To
be or not to be?“ în faţa fiecărui pacient şi să ia hotărârea corectă,
indiferent de orgolii.