Entitate definită de existenţa unei îngustări a lumenului arterial (în mod obişnuit de cel puţin 50%) în regiunea bifurcaţiei carotidiene şi/sau la nivelul arterei carotide interne, stenoza carotidiană asimptomatică face obiectul unei revizuiri a celor mai recente date din literatura de specialitate, în articolul semnat de dl acad. Constantin Popa, la rubrica Creierul vascular.
Date epidemiologice
În populaţia generală, prevalenţa
stenozelor carotidiene asimptomatice este net mai mare la bărbaţi decât la
femei şi creşte puternic odată cu vârsta. O metaanaliză recentă arată că
prevalenţa unei stenoze carotidiene superioare sau egale cu 50% este de 0,2% la
bărbaţii în vârstă de 50 de ani, ajungând până la 7,5% la cei cu vârsta de 80
de ani sau mai mult. Această prevalenţă este de 0–5% la femei. Prevalenţa unei
stenoze carotidiene mai severe (peste 70%) este de 0,1-3,1% la bărbaţi şi de
0–0,9% la femei (5). Totuşi, în momentul de faţă, beneficiul unei depistări a
SC asimptomatice în populaţia generală sau în populaţiile considerate cu risc
crescut nu a fost demonstrat (6).
Riscul
de accident ischemic cerebral ipsilateral stenozei
Riscul de infarct cerebral (IC) ipsilateral
la o SC asimptomatică poate fi estimat plecând de la studiile randomizate din
chirurgia carotidei. Este clasic estimat că acest risc este de aproximativ 2%
pe an (1). În prezent, ameliorarea controlului medical al subiecţilor cu risc
vascular a modificat complet prognosticul acestor pacienţi. Astfel, o recentă
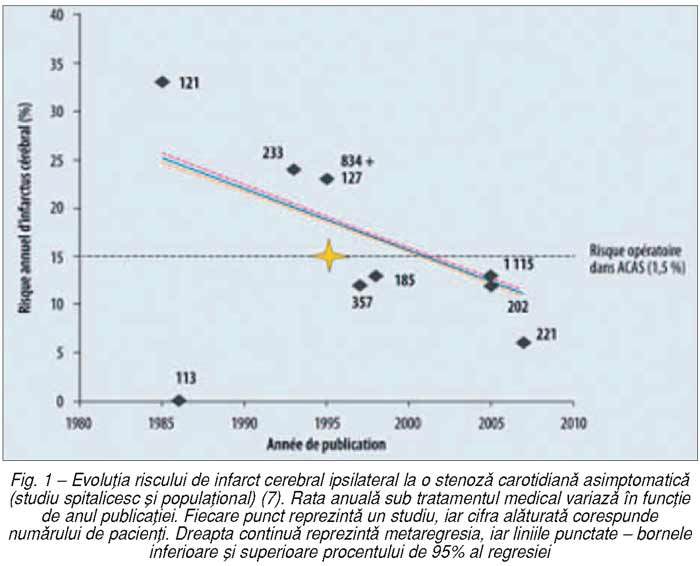
revizie sistematică a literaturii de specialitate (7) a arătat că riscul anual
absolut de IC ipsilateral la subiecţii purtători ai unei stenoze carotidiene
asimptomatice a depăşit 2% între 1985 şi 2007 (fig. 1). Dacă luăm în consideraţie trei studii foarte recente
(1.635 de pacienţi), riscul anual de IC ipsilateral sub tratament medical
optimal nu este decât de 0,5% (8). În plus, este important de subliniat că IC
survenind în teritoriul unei stenoze carotidiene asimptomatice nu este
totdeauna atribuibil stenozei. În studiul NASCET, s-a demonstrat că aproximativ
45% din aceste infarcte ar putea fi atribuite unei boli de vase mici cerebrale
sau unei cardiopatii emboligene (9). Aceste evenimente nu vor fi prevenite
printr-un tratament de revascularizare.
Riscul
global de accident ischemic cerebral
Riscul global de IC este aproximativ dublu
celui de IC ipsilateral (3–4% pe an), sugerând că riscul de IC într-un alt
teritoriu decât cel aparţinând SC asimptomatice este la fel de important ca
acela din alte teritorii ale acestei stenoze (1). Cu toate că studiile cele mai
recente arată o diminuare a riscului global de IC, raportul rămâne identic.
Aceste evenimente sunt martorii caracterului sistemic al aterosclerozei, dar şi
ai coexistenţei frecvente a unor alte cauze potenţiale de IC la pacienţi (boala
vaselor mici arteriale şi fibrilaţia atrială).
Riscul
evenimentelor vasculare non-neurologice
Stenoza carotidiană asimptomatică reprezintă,
în fapt, un important marker de difuziune al bolii aterosclerotice. La pacienţii
cu SC asimptomatică, riscul anual de deces este de 5–6% (1). Jumătate din
aceste decese sunt atribuibile unor evenimente coronariene. O metaanaliză arată
că pacienţii la care s-a decelat un suflu carotidian aveau un risc anual de
infarct miocardic de 3,7% (IC95 3,0–5,4), adică aproximativ de două ori mai
mare în raport cu populaţia martor din studiile incluse în această metaanaliză
(10). Aproximativ 50% din pacienţii cu leziuni aterosclerotice cervicale şi fără
antecedente clinice de coronaropatie vor prezenta leziuni de ateroscleroză
coronariană asimptomatică, detectată prin metode non-invazive sau prin
coronarografie (11, 12). În plus, prezenţa aterosclerozei carotidiene,
severitatea şi extensia sa reprezintă, de asemenea, importanţi factori
predictivi de deces prin evenimente coronariene (4).
ori mai
mare în raport cu populaţia martor din studiile incluse în această metaanaliză
(10). Aproximativ 50% din pacienţii cu leziuni aterosclerotice cervicale şi fără
antecedente clinice de coronaropatie vor prezenta leziuni de ateroscleroză
coronariană asimptomatică, detectată prin metode non-invazive sau prin
coronarografie (11, 12). În plus, prezenţa aterosclerozei carotidiene,
severitatea şi extensia sa reprezintă, de asemenea, importanţi factori
predictivi de deces prin evenimente coronariene (4).
Identificarea pacienţilor cu risc înalt
 observaţionale au sugerat că progresia gradului stenozei asimptomatice
ar putea fi un foarte bun factor predictiv al riscului de eveniment ipsilateral
în raport cu gradul stenozei însăşi (1, 15).
observaţionale au sugerat că progresia gradului stenozei asimptomatice
ar putea fi un foarte bun factor predictiv al riscului de eveniment ipsilateral
în raport cu gradul stenozei însăşi (1, 15).Modalităţi
de observaţie decizională
 tratamentul
factorilor de risc (controlul glicemiei, al tensiunii arteriale, al
colesterolemiei), precum utilizarea mai largă a antihipertensivelor şi
statinelor. De exemplu, în studiile HPS şi SPARCL, utilizarea statinelor a fost
asociată cu o reducere relativă de aproximativ 50% a endarterectomiilor
carotidiene (22, 23).
tratamentul
factorilor de risc (controlul glicemiei, al tensiunii arteriale, al
colesterolemiei), precum utilizarea mai largă a antihipertensivelor şi
statinelor. De exemplu, în studiile HPS şi SPARCL, utilizarea statinelor a fost
asociată cu o reducere relativă de aproximativ 50% a endarterectomiilor
carotidiene (22, 23).Concluzii
Bibliografie
1. Touzé E. Natural history of asymptomatic carotid artery stenosis. Rev Neurol (Paris). 2008 Oct;164(10):793-800
2. Barnett HJ, Taylor DW, Eliasziw M, Fox AJ, Ferguson GG, Haynes RB, Rankin RN, Clagett GP, Hachinski VC, Sackett DL, Thorpe KE, Meldrum HE, Spence JD. Benefit of carotid endarterectomy in patients with symptomatic moderate or severe stenosis. North American Symptomatic Carotid Endarterectomy Trial Collaborators. N Engl J Med. 1998 Nov 12;339(20):1415-25
3. Touzé E, Varenne O, Chatellier G, Peyrard S, Rothwell PM, Mas JL. Risk of myocardial infarction and vascular death after transient ischemic attack and ischemic stroke: a systematic review and meta-analysis. Stroke. 2005 Dec;36(12):2748-55
4. Touzé E, Warlow CP, Rothwell PM. Risk of coronary and other nonstroke vascular death in relation to the presence and extent of atherosclerotic disease at the carotid bifurcation. Stroke. 2006 Dec;37(12):2904-9
5. de Weerd M, Greving JP, Hedblad B, Lorenz MW, Mathiesen EB, O’Leary DH, Rosvall M, Sitzer M, Buskens E, Bots ML. Prevalence of asymptomatic carotid artery stenosis in the general population: an individual participant data meta-analysis. Stroke. 2010 Jun;41(6):1294-7
6. Wolff T, Guirguis-Blake J, Miller T, Gillespie M, Harris R. Screening for carotid artery stenosis: an update of the evidence for the U.S. Preventive Services Task Force. Ann Intern Med. 2007 Dec 18;147(12):860-70
7. Abbott AL. Medical (nonsurgical) intervention alone is now best for prevention of stroke associated with asymptomatic severe carotid stenosis: results of a systematic review and analysis. Stroke. 2009 Oct;40(10):e573-83
8. Rothwell PM. Carotid stenting: more risky than endarterectomy and often no better than medical treatment alone. Lancet. 2010 Mar 20;375(9719):957-9
9. Barnett HJ, Gunton RW, Eliasziw M, Fleming L, Sharpe B, Gates P, Meldrum H. Causes and severity of ischemic stroke in patients with internal carotid artery stenosis. JAMA. 2000 Mar 15;283(11):1429-36
10. Pickett CA, Jackson JL, Hemann BA, Atwood JE. Carotid bruits as a prognostic indicator of cardiovascular death and myocardial infarction: a meta-analysis. Lancet. 2008 May 10;371(9624):1587-94
11. Touzé E, Varenne O, Calvet D, Mas JL. Coronary risk stratification in patients with ischemic stroke or transient ischemic stroke attack. Int J Stroke. 2007 Aug;2(3):177-83
12. Calvet D, Touzé E, Varenne O, Sablayrolles JL, Weber S, Mas JL. Prevalence of asymptomatic coronary artery disease in ischemic stroke patients: the PRECORIS study. Circulation. 2010 Apr 13;121(14):1623-9
13. Endarterectomy for asymptomatic carotid artery stenosis. Executive Committee for the Asymptomatic Carotid Atherosclerosis Study. JAMA. 1995 May 10;273(18):1421-8
14. Halliday A, Mansfield A, Marro J, Peto C, Peto R, Potter J, Thomas D; MRC Asymptomatic Carotid Surgery Trial (ACST) Collaborative Group. Prevention of disabling and fatal strokes by successful carotid endarterectomy in patients without recent neurological symptoms: randomised controlled trial. Lancet. 2004 May 8;363(9420):1491-502
15. Bertges DJ, Muluk V, Whittle J, Kelley M, MacPherson DS, Muluk SC. Relevance of carotid stenosis progression as a predictor of ischemic neurological outcomes. Arch Intern Med. 2003 Oct 27;163(19):2285-9
16. Markus HS, King A, Shipley M, Topakian R, Cullinane M, Reihill S, Bornstein NM, Schaafsma A. Asymptomatic embolisation for prediction of stroke in the Asymptomatic Carotid Emboli Study (ACES): a prospective observational study. Lancet Neurol. 2010 Jul;9(7):663-71
17. Oppenheim C, Naggara O, Touzé E, Lacour JC, Schmitt E, Bonneville F, Crozier S, Guégan-Massardier E, Gerardin E, Leclerc X, Neau JP, Sirol M, Toussaint JF, Mas JL, Méder JF. High-resolution MR imaging of the cervical arterial wall: what the radiologist needs to know. Radiographics. 2009 Sep-Oct;29(5):1413-31.
18. Touzé E, Toussaint JF, Coste J, Schmitt E, Bonneville F, Vandermarcq P, Gauvrit JY, Douvrin F, Meder JF, Mas JL, Oppenheim C; HIgh-Resolution magnetic resonance Imaging in atherosclerotic Stenosis of the Carotid artery (HIRISC) study group. Reproducibility of high-resolution MRI for the identification and the quantification of carotid atherosclerotic plaque components: consequences for prognosis studies and therapeutic trials. Stroke. 2007 Jun;38(6):1812-9
19. Takaya N, Yuan C, Chu B, Saam T, Underhill H, Cai J, Tran N, Polissar NL, Isaac C, Ferguson MS, Garden GA, Cramer SC, Maravilla KR, Hashimoto B, Hatsukami TS. Association between carotid plaque characteristics and subsequent ischemic cerebrovascular events: a prospective assessment with MRI—initial results. Stroke. 2006 Mar;37(3):818-23
20. Turc G, Oppenheim C, Naggara O, Eker OF, Calvet D, Lacour JC, Crozier S, Guegan-Massardier E, Hénon H, Neau JP, Toussaint JF, Mas JL, Méder JF, Touzé E; HIRISC study investigators. Relationships between recent intraplaque hemorrhage and stroke risk factors in patients with carotid stenosis: the HIRISC study. Arterioscler Thromb Vasc Biol. 2012 Feb;32(2):492-9
21. Kakkos SK, Sabetai M, Tegos T, Stevens J, Thomas D, Griffin M, Geroulakos G, Nicolaides AN; Asymptomatic Carotid Stenosis and Risk of Stroke (ACSRS) Study Group. Silent embolic infarcts on computed tomography brain scans and risk of ipsilateral hemispheric events in patients with asymptomatic internal carotid artery stenosis. J Vasc Surg. 2009 Apr;49(4):902-9
22. Collins R, Armitage J, Parish S, Sleight P, Peto R; Heart Protection Study Collaborative Group. Effects of cholesterol-lowering with simvastatin on stroke and other major vascular events in 20536 people with cerebrovascular disease or other high-risk conditions. Lancet. 2004 Mar 6;363(9411):757-67
23. Sillesen H, Amarenco P, Hennerici MG, Callahan A, Goldstein LB, Zivin J, Messig M, Welch KM; Stroke Prevention by Aggressive Reduction in Cholesterol Levels Investigators. Atorvastatin reduces the risk of cardiovascular events in patients with carotid atherosclerosis: a secondary analysis of the Stroke Prevention by Aggressive Reduction in Cholesterol Levels (SPARCL) trial. Stroke. 2008 Dec;39(12):3297-302
24. Halliday A, Harrison M, Hayter E, Kong X, Mansfield A, Marro J, Pan H, Peto R, Potter J, Rahimi K, Rau A, Robertson S, Streifler J, Thomas D; Asymptomatic Carotid Surgery Trial (ACST) Collaborative Group. 10-year stroke prevention after successful carotid endarterectomy for asymptomatic stenosis (ACST-1): a multicentre randomised trial. Lancet. 2010 Sep 25;376(9746):1074-84
25. Touzé E, Trinquart L, Chatellier G, Mas JL. Systematic review of the perioperative risks of stroke or death after carotid angioplasty and stenting. Stroke. 2009 Dec;40(12):e683-93
26. Brott TG, Hobson RW 2nd, Howard G, Roubin GS, Clark WM, Brooks W, Mackey A, Hill MD, Leimgruber PP, Sheffet AJ, Howard VJ, Moore WS, Voeks JH, Hopkins LN, Cutlip DE, Cohen DJ, Popma JJ, Ferguson RD, Cohen SN, Blackshear JL, Silver FL, Mohr JP, Lal BK, Meschia JF; CREST Investigators. Stenting versus endarterectomy for treatment of carotid-artery stenosis. N Engl J Med. 2010 Jul 1;363(1):11-23
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe