Recunoaşterea sindromului locked-in în semiologia accidentelor
vasculare cerebrale este rară şi implică experienţa în domeniul stroke-ului.
Ignorarea sindromului sau confuzia acestuia cu stările de comă şi mutismul akinetic
sunt întâlnite frecvent. Adesea, cea mai importantă constatare este reprezentată
de concluzia serviciilor de terapie intensivă, că bolnavul s-ar afla în stare
de inconştienţă. Ne putem imagina consecinţele care decurg din aceasta, dacă ne
referim doar la problema prelevării de organe pentru transplant, în care absenţa
conştienţei este unul din criteriile de decizie. Acestea sunt câteva din
motivele care m-au determinat să abordez acest subiect, care se adresează
tuturor medicilor din serviciile de urgenţă, inclusiv din unităţile de stroke
recent înfiinţate. În alt sens, dezvoltarea tehnologică modernă, care a ajuns
la cunoaşterea in vivo a organismului
uman până la nivelul structurilor celulare şi moleculare, nu poate înlocui întotdeauna
elementele de semiologie, atât de relevante în leziunile nevraxiale.
Sindromul locked-in (LIS), descris de F. Plum şi J. B. Bosner în 1966 (1),
descrie pacienţii care se află într-un anumit sens „închişi în interior“ – în
literatura franceză „syndrome de
verrouillage“ sau pseudocomă. Sindromul se caracterizează printr-un tablou
clinic ce cuprinde tetraplegie, diplegie facială şi anartrie, la pacienţi
vigili, cu păstrarea conştienţei şi a facultăţilor intelectuale, aceştia neputând
comunica decât prin clipire sau prin mişcări palpebrale. Este vorba, în fapt,
de o paralizie supranucleară bilaterală prin întreruperea căilor corticospinale
şi corticobulbare, făcând imposibil controlul motor voluntar al celor patru
membre şi comunicarea verbală sau gestuală, lăsând pacientului posibilitatea de
a comunica starea sa de conştienţă numai prin mişcările de verticalitate ale
ochilor sau clipire, datorită prezervării nucleilor motori ai nervului III
(oculomotor comun). Substratul neuroanatomic este reprezentat de leziunile
bilaterale ale părţii ventrale pontine. Denumirile de „sindrom ventral
protuberanţial“, ce indică sediul leziunii (foarte adesea de origine vasculară),
şi „stare de de-eferentare“, absenţa expresiei motorii, sunt folosite de unii
autori (2). În 1995, grupul de studiu interdisciplinar pentru traumatismele
craniene şi pacienţii pauci-relaţionali din cadrul American Congress of Rehabilitation Medicine (ACRM) a adoptat următoarea
definiţie pentru LIS: „tablou clinic observat la un pacient conştient (...)
care asociază persistenţa mişcărilor verticale palpebrale şi oculare şi integritatea funcţiilor superioare şi afectarea severă a vorbirii
(dizatrie, hipofonie, anartrie) şi
paralizia completă sau parţială a celor patru membre şi, în consecinţă, o
comunicare bazată în principal pe mişcările oculopalpebrale“ (3). Această
definiţie insistă asupra aspectului funcţional al deficitului şi se îndepărtează
de descrierea iniţială a LIS complet, clasic, pentru a îngloba anumite forme de
LIS incomplete.
O primă clasificare a LIS a fost propusă de
Bauer, în 1979, pe baza severităţii handicapului motor şi verbal (4). Sunt
descrise astfel: • LIS clasic,
caracterizat prin imobilitate totală cu excepţia mişcărilor verticale ale
globilor oculari şi a clipirii pleoapelor • LIS incomplet – pacientul prezintă relicve de motricitate voluntară
• LIS complet – pacientul suferă de
imobilitate completă, inclusiv toate mişcările oculare, cu păstrarea conştienţei.
Reluând criteriile stabilite de ACRM,
Laureys şi colab. (5) clasifică pacienţii în: • LIS adevărat, ce corespunde criteriilor ACRM (LIS clasic după
Bauer) • LIS incomplet – tablou iniţial
de LIS adevărat la pacienţii care în primele săptămâni sau luni au recuperat
suficient pentru a nu mai putea fi încadraţi în LIS adevărat • LIS +, care cuprinde pacienţii cu
tablou de LIS clasic sau incomplet, la care se adaugă şi alte simptome, în urma
unei alte afectări a sistemului nervos central: afectarea verticalităţii
privirii în LIS complet descris de Bauer, sindrom cerebelos, tulburările funcţiilor
superioare prin suferinţă ischemică vertebrobazilară extinsă la teritoriul
bitalamic.
Etiologie
şi erori de diagnostic
Etiologia cea mai frecventă a sindromului locked-in este patologia vasculară: fie
tromboza ocluzivă de arteră bazilară, fie hemoragia pontină (86% în baza de
date ALIS – Association du Locked-In
Syndrome, Franţa). O altă cauză de LIS o reprezintă traumatismele (6% în
baza de date ALIS). Dacă practicianul nu este familiarizat cu semnele şi
simptomele LIS, diagnosticul poate fi eronat şi pacientul considerat în comă, în
stare vegetativă sau în mutism akinetic.
Într-un studiu realizat de Leon-Carrion şi
colab. cu privire la pacienţii încadraţi în ALIS (6), se observă că prima
persoană care realizează că pacientul este conştient şi poate comunica prin
intermediul mişcărilor oculare este cel mai adesea un membru al familiei (55%
din cazuri) şi nu medicul (doar 23% din cazuri). Intervalul dintre accidentul
vascular cerebral şi diagnosticul LIS a fost în medie de două luni şi jumătate,
unii pacienţi fiind diagnosticaţi chiar şi după patru ani.
Supravieţuire
şi mortalitate
Mortalitatea este crescută în cazul
bolnavilor cu LIS în faza iniţială (76% în primul an pentru cazurile vasculare şi
41% pentru cazurile non-vasculare), iar cele mai multe decese apar în primele
patru luni. Datele ALIS arată că rata mortalităţii globale este de 81% în
primul an şi 41% în al doilea. În schimb, odată depăşit primul an, supravieţuirea
pe termen lung ajunge la 80% după zece ani şi la 40% după 20 de ani. Durata
medie de supravieţuire este de 6 +/- 4 ani. Baza de date ALIS arată că nu există
o corelaţie semnificativă între vârstă şi accidentul vascular şi nici cu durata
supravieţuirii. Cauzele de deces semnalate au fost cel mai adesea de natură
infecţioasă. Accidentul vascular cerebral ulterior de trunchi cerebral (10%),
refuzul pacientului de a se alimenta şi de a se hidrata artificial (10%)
reprezintă alte cauze de deces (2).
Prognostic
şi evoluţie
Recuperarea
motorie în LIS de origine vasculară este, de obicei, foarte limitată, mai rapidă
pentru cazurile de origine non-vasculară. Recuperarea mişcărilor orizontale de
urmărire ale privirii în primele patru săptămâni ulterioare accidentului este
considerată un element de bun prognostic. Când este vorba de LIS cronic, în
ciuda unui deficit motor persistent şi sever, practic toţi pacienţii au redobândit
un anumit control distal al mişcărilor degetelor, permiţând adesea utilizarea
funcţională. Ameliorarea motorie urmează o progresiune distală cu extindere
proximală şi include o hipotonie axială. LIS este rar luat în discuţie de
clinicieni privitor la un eventual mecanism de reeducare. În plus, nu există
recomandări coerente cu privire la acest aspect (2). Un studiu italian realizat
de Casanova şi colab. a arătat că măsurile de reeducare intensivă şi care încep
cât mai precoce posibil ameliorează starea funcţională şi reduc mortalitatea
(7). Aceste rezultate sunt în acord cu observaţiile retrospective preliminare
ale asociaţiei germane pentru LIS ca şi cu cele ALIS, dar necesită confirmare
prin studii prospective controlate.
Cu
toate că acest aspect este adesea necunoscut de medici în timpul perioadei
acute şi în pofida recuperării motorii limitate, mulţi pacienţi revin la
domiciliu într-o stare adesea bună. Datele ALIS arată că 44% din pacienţi
supravieţuiesc la domiciliu. Pacienţii revin la domiciliu după un interval
mediu de 2 +/– 16 ani. Rezultatele obţinute la 95 de pacienţi arată o
recuperare moderată semnificativă a mişcărilor capului la 92% din aceştia; 65%
prezentau o mişcare uşoară la unul din membrele superioare şi 74% la membrele
inferioare. Jumătate din pacienţi recapătă o anumită comunicare orală şi 95%
pot vocaliza sunete neinteligibile. 81% din pacienţi pot utiliza un mijloc
tehnologic de comunicare.
Nivelul
de îngrijiri rămâne intensiv pentru bolnavii supravieţuitori cu LIS. Într-un
studiu pe 50 de pacienţi, 16 beneficiau de îngrijirea unei persoane
specializate o dată pe zi, 28 de două ori pe zi şi 6 de trei ori pe zi. 33
beneficiau de şedinţe de kinetoterapie cel puţin de cinci ori pe săptămână şi
28 – de şedinţe de ortofonie de trei ori pe săptămână. Aproape toţi pacienţii
(48) acuzau spasticitate, 37 dificultăţi de deglutiţie, 33 sialoree şi 30
dificultăţi respiratorii diverse. Pe baza datelor ALIS, aproape toţi subiecţii
cu acest sindrom au suferit iniţial o traheotomie (45), dar din aceştia în două
treimi din cazuri s-a putut renunţa la traheostomie. Intervalul mediu de
decanulare este de 14 +/– 16 luni (într-un interval de la două săptămâni la
cinci ani). Proporţiile se inversează atunci când ne referim la gastrostomie,
constantă iniţial pentru toţi bolnavii cu LIS: s-a putut renunţa la aceasta la
29 de pacienţi. Intervalul mediu înainte de renunţarea la gastrostomie a fost în
LIS de 18 +/- 12 luni (două săptămâni – şase ani).
Funcţiile
cerebrale reziduale
Într-un
studiu realizat de ALIS în 2002 asupra bolnavilor cu LIS cronic, 86% din aceştia
prezentau un nivel bun al atenţiei; toţi pacienţii puteau să privească un film
la televizor şi, de asemenea, să se orienteze corect temporal (2). Mai recent,
un alt studiu ALIS (Schnackers şi colab.) a adaptat o baterie de teste
neuropsihologice standard (concentraţie şi atenţie selectivă, memorie episodică
şi de lucru, capacităţi fonologice şi lexico-semantice, cunoştinţe de
vocabular), cu un mod de răspuns ocular ce dă posibilitatea utilizării la
pacienţii cu LIS (8). Global, pacienţii nu prezentau diferenţe semnificative în
raport cu subiecţii de control sănătoşi. Aceste date pun în discuţie faptul că
LIS cauzat de leziuni pontine este caracterizat printr-o recuperare a unui
potenţial cognitiv global intact.
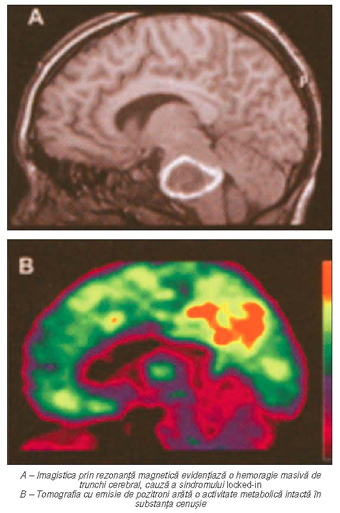
Imageria
cerebrală structurală (IRM) poate arăta leziunile izolate (infarct bilateral,
hemoragie sau tumoră) în porţiunea ventrală a protuberanţei şi a mezencefalului
(LIS complet după Bauer). Tomografia cu emisie de pozitroni (PET) a arătat că
nicio zonă corticală supratentorială nu prezintă diminuarea semnificativă a
metabolismului glucidic la pacienţii cu LIS „adevărat“ (v. figura). Absenţa hipometabolismului funcţional în substanţa
cenuşie corticală subliniază încă o dată faptul că pacienţii cu LIS suferind de
o de-eferentare motorie îşi păstrează capacităţile intelectuale intacte.
Calitatea vieţii
Într-un
studiu ALIS la pacienţii cu LIS adevărat (după ACRM) şi cronic timp de doi până
la 16 ani, explorând calitatea vieţii, se arată că autoevaluarea sănătăţii
psihice, a durerilor fizice şi percepţia stării de sănătate nu sunt
semnificativ mai scăzute faţă de populaţia generală. Percepţia sănătăţii
mintale şi prezenţa unei suferinţe fizice a fost corelată cu frecvenţa ideilor
suicidare, ceea ce subliniază importanţa observaţiei acestor bolnavi cu LIS
cronic. Jumătate din pacienţii LIS se consideră în bună stare; doar 13% se
declară deprimaţi; 73% doresc să părăsească spitalul şi 81% doresc întâlniri cu
prietenii. Dezbaterile cu privire la costul spitalizării, întreaga gestiune
cotidiană a bolnavilor cu LIS, calitatea vieţii, oprirea sau continuarea îngrijirilor,
deciziile cu privire la suicid şi eutanasie aduc adesea prejudicii şi pot
complica asistenţa acestor bolnavi. Conştienţi dar imobili şi aflaţi în
imposibilitatea de a vorbi, pacienţii pot fi greşit înţeleşi atunci când se iau
deciziile de management. Clinicienii trebuie să realizeze faptul că datele cu
privire la calitatea vieţii rezultă adesea din viaţa socială mai mult decât din
cea fizică (2).
Concluzii Este foarte
important ca medicii să se confrunte cât mai obiectiv cu LIS, să recunoască
acest sindrom rar cât mai curând posibil, pentru a se putea adapta din toate
punctele de vedere – inclusiv comportamental – acestor bolnavi. Medicii care au
în supraveghere pacienţi cu LIS în faza acută au nevoie de o mai bună înţelegere
cu privire la boală pe termen lung. Chiar dacă recuperarea motorie şi verbală
este foarte limitată la bolnavii cu LIS, tratamentul medical trebuie să fie la
fel de intensiv ca şi pentru alţi pacienţi cu potenţial de supravieţuire de un
deceniu sau mai mult. Cum s-a arătat mai sus, numeroşi pacienţi revin la
domiciliu şi încep o nouă viaţă, diferită, ce are un sens. Accesibilitatea largă,
în zilele noastre, la tehnologiile de comunicare contribuie la ameliorarea
calităţii vieţii pacienţilor cu LIS.