Neuropatiile optice ischemice anterioare
(NOIA) acute rezultă din afectarea (prezumată ischemică) a părţii anterioare a
nervului optic, care este vascularizată în principal de arterele ciliare posterioare.
Neuropatiile optice ischemice anterioare
sunt separate clasic în două grupe: forma
arteritică, în care ischemia este secundară unei vascularite (cum este
boala Horton), şi forma non-arteritică (NOIA-NA),
în care ischemia este secundară unei afectări neinflamatorii a vaselor de
calibru mic. Boala Horton trebuie avută în vedere în toate cazurile de NOIA la
un pacient de peste 50 de ani, ţinând seama de bilateralizarea rapidă a
atingerii oculare. Forma non-arteritică este cea mai frecventă după vârsta de
50 ani (95% din NOIA), cu o incidenţă de 2–10 la 100.000.
Prezentare clinică
Un caz de NOIA-NA se prezintă cu o scădere
vizuală acută, unilaterală şi nedureroasă, putând să progreseze în câteva zile.
Acuitatea vizuală poate varia de la 10/10 până la absenţa percepţiei luminoase,
dar rămâne bună la 1/10, în aproape două treimi din cazuri. Câmpul vizual este
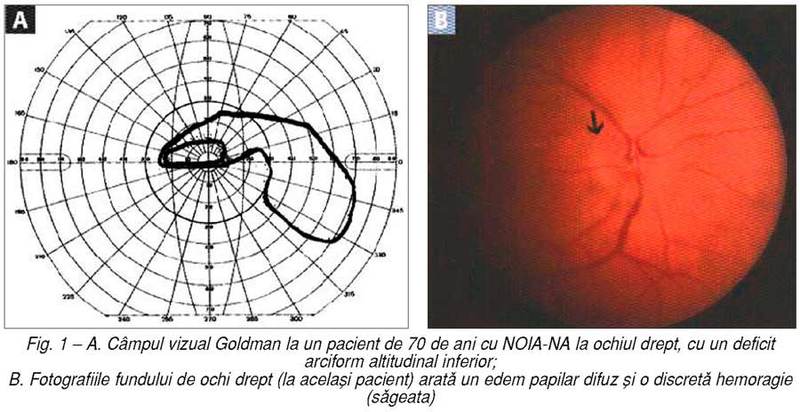
anormal şi arată cel mai adesea un deficit altitudinal inferior, cu toate că se
pot întâlni toate tipurile de deficit (fig.
1a). Ca urmare a atingerii unilaterale a nervului optic, un deficit relativ
al reflexului pupilar aferent (sau semnul Marcus Gun) este totdeauna prezent.
Fundul de ochi arată un edem papilar moderat, adesea acompaniat de hemoragii
peripapilare (fig. 1b). În patru-şase
săptămâni, apare o paloare papilară, tipic segmentară. În general, funcţia
vizuală se stabilizează după câteva săptămâni, atunci când edemul papilar
dispare. Recuperarea vizuală este mediocră, dar survine în aproximativ 50% din
cazuri.
Fiziopatologie
Insuficienţa circulatorie a micilor vase
ale capului nervului optic este cel mai adesea acceptată de diferite ipoteze
fiziopatologice; totuşi, mecanismele precise ale ischemiei şi localizarea
vasculopatiei rămân incerte. Capul nervului optic este vascularizat de un cerc
arterial  anastomotic derivând din arterele ciliare posterioare scurte, cu două
hemicercuri (superior şi inferior) distincte – cercul Zinn-Haller (fig. 2). Această particularitate explică
afectarea adesea altitudinală a câmpului vizual în NOIA-NA. Diferit de NOIA
arteritică, legată de o tromboză iniţială majoră a circulaţiei ciliare
posterioare, evenimentul ischemic iniţial în NOIA-NA pare să nu fie decât
declanşatorul unei reacţii în lanţ în sânul unei papile anatomic predispusă.
anastomotic derivând din arterele ciliare posterioare scurte, cu două
hemicercuri (superior şi inferior) distincte – cercul Zinn-Haller (fig. 2). Această particularitate explică
afectarea adesea altitudinală a câmpului vizual în NOIA-NA. Diferit de NOIA
arteritică, legată de o tromboză iniţială majoră a circulaţiei ciliare
posterioare, evenimentul ischemic iniţial în NOIA-NA pare să nu fie decât
declanşatorul unei reacţii în lanţ în sânul unei papile anatomic predispusă.
Elemente definitorii
• Neuropatiile optice ischemice anterioare
acute non arteritice survin întotdeauna pe o papilă mică expusă la risc;
• Boala Horton trebuie să fie cercetată
sistematic la subiecţii în vârstă de peste 50 de ani prezentând o neuropatie
optică ischemică;
• Niciun tratament nu a arătat eficacitatea
sa în faza acută şi este preferabil de a nu trata aceşti pacienţi;
• Corecţia optimală a factorilor de risc
vasculari pare logică în prevenţia secundară.
Absenţa excavaţiei fiziologice
O papilă plină, fără excavaţie fiziologică,
reprezintă un factor de risc pentru NOIA-NA (fig.
3). Dacă apare edem într-o papilă „cu risc“, dintr-un motiv oarecare, nu
există nicio posibilitate pentru ca axonii să se poată acomoda. Aceasta
contribuie la crearea unui sindrom de lojă, ce antrenează un cerc vicios,
accentuând edemul existent şi agravând ischemia.
Pacienţii de origine caucaziană au un
raport C/D mai mic decât pacienţii melanodermi sau hispanici, cu o predispoziţie
mai importantă pentru NOIA-NA. Bolnavii cu drusen la nivelul capului nervului
optic (calcificări la acest nivel) şi edem papilar de stază prezintă, de
asemenea, un risc crescut de NOIA-NA, ca urmare a dispariţiei excavaţiei
fiziologice (fig. 4).
Factori de risc vascular
Diabetul, hipertensiunea arterială şi
hipercolesterolemia sunt frecvent întâlnite la pacienţii cu NOIA-NA. IONDT
(Ischemic Optic Neuropathy Decompression Trial) a studiat (prospectiv şi
randomizat) eficacitatea tratamentului chirurgical la pacienţii de peste 50 de
ani cu NOIA-NA şi a furnizat numeroase date clinice asupra acestei afecţiuni. În
acest studiu clinic, 60% din pacienţii cu NOIA-NA aveau cel puţin un factor de
risc vascular: 47% HTA, 24% diabet.
Este important de subliniat că NOIA-NA este
o boală care afectează vasele mici (arterele ciliare posterioare) şi care nu
este asociată stenozelor carotidiene; cauzele embolice fiind excepţionale, nu
există deci nici un motiv de a efectua explorări vasculare sau cardiace la
pacienţii cu NOIA-NA tipică izolată.
Alţi factori de risc
Apneea de somn, sindroamele de
hipoperfuzie, vasospasmul, dizautonomiile, anemia severă şi hipotensiunea
arterială nocturnă sunt factori potenţiali, dar nedemonstraţi, contribuind la
dezvoltarea NOIA-NA. Amiodarona şi tratamentul disfuncţiei erectile au fost
asociate cu NOIA-NA, fără a se fi stabilit o relaţie cauză-efect.
Prognosticul
vizual al ochiului afectat
În majoritatea cazurilor, scăderea vizuală
se agravează progresiv timp de câteva săptămâni şi rămâne stabilă. O ameliorare
a acuităţii vizuale a fost raportată în 13–42,7% din cazuri. În IONDT, ce nu a
inclus decât pacienţi de 50 de ani sau peste, acuitatea vizuală la şase luni a
fost de peste 3/10 la o treime din cazuri şi sub 1/10 la altă treime din
cazuri. Prognosticul pare să fie mai bun atunci când pacienţii sunt afectaţi înainte
de 50 de ani: peste două treimi au o acuitate vizuală mai bună de 3/10, în timp
ce numai 18% au o acuitate vizuală de cel puţin 1/10.
Riscul
de recidivă la ochiul afectat
Recidiva NOIA-NA la acelaşi ochi este rară şi
survine în mai puţin de 5% din cazuri. O explicaţie posibilă este faptul că
atrofia papilei secundară  ischemiei face să rămână loc pentru axonii restanţi.
ischemiei face să rămână loc pentru axonii restanţi.
Riscul
de atingere a ochiului sănătos controlateral
În IONDT, 15% din pacienţi au dezvoltat
NOIA-NA în ochiul sănătos la cinci ani după episodul iniţial. Explicaţia
prezumată este că celălalt ochi prezintă aceiaşi factori de risc vasculari şi
papilă cu risc (C/D mic este congenital şi simetric în marea majoritate a
cazurilor). În IONDT, riscul de afectare a celuilalt ochi este corelat cu o
acuitate vizuală mediocră la primul ochi şi cu prezenţa diabetului. Dar nici vârsta,
nici sexul, nici fumatul şi nici utilizarea de aspirină nu modifică acest risc.
La pacienţii mai tineri, riscul de afectare a celuilalt ochi pare mai important
faţă de pacienţii mai în vârstă, cu un risc de 35% de afectare a ochiului sănătos
în şapte luni ce urmează episodului iniţial.
Risc de
evenimente vasculare sistemice
Nu există nicio dovadă asupra faptului că în
faţa unei NOIA-NA avem de-a face cu o creştere a riscului de infarct de miocard
sau de infarct cerebral, independent de alţi factori de risc. Totuşi, lipsesc
studii asupra unei populaţii mai largi.
Ţinând seama de faptul că 60% din pacienţii
atinşi de NOIA-NA au cel puţin un factor de risc cardiovascular, se impune
corectarea acestor factori, după regulile de consens în prevenţia accidentelor
cardiovasculare.
Examene complementare
Primul examen pentru diagnosticul de NOIA
este examenul fundului de ochi controlateral, cercetând o papilă mică, cu risc.
Nu este NOIA-NA atunci când papila are o excavaţie fiziologică. Absenţa papilei
cu risc indică fie o eroare de diagnostic, fie o boală Horton.
A doua etapă esenţială este de a elimina un
diagnostic de boală Horton la toţi pacienţii de peste 50 de ani, indiferent de
aspectul papilei controlaterale. Suspiciunea de boală Horton va fi mai mare
atunci când NOIA a fost precedată de tulburări vizuale sau diplopie
tranzitorie, când se asociază cu dureri, paralizie de oculomotor, ocluzii
arteriale retiniene sau cu ischemii coroidiene la fundul de ochi. Cercetarea
altor semne de boală Horton este sistematică: alterarea stării generale,
puseuri febrile, cefalee, dureri la nivelul pielii capului, arterele temporale
indurate, non-pulsatile şi dureroase la palpare, claudicaţia mandibulei, dureri
scapulare. Un bilanţ sanguin în urgenţă trebuie să cuprindă viteza de
sedimentare a hematiilor, dozarea proteinei C reactive, hemoleucograma. În
cazul semnelor de boală Horton sau de sindrom inflamator biologic, tratamentul
prin corticoterapie va fi început de urgenţă, fără a aştepta biopsia arterei
temporale, care confirmă diagnosticul.
În
absenţa semnelor clinice sau biologice de boală Horton şi dacă papila
controlaterală prezintă risc de NOIA, bilanţul biologic se va limita la
cercetarea factorilor de risc vasculari enunţaţi mai sus. Nicio explorare cardiacă sau a vaselor gâtului nu este
necesară, căci NOIA-NA nu este de origine embolică.
În cazul afectării unui subiect tânăr, atunci
când papila prezintă o excavaţie fiziologică puţin prea mare sau în afectarea
bilaterală sincronă, un bilanţ al hipercoagulabilităţii şi excluderea
vasculitelor sunt, în general, necesare.
Tratamentul NOIA-NA în faza acută
În prezent, nu există un consens cu privire
la tratamentul sau prevenţia secundară a NOIA-NA. Totuşi, au fost propuse
numeroase tratamente medicale sau chirurgicale.
Singurul studiu clinic randomizat
multicentric este IONDT. Acesta s-a soldat cu un rezultat negativ, dar a
furnizat date preţioase asupra istoriei naturale a NOIA-NA.
În fapt, cea mai mare parte a datelor din
literatură provin din serii mici, retrospective sau prospective, şi cazuri
anecdotice. Cum fiziopatologia NOIA-NA este eluzivă, cea mai mare parte a
tratamentelor propuse sunt empirice şi includ o mare varietate de tratamente
prezumate, active împotriva trombozei, asupra micilor vase, asupra edemului însuşi
sau cu un presupus efect neuroprotector.
Tratamentul antitrombotic
Niciun studiu nu a arătat eficacitatea
aspirinei în faza acută a NOIA-NA. Alte antiagregante plachetare nu au fost
studiate. Un caz anecdotic, utilizând trombolitice, a fost publicat în
Japonia. Niciun studiu nu a evaluat acţiunea anticoagulantelor în tratamentul
NOIA-NA.
Tratamentul
de ameliorare a perfuziei capului nervului optic
Utilizarea agenţilor vasopresori sau
vasodilatatori, pentru a creşte perfuzia capului nervului optic, nu a fost
raportată decât în cazuri izolate sau serii mici, fără a putea afirma sau
infirma eficacitatea acestora.
Tratamentul edemului papilar
Timpul mediu de rezoluţie spontană a
edemului papilar este de opt săptămâni (mai lung la diabetici). Cum edemul
papilar este un element major al cercului vicios care duce la pierderea axonală
în NOIA-NA, numeroase studii au folosit medicamente sau tehnici chirurgicale
vizând scurtarea duratei de rezoluţie a edemului papilar şi, în acest mod, se
limitează pierderea axonală. Totuşi, nicio probă nu atestă faptul că diminuarea
duratei edemului papilar ameliorează funcţia vizuală finală.
duratei de rezoluţie a edemului papilar şi, în acest mod, se
limitează pierderea axonală. Totuşi, nicio probă nu atestă faptul că diminuarea
duratei edemului papilar ameliorează funcţia vizuală finală.
Hayreh şi Zimmerman au raportat rezultatele
unei serii de 613 pacienţi examinaţi între 1973 şi 2000. Jumătate din aceşti
pacienţi (312) au primit un tratament sistemic cu corticoizi, în timp ce alţi
pacienţi (301) nu au fost trataţi. Grupul tratat cu corticoizi a evaluat spre o
ameliorare a funcţiei vizuale la şase luni. Este însă important de subliniat
valoarea mică a acestui studiu, în care tratamentul nu a fost randomizat. În
plus, grupul netratat avea factori de risc vasculari mai importanţi. Acest
studiu, deci, nu validează prescrierea de corticoizi p.o. în tratamentul NOIA-NA.
Tratamentul chirurgical de decompresiune a capului
nervului optic
Principiul constă în decompresiunea
axonilor pe cale chirurgicală, pentru a suprima sindromul de compresiune, în
maniera aponevrotomiei utilizate la membrele inferioare.
IONDT a studiat eficacitatea decompresiunii
tecii nervului optic în NOIA-NA. Acest studiu a fost întrerupt precoce,
deoarece s-a înregistrat o ameliorare a acuităţii vizuale de peste trei linii
mai puţin frecvent în grupul tratat (33%), faţă de grupul netratat (43%), şi o
agravare de peste trei linii mai frecvent (24%) în grupul tratat, faţă de
grupul netratat (12%). Aceste trei linii corespund unei schimbări semnificative
a acuităţii vizuale, care permite citirea a cel puţin trei linii în plus pe
scalele optotipurilor utilizate pentru măsurarea acuităţii vizuale.
Decompresiunea tecii nervului optic este deci nu numai ineficace, ci chiar
periculoasă în NOIA-NA.
Tratamentul neuroprotector
Ipoteza unei pierderi axonale secundare şi
indirecte prin excitotoxicitatea celulelor ganglionare retiniene a condus la
folosirea numeroaselor strategii de neuroprotecţie în NOIA-NA.
Utilizarea de difenilhidantoină, de
levodopa şi colir de brimonidină, oxigenarea hiperbară şi stimularea electrică
transcorneeană nu s-au însoţit de probe convingătoare de eficacitate în
tratamentul NOIA-NA.
Prevenţia secundară
Scopul este de a preveni apariţia NOIA-NA
la ochiul neatins, dar şi a altor accidente vasculare sistemice.
Corecţia factorilor de risc vasculari
frecvenţi în această populaţie devine, deci, logică. Nu acelaşi lucru putem
spune legat de aspirină, care este frecvent recomandată după NOIA-NA, deşi
niciun studiu nu a demonstrat că ar reduce riscul de apariţie a NOIA-NA la
ochiul sănătos.
Prin extrapolare, corecţia optimală a
factorilor de risc se bazează pe ultimele recomandări cu privire la prevenţia
vasculară după un infarct cerebral sau un accident ischemic tranzitoriu.
Asocierea NOIA-NA cu hipotensiunea arterială
nocturnă este controversată. Totuşi, anumiţi practicieni recomandă tratamentul
antihipertensiv mai curând dimineaţa, decât seara, la culcare.
În fine, câteva cazuri anecdotice au
sugerat că anumite tratamente pentru impotenţă favorizează apariţia NOIA-NA.
Această noţiune foarte discutată este în curs de evaluare; oprirea utilizării
acestor tratamente se va decide de la caz la caz. Amiodarona este asociată cu
apariţia neuropatiilor optice ce se aseamănă mult cu NOIA-NA. În general, este
recomandat de a înlocui acest medicament cu un alt antiaritmic, deci medicul
cardiolog este consultat.
Reeducarea vizuală
O treime din pacienţii cu NOIA prezintă o
acuitate vizuală de 1/10, cu o îngustare de câmp vizual. În acest caz şi, în
particular, dacă NOIA-NA este bilaterală, reeducarea vizuală este esenţială.
Anumiţi pacienţi conservă o bună acuitate
vizuală, dar pot avea deficite de câmp vizual. Reeducarea vizuală poate
ameliora adaptarea acestor pacienţi.
Concluzii
Istoria naturală a NOIA-NA pare să fie
legată de un sindrom de lojă la nivelul capului nervului optic.
Un eveniment ischemic iniţial „minor“ într-o
mică papilă plină antrenează un cerc vicios, ajungând la NOIA-NA. Niciun
studiu de clasă A nu a probat eficacitatea vreunui tratament în faza acută, dar
nici pentru prevenţia unei recidive la ochiul sănătos, pentru NOIA-NA.
Totuşi, corecţia optimală a factorilor de
risc vasculari, tratamentul apneei de somn şi discuţia cu privire la oprirea
anumitor medicamente pare rezonabilă la aceşti pacienţi.
 anastomotic derivând din arterele ciliare posterioare scurte, cu două
hemicercuri (superior şi inferior) distincte – cercul Zinn-Haller (fig. 2). Această particularitate explică
afectarea adesea altitudinală a câmpului vizual în NOIA-NA. Diferit de NOIA
arteritică, legată de o tromboză iniţială majoră a circulaţiei ciliare
posterioare, evenimentul ischemic iniţial în NOIA-NA pare să nu fie decât
declanşatorul unei reacţii în lanţ în sânul unei papile anatomic predispusă.
anastomotic derivând din arterele ciliare posterioare scurte, cu două
hemicercuri (superior şi inferior) distincte – cercul Zinn-Haller (fig. 2). Această particularitate explică
afectarea adesea altitudinală a câmpului vizual în NOIA-NA. Diferit de NOIA
arteritică, legată de o tromboză iniţială majoră a circulaţiei ciliare
posterioare, evenimentul ischemic iniţial în NOIA-NA pare să nu fie decât
declanşatorul unei reacţii în lanţ în sânul unei papile anatomic predispusă.  ischemiei face să rămână loc pentru axonii restanţi.
ischemiei face să rămână loc pentru axonii restanţi.  duratei de rezoluţie a edemului papilar şi, în acest mod, se
limitează pierderea axonală. Totuşi, nicio probă nu atestă faptul că diminuarea
duratei edemului papilar ameliorează funcţia vizuală finală.
duratei de rezoluţie a edemului papilar şi, în acest mod, se
limitează pierderea axonală. Totuşi, nicio probă nu atestă faptul că diminuarea
duratei edemului papilar ameliorează funcţia vizuală finală.