Activitatea
cerebrală superioară se concretizează clinic prin menţinerea stării de vigilenţă.
La nivel fiziologic, conştienţa este rezultatul activităţii sistemului
reticulat activator ascendent (SRAA) care conectează talamusul, ganglionii
bazali şi cortexul. Ca principiu general, alterarea stării de conştienţă apare
prin leziuni structurale ce întrerup aceste căi, cu localizare dorsală, în
punte, talamus sau biemisferic. Prezenţa unei mase într-una din emisfere poate
produce leziune bilaterală mecanică atunci când apare deplasarea liniei
mediane, chiar fără modificarea presiunii intracraniene, sau când se produce o
hidrocefalie acută (obstructivă). Cele mai multe leziuni traumatice
parenchimatoase sunt localizate în lobii parietali sau temporali şi au risc
înalt de a produce leziune secundară prin edem cerebral.
Creşterea
susţinută a presiunii intracraniene determină hernierea ţesutului nervos
printr-unul din cele patru situsuri predilecte: girusul cingulat sub falx cerebri; girusul uncinat prin
cortul cerebelos; amigdalele cerebeloase prin foramen magnum; orice arie subiacentă unui defect osos
(transcalvarial).
Aceasta
este consecinţa funcţională a expansiunii volumelor intracraniene (LCR şi ţesut
nervos) care poate compromite dramatic fluxul sanguin cerebral, desfăşurat în
spaţiul inextensibil al craniului (conform principiului Munro-Kellie). Ca
urmare, presiunea intracraniană refractară la tratament se asociază cu
mortalitate de 100%.
Leziunea
axonală difuză determină per se edem
tisular cu apariţia de multiple leziuni ,,prin forfecare“ (shear lesions). Se găsesc tipic situate în cortexul frontal,
substanţa albă, ganglionii bazali, talamus şi capsula internă. Rar, dar citat
în literatură, eşecul trezirii postraumatice este cauzat de embolia cerebrală
grăsoasă. Adesea pacienţii au peteşii axilare, subconjunctivale şi pot
documenta imagistic fractură de bază de craniu. Se menţin hipoxemici în terapia
intensivă, instabili, şi se ventilează cu dificultate din cauza edemului pulmonar
post-contuzie toracică sau neurogen. Au polifracturi, iar internarea din
prespital a avut loc tardiv (până la 72 de ore de la impact).
Alterarea
stării de conştienţă de cauză
traumatică impune diagnosticul diferenţial
cu alte tipuri de comă. Sunt luate în discuţie encefalopatiile: hipercapnică;
uremică; hepatică; diabetul, intoxicaţiile, hipotermia şi sindromul neuroleptic
malign. Rar, deteriorarea stării de conştienţă poate fi cauzată de
panhipopituitarismul acut, hipotiroidismul acut, boala Addison sau
diselectrolitemii – hipo- şi hipernatriemie, hipocalcemie.
Mecanismul
intim, fiziopatologic, de producere a leziunii cerebrale în encefalopatiile
metabolice nu e încă pe deplin cunoscut. Adesea, o leziune structurală coexistă
cu modificări serice caracteristice afecţiunii de bază. Edemul cerebral global
este considerat responsabil de alterarea stării de conştienţă în cetoacidoza
acută diabetică, dar şi în insuficienţa hepatică fulminantă. Răspunsul motor
stereotip apare în context metabolic, dar se asociază şi afecţiunilor
mezencefalului superior şi ale punţii.
Diagnosticul
diferenţial
în come presupune evaluarea atentă a stării de conştienţă şi evidenţierea
tarelor biologice asociate.
Componenta
netraumatică a pierderii conştienţei are potenţial de reversibilitate,
beneficiind de tratament etiologic. Diagnosticul de certitudine al leziunii
cerebrale presupune prezenţa contextului sugestiv de traumatism, bilanţul
lezional complex şi imagistica relevantă.
Măsurile
de susţinere a funcţiilor vitale în terapia intensivă au drept scop menţinerea
homeostaziei neuronale în etapa acută postraumatică, cu limitarea terapeutică a
efectelor fiziologice defavorabile cauzate de creşterea presiunii
intracraniene. Astfel se pot îmbunătăţi consistent parametrii recuperării
neurologice pe termen lung. Cu toate acestea, prognosticul leziunii cerebrale
traumatice depinde, în mare măsură, de evenimentele din prespital. Timpul fără
circulaţie şi lipsa de control al căii aeriene determină invariabil hipoxemie,
ce contribuie esenţial la evoluţie infaustă.
Afecţiunile
neurologice care se asociază obligatoriu cu un indice foarte slab de recuperare
sunt: activitatea convulsivă, infarctele şi edemul cerebral în varii teritorii
după oprirea cardiacă; hemoragiile multiple asociate cu creşterea activităţii
activatorului tisular al plasminogenului (tPA); hemoragiile pontine cu
hipotensiune refractară şi extensie la mezencefal şi talamus; contuziile
multiple hemoragice asociate cu hematoame extradurale; rănile profunde,
penetrante cu extensie intraventriculară.
Prognosticul
în trauma cerebrală severă nu poate fi supus standardizării deoarece literatura
citează cazuri numeroase de îmbunătăţire clinică substanţială, mai ales la
pacienţi tineri, în neconcordanţă cu severitatea leziunilor exprimată
neuroimagistic.
S-au
descris o serie de trăsături clinice
precoce ale recuperării posttraumatism cranio-cerebral, ce orientează iniţial
diagnosticul şi justifică maximal eforturile terapeutice.
Vârsta. Majoritatea
studiilor confirmă faptul că o comă cu durata de 15 zile sau mai mult nu duce
niciodată la o recuperare funcţională completă la pacienţii peste 50 ani.
Personalitatea
premorbidă. Printre
factorii de risc ai traumatismului cranio-cerebral se citează consumul de
alcool şi droguri şi afecţiunile psihiatrice preexistente. Uneori, pacienţii
supravieţuitori îşi depăşesc aceste condiţionări premorbide datorită unui
posibil efect electroşoc-like al
traumei pe activitatea lobilor frontali.
Hipoxia influenţează decisiv prognosticul pe
termen lung. Prezenţa acesteia şi/sau a şocului la internare în terapie
intensivă poate creşte mortalitatea şi evoluţia către starea vegetativă cu până
la 30%.
Scorul
Glasgow. Când
se menţine sub 8 puncte pentru cel puţin şase ore, într-un interval de 48 de
ore de la traumă, participă la definiţia leziunii cerebrale grave.
Instabilitatea hemodinamică la
internare (TAS < 90 mm Hg) e considerată predictor independent pentru
mortalitate.
Durata
comei (peste 14 zile) alăturată unui scor Glasgow mic avertizează asupra prognosticului
infaust.
Amnezia
posttraumatică apare în prima fază a recuperării. Reprezintă perioada de
timp de două-patru ori mai lungă decât durata comei în care pacientul nu este
capabil să rememoreze evenimente banale din ultimele 24 ore. Se caracterizează
prin agitaţie psihomotorie, agresivitate, labilitate emoţională şi dezinhibiţie
sexuală (sindromul Klüver). Apariţia sa precoce se corelează pozitiv cu
revenirea stării de conştienţă.
Reflexele spinale în faza acută indică
în mod fidel prognosticul la distanţă. Mortalitatea la un an după traumatismul
cerebral depăşeşte 80% dacă răspunsul pupilar este absent şi este mai mare de
90% în cazul absenţei răspunsului oculo-cefalic. Dacă ambele sunt absente,
mortalitatea atinge 100%.
Posturile patologice (decorticare,
decerebrare) şi disautonomia vegetativă
sunt alţi predictori de prognostic nefavorabil pe termen lung.
Automatismele primitive orale (mestecatul, căscatul,
suptul) se corelează negativ cu recuperarea conştienţei. Bulimia indică îmbunătăţirea
funcţiei de relaţie.
Extensia
şi gravitatea leziunilor CT iniţiale asociate pattern-ului activităţii
electrice sunt de asemenea, determinante pentru evoluţie. Clinica relevantă
împreună cu prezenţa electroencefalografică a undelor alfa, teta, trifazice sau
a fenomenului de burst suppresion
indică prognostic rezervat. Afectarea cerebrală gravă per primam sau eşecul măsurilor terapeutice pot determina pierderea
ireversibilă a funcţiei centrale şi iniţierea algoritmului de diagnostic al morţii
cerebrale. Aceşti pacienţi se constituie în potenţial donatori ai altor organe,
considerate valide după evaluarea standard.
Prevenirea apariţiei leziunii secundare (prin vasospasm şi
,,ischemie critică“) este esenţială pentru îmbunătăţirea evoluţiei. Protocoalele
actuale, stabilite în urma monitorizării multimodale (electrică şi metabolică)
au drept scop stabilirea momentului optim de iniţiere a terapiei pentru a
limita extinderea leziunii neuronale iniţiale. Acesta este definit prin
valorile prag a cel puţin patru parametri: presiunea intracraniană (PIC) =
20–25 mm Hg (valori normale 0-10 mm Hg); presiunea de perfuzie cerebrală (PPC)
= 60 mm Hg (valori normale 50 mm Hg); saturaţia venoasă jugulară (SjO2)
= 50% (valoare normală 50–71%); valoarea oxigenării tisulare cerebrale (PbO2)
= 8–10 mm Hg (valori normale 20–40 mm Hg).
Recuperarea
motorie, atunci când se produce, începe dinspre distal spre proximal la nivelul
membrelor şi are caracter simetric ca urmare a lipsei de disponibilitate
relativă a cortexului unde piciorul şi mâna sunt larg reprezentate. Recuperarea
asimetrică avertizează asupra unei leziuni nediagnosticate de bilanţul iniţial
(de exemplu de tip spinal sau hidrocefalic).
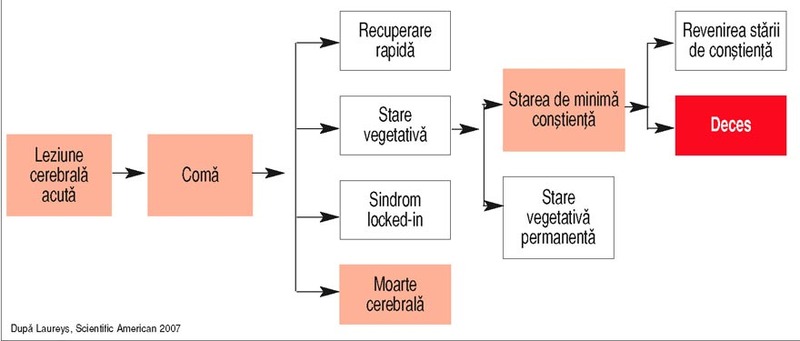
Rezultatele
recuperării posttraumatism cranio-cerebral (evaluate la un an) sunt
impredictibile la momentul internării în terapia intensivă şi se materializează
la final în entităţi clinice distincte: restitutio
ad integrum; stare de minimă conştienţă; sindromul locked-in; stare vegetativă.
Clinica
predictivă precoce asociată imagisticii şi „mapping-ului“ funcţional complex
pot îmbunătăţi semnificativ atât supravieţuirea, cât şi calitatea recuperării
posttraumatism cranio-cerebral sever.