
IASP clasifică, din punct de vedere etiologic, cauzele durerii în trei grupe principale: 1. durerea nociceptivă, 2. durerea neuropată (centrală sau periferică) și 3. durerea nociplastică.
Asociaţia Internaţională pentru Studiul Durerii (IASP) clasifică, din punct de vedere etiologic, cauzele durerii în trei grupe principale: 1. durerea nociceptivă, 2. durerea neuropată (centrală sau periferică) și 3. durerea nociplastică.
Termenul de durere nociplastică înlocuiește o noţiune mai veche, de durere „psihogenă”, ce avea o conotaţie destul de „negativă”, căci ea stigmatiza în mod potenţial pacienţii dureroși cronici. Mulţi pacienţi și, din păcate, și unii medici interpretau această noţiune de durere „psihogenă” precum o durere cumva imaginară, pacienţii simţind de multe ori că nu sunt crezuţi și că durerea se află numai „în capul lor”.
Durerea prin exces de nocicepţie reprezintă un răspuns la o agresiune a receptorilor nociceptivi (nociceptori). Ea corespunde unui mecanism primar, un semnal de alarmă al corpului nostru, la o agresiune externă potenţial periculoasă, somatică sau viscerală (de exemplu, durerea ce apare atunci când punem degetul pe o suprafaţă fierbinte). De cele mai multe ori, durerea somatică este bine localizată, ascuţită și precisă, în timp ce durerea care provine din structurile viscerale este de cele mai multe ori difuză și surdă. În această categorie putem include și durerile provocate printr-o invazie tumorală osoasă și, de asemenea, și durerea inflamatorie a afecţiunilor articulare degenerative.
Durerea neuropatică este consecinţa leziunilor sistemului nervos, fie la nivel periferic (în urma unei amputaţii, secţionare a unui nerv, zona zoster, neuropatie diabetică sau alcoolică etc.), fie centrală (după leziuni ale măduvei spinării, infarct cerebral, scleroză multiplă etc.). Aceste dureri pot fi spontane, adică să apară în absenţa oricărui stimul. Ele pot fi permanente (furnicături, arsuri, înţepături, măcinare...) sau paroxistice (dureri fulgerătoare, în șoc electric, înjunghiere...) (Figura 1).

Dar ele pot rezulta și dintr-un stimul în mod normal nedureros, cum ar fi un curent de aer sau o atingere, ori dintr-un stimul ușor dureros care este perceput într-un mod exagerat. Câteodată, aceste dureri devin foarte invalidante și nu rareori sunt însoţite, mai ales când sunt cronice, de anxietate și de un fond depresiv. Când pacientul folosește pentru a descrie durerea sa atribute precum senzaţie de înţepătură, de cuţit, furnicături, arsură, șoc electric, rece dureros etc., acest lucru trebuie să ne ducă întotdeauna cu gândul la diagnosticul de durere neuropată. Pentru ea există chestionare și, mai ales, tratamente specifice.
Acest termen a fost introdus în 2017 de IASP („nociplastic pain”) ca fiind un al treilea tip de durere, în plus faţă de durerea nociceptivă și neuropatică. Scopul acestei noi clasificări și terminologii a fost de a permite un diagnostic mai precoce al fenomenului de senzitivizare centrală (central sensitization, CS). Durerea nociplastică este definită de IASP ca o „durere ce apare atunci când nocicepţia este alterată, în ciuda faptului că nu există dovezi clare de lezare tisulară reală sau potenţială care provoacă activarea nociceptorilor periferici sau dovezi pentru o leziune a sistemului somatosenzorial care provoacă durerea”. Această durere face referinţă la cazul des întâlnit al pacienţilor ce suferă de o durere cronică nespecifică, atunci când nu există o origine clară, o leziune nociceptivă tisulară ce ar putea explica severitatea durerii. Acest fenomen poate fi explicat în mare parte prin fenomenul de senzitivizare sau hipersensibilizare a sistemului nervos central.
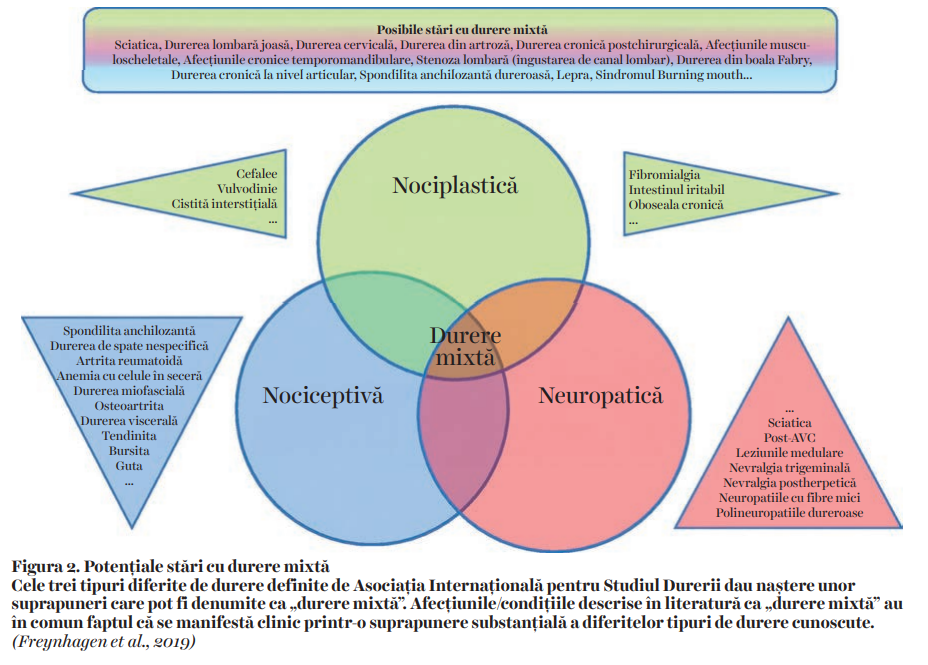
Tot Asociaţia Internaţională pentru Studiul Durerii definește senzitivizarea centrală (câteodată acest termen fiind înlocuit în literatură prin noţiunea de hipersensibilizare centrală) ca fiind o „reacţie crescută a neuronilor nociceptivi din sistemul nervos central la stimulii aferenţi normali sau subliminali”. În termeni mai aproape de noţiuni clinice, este vorba despre o amplificare a transmiterii neuronale în sistemul nervos central, care provoacă o hipersensibilitate la durere. Existenţa fenomenului de senzitivizare centrală a fost pusă în evidenţă într-un grup important de afecţiuni cronice musculoscheletale (vezi figura 2), cum ar fi durerile traumatice cronice cervicale posttraumatice, fibromialgia, osteoartrita, sindromul migrenos, sindromul colonului iritabil, sindromul de oboseală cronică, lombalgiile cronice, artrita reumatoidă sau durerea postcancer.
Există multe studii ce arată că existenţa unei senzitivizări centrale în cazul unei dureri cronice este un factor de risc pentru complicaţiile postoperatorii și un factor predictiv negativ la complicaţii postintervenţionale de diferită natură. Iată de ce este extrem de important un diagnostic exact și precoce al fenomenului de senzitivizare centrală la pacienţii dureroși cronici, în cadrul unui tratament personalizat și de preferinţă interdisciplinar și multimodal. Acesta poate fi diagnosticat cu ajutorul unor chestionare adecvate, cel mai des fiind utilizat chestionarul* CSI (Central Sensitisation Inventory).
Acest chestionar este extrem de util în practica clinică din Centrele Integrate de Terapia Durerii. El ne este necesar atunci când dorim să facem o evaluare corectă a durerii cronice a pacientului nostru, pentru a stabili strategia corectă de tratament multimodal și interdisciplinar.
Există însă și manifestarea de senzitivizare periferică (peripheral sensitisation). Acesta este „fenomenul de reactivitate crescută a neuronilor nociceptivi din periferie și diminuarea pragului lor de excitabilitate, atunci când se (supra)stimulează câmpurile lor receptive” (Woolf 2011).
Cu alte cuvinte, la o intensitate de stimulare identică a unui nocireceptor în periferie, va exista o amplificare în timp și în spaţiu, o creștere în volum a nociceptorilor respectivi. De exemplu, o arsură solară va provoca o stimulare a nociceptorilor termici, pentru a permite o protecţie a pielii. Însă dacă nu se evită o nouă expunere la soare, vor fi declanșate fenomene de inflamaţie locală și o scădere a pragului de percepţie a durerii. În consecinţă, dușul cu apă caldă, în mod normal stimul nedureros, la locul leziunii va deveni pentru o perioadă dureros, atât timp cât receptorul să găsește în acest stadiu de sensibilizare periferică.
Durerea cronică poate fi deci clasificată în mai multe moduri și după multe criterii. Dar din punctul de vedere al practicii clinice, această clasificare în durere nociceptivă, neuropată sau nociplastică este foarte des utilizată, căci există chestionare specifice și strategii logice de tratament ce decurg din acestea.
*Chestionarul poate fi accesat la:
https://www.physiotutors.com/questionnaires/central-sensitization-inventory-csi/ sau
https://www.pridedallas.com/wp-content/uploads/2016/04/csi_english.pdf
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe