Fazekas şi colab. au efectuat prima oară un
examen IRM şi studiu histopatologic corelativ studiind creierul fixat în
formol, la pacienţi care au decedat în urma unei hemoragii intracraniene (HIC).
Zonele focale lipsite de semnal, vizibile pe măsurătorile IRM, au fost
depistate în şapte cazuri, iar depozite focale de hemosiderină s-au găsit în 21
din 34 de zone lipsite de semnal la examinarea IRM. S-au depistat însă şi
depozite de hemosiderină fără semnal RM în două cazuri. Autorii au dedus că
zonele mici lipsite de semnal decelate de măsurătorile ponderate T2* de tip
ecou indică extravazare sanguină anterioară şi că acestea sunt legate de boala
vaselor mici de diferite etiologii cu risc de sângerare. Alte studii au confirmat
existenţa depozitelor de hemosiderină adiacente microvaselor aterosclerotice (fig. 2) şi zonelor mici de infarctizare
învecinate zonelor de lipsă a semnalului RM. Aceste descoperiri sugerează că
leziunile cu semnal hipointens la pacienţii cu HIC primară reprezintă
predominant acumulare locală de hemosiderină.
şi zonelor mici de infarctizare
învecinate zonelor de lipsă a semnalului RM. Aceste descoperiri sugerează că
leziunile cu semnal hipointens la pacienţii cu HIC primară reprezintă
predominant acumulare locală de hemosiderină.
Atât măsurătorile T1, cât şi cele T2 sunt
necesare de regulă pentru determinarea vârstei hemoragiei folosind criteriul
IRM. În mod frecvent, informaţiile obţinute cu aceste măsurători nu pot fi
folosite, întrucât microsângerările cerebrale (MSC) deseori pot fi depistate
doar pe imaginile T2*. Vârsta hemoragiei se evaluează dificil doar pe măsurătorile
ponderate T2*.
Există puţine descrieri privind comportamentul
temporal dinamic al microsângerărilor. Se ştie, de la pacienţii cu traumatisme,
că microhemoragiile pot evolua sau pot dispărea în decursul câtorva luni,
indicând un parcurs temporal greu de prevăzut. Cu toate acestea, mai mult de
90% din pacienţii cu hemoragii acute vizibile pe CT vor prezenta mai târziu
imagini reziduale pe imaginile T2* ponderate. Într-o prezentare de caz a unui
pacient cu HIC primară, examenul IRM cu T2* la 40 de luni după evenimentul acut
a demonstrat formarea a trei noi microsângerări, iar mai târziu două dintre
acestea au devenit mai slab conturate, în timp ce hemosiderina asociată cu
cicatricea HIC a rămas detectabilă.
Este evident că nu doar produşii cronici de
degradare a hemoglobinei pot provoca artefacte de susceptibilitate; fierul fără
hemoragie, calcificările şi aerul pot avea un aspect similar. Diagnosticul
diferenţial al leziunilor punctiforme din parenchimul cerebral include şi
microcavernoamele (fig. 3) şi chiar
eliberarea de materiale prostetice de la nivelul valvelor cardiace. MSC
multiple pot fi observate la  pacienţii cu coagulare intravasculară diseminată
sau traumatisme cerebrale acute. Cel mai important factor pentru evaluarea
etiologiei unei zone lipsite de semnal este istoricul pacientului, precum şi
localizarea, numărul şi distribuţia leziunilor şi a descoperirilor imagistice
asociate.
pacienţii cu coagulare intravasculară diseminată
sau traumatisme cerebrale acute. Cel mai important factor pentru evaluarea
etiologiei unei zone lipsite de semnal este istoricul pacientului, precum şi
localizarea, numărul şi distribuţia leziunilor şi a descoperirilor imagistice
asociate.
Se presupune că microsângerările cerebrale
sunt asociate cu boli ce afectează vasele mici, care devin vizibile ca
leucoaraioză. Hachinski şi colab. au sugerat termenul descriptiv de
„leucoaraioză“ pentru anomaliile de semnal de la nivelul substanţei albe
vizibile (predominant la vârstnici) deoarece nicio modificare patologică clară şi
niciun deficit clinic specific nu au fost corelate cu modificările CT şi IRM.
Incidenţa şi numărul de microhemoragii sunt asociate cu gradul unor astfel de
modificări de substanţă albă, care sugerează că acestea împart o patologie de
bază la pacienţii cu boală a vaselor mici. Corelaţiile anatomice între MSC şi
severitatea malformaţiilor vasculare cerebrale (BVM) se adaugă la dovezile
existente privind o conexiune fiziopatologică consistentă. La pacienţii cu
afectarea substanţei albe, MSC sunt mult mai frecvente atunci când afectarea
substanţei albe intervine la o vârstă mai tânără. Majoritatea BVM afectează
arterele terminale penetrante mici cărora le lipseşte colateralizarea distală.
Acestea hrănesc trunchiul cerebral, ganglionii bazali şi corona radiata împreună
cu substanţa albă adiacentă, dar nu şi cortexul şi fibrele U. În baza observaţiilor
fiziopatologice ale modificărilor de la nivelul pereţilor vaselor mici
cerebrale, se pot diferenţia cel puţin două tipuri de boli ale vaselor mici,
care pot prezenta modele diferite la examenul IRM.
Microangiopatia
cerebrală degenerativă (MCD) arată neafectarea fibrelor U, fapt ce se poate
explica prin arteriolele scurte penetrante din reţeaua arterială
leptomeningeală. MSC au fost descoperite la 77% din pacienţii cu MCD, 51% din
pacienţii cu AVC lacunare multiple şi doar la 8% în grupul de control. Spre
deosebire de MCD, angiopatia amiloidă cerebrală (AAC) afectează atât
structurile subcorticale, cât şi cortexul. Procesul ocluziv (cauzat de
depunerea de amiloid) afectează peretele arterelor şi arteriorelor, dar şi pe
cel al capilarelor, şi, ocazional, pe cel al venelor. Angiopatiile amiloide se
prezintă predominant cu demenţă ce rezultă din disfuncţie corticală. Se
estimează că două treimi din toate hemoragiile lobare la pacienţii peste 70 de
ani sunt cauzate de AAC. Dependentă de criteriul de diagnostic, prevalenţa pe
vârstă a AAC este de până la 100% în cazul pacienţilor peste 80 de ani.
Hemoragiile multiple limitate la regiuni lobare, corticale sau
cortico-subcorticale au fost în prezent incluse în criteriul de diagnostic
pentru AAC. Ambele tipuri de boală a vaselor mici pot apărea la acelaşi
pacient, iar o subdiviziune clară între acestea, folosind imagistica, este
practic imposibilă. S-a arătat, într-un studiu de autopsie, că regiunile cu
microsângerări vizibile la examinarea IRM au prezentat fibrohialinoză de la
moderată la severă (asociată cu MCD) şi dovezi suplimentare de angiopatie
amiloidă.
Spre
deosebire de aceste tipuri de boală a vaselor mici, CADASIL se manifestă mai
devreme (în principal între vârstele de 40 şi 60 de ani). Microsângerările
cerebrale pot fi depistate la 31% din purtătorii mutaţiei CADASIL simptomatici,
predominat la nivelul talamusului. La examinările postmortem, au fost
descoperite chiar macrofage care conţineau hemosiderină în şase din şapte
creiere de la pacienţii cu CADASIL. Modelul MSC arată o suprapunere
semnificativă cu cel raportat în alte tipuri de boală a vaselor mici. Cu toate
acestea, HIC a fost descrisă doar sporadic la pacienţii cu CADASIL, sugerând că
arterele afectate în CADASIL nu sunt de regulă predispuse la sângerare.
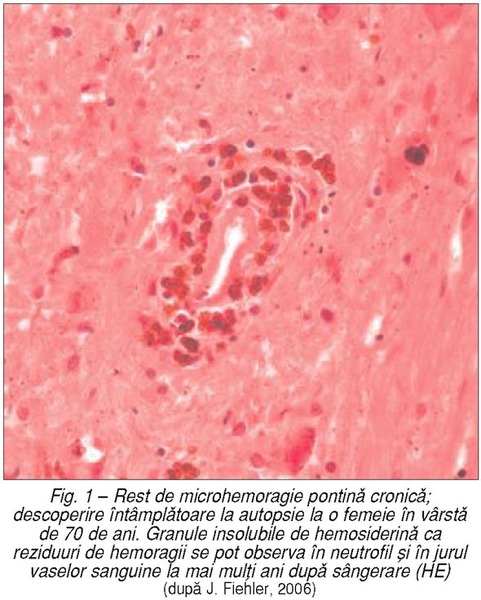
 şi zonelor mici de infarctizare
învecinate zonelor de lipsă a semnalului RM. Aceste descoperiri sugerează că
leziunile cu semnal hipointens la pacienţii cu HIC primară reprezintă
predominant acumulare locală de hemosiderină.
şi zonelor mici de infarctizare
învecinate zonelor de lipsă a semnalului RM. Aceste descoperiri sugerează că
leziunile cu semnal hipointens la pacienţii cu HIC primară reprezintă
predominant acumulare locală de hemosiderină. pacienţii cu coagulare intravasculară diseminată
sau traumatisme cerebrale acute. Cel mai important factor pentru evaluarea
etiologiei unei zone lipsite de semnal este istoricul pacientului, precum şi
localizarea, numărul şi distribuţia leziunilor şi a descoperirilor imagistice
asociate.
pacienţii cu coagulare intravasculară diseminată
sau traumatisme cerebrale acute. Cel mai important factor pentru evaluarea
etiologiei unei zone lipsite de semnal este istoricul pacientului, precum şi
localizarea, numărul şi distribuţia leziunilor şi a descoperirilor imagistice
asociate.