Tuberculoza osteoarticulară (morbul lui
Pott) reprezintă 10–15% din tuberculozele extrapulmonare. Orice os, articulaţie
sau bursă pot fi infectate, însă coloana vertebrală, şoldul şi genunchiul sunt
localizările predominante ale infecţiei, reprezentând 70–80% din totalul
cazurilor. Tuberculoza vertebrală este cea mai frecvent întâlnită şi cea mai
gravă leziune tuberculoasă de la nivelul scheletului.
Dacă pacienţii sunt diagnosticaţi precoce,
ei pot fi trataţi conservator. Diagnosticarea precoce şi punerea în practică în
timp util a tratamentului antituberculos este crucială în aceste cazuri,
deoarece orice întârziere duce la deteriorarea ireversibilă a articulaţiei şi
la impotenţă funcţională. Diagnosticarea tuberculozei osteoarticulare este
adesea întârziată din cauza caracterului insidios al bolii. Diagnosticarea
clinică şi radiologică a tuberculozei nu este suficient de sensibilă sau
specifică. Metodele microbiologice clasice precum coloraţia Ziehl-Neelsen
pentru bacilii acido-rezistenţi şi însămânţarea de Mycobacterium tuberculosis pe mediu Lowenstein Jensen au o
sensibilitate şi o specificitate mult mai scăzută, dată fiind natura
paucibacilară a tuberculozei extrapulmonare. Pentru un rezultat Ziehl-Neelsen
pozitiv sunt necesari 5.000–10.000 de bacili/ml, dar majoritatea mostrelor
extrapulmonare nu prezintă o concentraţie mare de bacili. În plus, însămânţarea
de M. tuberculosis este o metodă prin
care se pierde timp preţios, creşterii fiindu-i necesare între şase şi opt săptămâni.
Astfel, în general, diagnosticarea tuberculozei depinde de rezultatele
histologice, acestea putând fi totuşi neconcludente, şi, în plus, necesită o
bogată experienţă din partea examinatorului. Din cauza acestei dificultăţi în
diagnosticarea precoce a afecţiunii, o parte din pacienţi sunt trataţi cu
antiinflamatorii non-steroidiene, fizioterapie, purtarea unui corset înaintea
stabilirii unui diagnostic corect.
Testele de amplificare a acidului nucleic
reprezintă un progres major în diagnosticarea tuberculozei. Cu ajutorul
sistemelor de amplificare, secvenţele de acid nucleic unice pentru M. tuberculosis pot fi detectate direct
din probele biologice, oferind o mai bună acurateţe comparativ cu testul
Ziehl-Neelsen şi o durată mai mică de timp decât însămânţările pe medii de
cultură. Metodele moleculare avansate precum PCR şi un tip de sistem de
amplificare a acidului nucleic au evidenţiat rezultate promiţătoare pentru
diagnosticarea precoce şi rapidă a bolii, limita detecţiei coborând la 1–10
bacili în diverse mostre.
Rezonanţa magnetică nucleară (RMN) şi
tomografia computerizată (CT) au facilitat diagnosticarea preoperatorie a
tuberculozei vertebrale, însă diagnosticul histopatologic rămâne esenţial. De
asemenea, biopsia ghidată CT şi drenajul abcesului pot fi utile în stabilirea
diagnosticului. Datorită acestor tehnici avansate, cazurile cu deformări severe
şi complicaţii (gibozitate, paraplegie) sunt din ce în ce mai rar întâlnite in
practică.
Ideea unei clasificări a tuberculozei
vertebrale care să poată orienta tratamentul este fascinantă. Tratamentul
chirurgical agresiv a fost indicaţia de elecţie înainte de apariţia
antibioticoterapiei. Odată cu apariţia bactericidelor eficiente şi dovedirea
succesului chimioterapiei asociate, indicaţiile pentru tratamentul chirurgical
al tuberculozei vertebrale au scăzut. Rolul tratamentului chirurgical diferă în
diverse regiuni ale lumii, iar indicaţiile specifice fiecărui caz în parte rămân
controversate. În general, indicaţiile se bazează pe resursele disponibile şi
pe pregătirea medicului. Intervenţiile chirurgicale sunt pretenţioase din punct
de vedere tehnic şi impun tratament medical intensiv postoperator. Filosofia
tratamentului chirurgical diferă, de la decompresia de rutină cu fuziune
(tehnica Hong Kong), la „calea de mijloc“ a lui Tuli, până la chimioterapie fără
tratament chirurgical, acolo unde resursele pentru chirurgia spinală lipsesc.
„Calea de mijloc“ a lui Tuli rezervă chirurgia complicaţiilor bolii şi este
larg folosită în serviciile cu resurse limitate, cu o rată bună de succes.
Pacienţii încep tratamentul tuberculostatic şi sunt puşi în repaus la pat.
Pentru monitorizarea evoluţiei se efectuează radiografii şi se determină probe
inflamatorii sanguine (VSH) la interval de trei şi şase luni. Pacienţii se
mobilizează în corset odată ce simptomele se remit şi se continuă purtarea
corsetului pentru o perioada de 18–24 luni. Abcesele subcutanate se drenează şi
se poate instila local 1 g de streptomicină. Traseele fistuloase pot fi
excizate dacă rămân după 12 săptămâni de chimioterapie. Tratamentul chirurgical
este indicat pentru abcesele paravertebrale care cresc în dimensiuni în ciuda
chimioterapiei adecvate, afectării elementelor posterioare, lipsei de răspuns
la tratament după trei-patru săptămâni de chimioterapie, recurenţei bolii,
instabilităţii mecanice sau unui diagnostic incert.
Tratamentul chirurgical
este indicat pentru abcesele paravertebrale care cresc în dimensiuni în ciuda
chimioterapiei adecvate, afectării elementelor posterioare, lipsei de răspuns
la tratament după trei-patru săptămâni de chimioterapie, recurenţei bolii,
instabilităţii mecanice sau unui diagnostic incert.
Regimurile chimioterapeutice de scurtă durată
duc deseori la eradicarea infecţiei. British Medical Research Council a
coordonat studii controlate randomizate asupra pacienţilor cu tuberculoză
vertebrală, comparând tratamentul chirurgical cu cel conservator. Aripa Hong
Kong a studiului a arătat un mic – dar semnificativ statistic – avantaj al
tratamentului chirurgical asupra chimioterapiei în prevenirea progresiei
cifozei, dar aripa Madras nu a putut demonstra un avantaj al tratamentului
chirurgical asupra chimioterapiei după urmărirea pe o durată de zece ani a
pacienţilor. Ideea drenajului abceselor reci nu este agreată. S-a demonstrat că
abcesele reci regresează după tratamentul medicamentos, iar drenajul poate fi
necesar doar în abcesele mari ce nu răspund la chimioterapie. Vindecarea
spontană uniformă a fistulelor a fost şi ea dovedită şi prin urmare nu toate
fistulele necesită chiuretaj. Studii recente confirmă această concluzie.
Bhojraj şi colab., în două studii independente pe pacienţi cu tuberculoză
toracică, lombară şi lombosacrată, cu diverse prezentări, inclusiv abcese, au
ajuns la concluzia că tuberculoza vertebrală la adulţi poate fi tratată cu
terapia tuberculostatică.
În pofida numeroaselor studii care sprijină
ideea unui tip de tratament sau a altuia, încă nu s-a stabilit cu precizie ce
metodă şi în ce caz trebuie folosită. În literatura de specialitate sunt
consemnate două clasificări ale tuberculozei vertebrale. Niciuna dintre acestea
nu este adecvată în vederea stabilirii unui consens privind managementul
tuberculozei vertebrale. Recent, a fost publicat un nou sistem de clasificare a
tuberculozei vertebrale, care se bazează pe criterii obiective, cum ar fi
prezenţa abceselor şi a deficitului neurologic, gradul cifozei, degenerarea
discului, prezenta instabilităţii, indexul sagital etc., ce poate fi utilizat
ca ghid pentru tratament. Studiile imagistice (IRM şi CT) sunt considerate
esenţiale în procesul de evaluare a pacienţilor, atât în perioada dinaintea începerii
tratamentului, cât şi în perioada de urmărire. Acest sistem de clasificare a
fost realizat folosind analiza retrospectivă a 76 de cazuri tratate medical şi
chirurgical în cadrul departamentului de ortopedie şi traumatologie al
Academiei Medicale Militare Gülhane. Sistemul se bazează pe şapte criterii
clinice şi radiologice (prezenţa abceselor, degenerarea discului, colapsul
vertebral, cifoză, indexul sagital, instabilitatea şi deficitul neurologic). De
asemenea, acest sistem clasifică tuberculoza în trei tipuri şi recomandă
tehnici specifice fiecărui tip (v.
tabelul).
Clasificarea GATA pentru tuberculoza vertebrală
Tipul I
Se observă degenerare discală la un nivel şi
infiltrarea ţesutului moale, fără abces şi fără colaps sau deficit neurologic.
A.
Leziunea se limitează la vertebră (tratamentul medicamentos este suficient, însă
cazurile necesită o monitorizare periodică.
B.
Este evidentă formarea de abces, care nu se limitează doar la vertebră, însă nu
există colaps, instabilitate sau deficit neurologic (fig. 1). Sunt suficiente drenajul abcesului şi debridarea,
drenajul putând fi realizat anterior, posterior (fig. 2) sau utilizând metode endoscopice.
Tipul II
Se observă degenerare discală la unul sau
două niveluri, formarea unui abces evident, precum şi o cifoză uşoară (fig. 3), corectabilă prin intermediul
chirurgiei anterioare. Indexul sagital (IS) este mai mic de 20°. Există
posibilitatea apariţiei unui deficit neurologic ca urmare a formării abcesului.
Nu se observă instabilitate în aceste cazuri. Este necesară debridarea prin
abord anterior şi fuziune cu grefa osoasă tricorticală sau substitut osos. În
cazul apariţiei unui deficit neurologic, este necesară efectuarea decompresiei.
Timp de patru luni, se indica purtarea unui corset.
Tipul III
Se observă degenerare discală la unul sau
două niveluri, formarea abceselor, instabilitate şi o deformare care nu poate
fi corectată fără instrumentaţie (fig. 4).
Indexul sagital este mai mare de 20°. În cazul apariţiei deficitului
neurologic, pe lângă fuziune şi debridarea anterioară, este necesară efectuarea
decompresiei. Deformarea necesită corecţie şi stabilizare prin fixare internă.
Stabilizarea poate fi efectuată fie prin abord anterolateral sau posterior, fie
prin ambele modalităţi. În aceste cazuri, se recomandă fuziunea şi debridarea
anterioară cu autogrefă tricorticală (creastă iliacă sau coastă) sau, de
preferat, cu un substitut osos cu rol de transportor de antibiotic încărcat
extemporaneu cu rifampicină, decompresie posterioară, fuziune şi instrumentaţie
în aceeaşi şedinţă chirugicală (fig. 5 şi
6). Un corset postoperator este aplicat pentru o perioadă de doar două
luni.
Discuţii
Întârzierea diagnosticului este o problemă
uzuală în cazul tuberculozei vertebrale. Este necesară o anamneză detaliată a
pacientului, precum şi investigaţii clinice şi radiologice în scopul evitării
acestei probleme. Tehnicile de imagistică prin rezonanţă magnetică au făcut
posibilă detectarea localizării leziunii, a afectării discale şi a corpurilor
vertebrale, a formării abceselor şi evaluarea efectelor lor compresive asupra măduvei
spinării. Cu toate acestea, tuberculoza vertebrală avansează lent şi insidios
iar un diagnostic precoce înainte de apariţia abcesului şi degenerarea discală
este dificil. Din acest motiv, un istoric detaliat al pacientului este extrem
de important. În stadiile iniţiale, degenerarea discală la un singur nivel
poate fi detectată prin IRM. În cazul existenţei unui istoric de tuberculoză
(al pacientului sau al unui membru de familie), transpiraţii nocturne şi scădere
în greutate legate de leziunea propriu-zisă, sunt necesare investigaţii IRM amănunţite,
pentru stabilirea unui diagnostic precoce şi a unui tratament medical adecvat. În
cazul acestor pacienţi, efectuarea unei biopsii recoltate din regiunea distrusă
din centrul corpului vertebral şi ghidate CT este tehnica standard pentru
diagnosticarea histopatologică precoce.
Dacă există un abces rece, terapia cu antibiotice
şi analgezice, repausul la pat sau folosirea unui corset ortopedic nu pot
preveni distrugerea generalizată a corpului vertebral şi a discului. Consecutiv
abcesului rece şi a degenerării a două niveluri discale, drenajul imediat,
analiza microbiologică şi histopatologică a abcesului împreună cu terapia
medicală pot proteja pacienţii de colapsul vertebral şi pot preveni o întârziere
a diagnosticului. Localizarea abceselor este foarte importantă. Abcesele pot fi
observate paraspinal sau epidural (fig.
7). Abcesele epidurale pot cauza probleme neurologice grave din cauza
compresiei pe măduva spinării. Am observat că acestea sunt mult mai pronunţate în
regiunea toracică decât în regiunea lombară. Astfel, pacienţii ce prezintă
abcese epidurale au prioritate în vederea efectuării tratamentului. Meningita
este o altă complicaţie, iar implicarea cervicală este un alt teren propice
pentru această afecţiune. În cazuistica noastră nu am avut cazuri cu afectarea
coloanei cervicale sau meningită.
Cu toate acestea, numeroase cazuri de
tuberculoză vertebrală sunt diagnosticate după evoluţia procesului degenerativ.
Aceste cazuri pot fi tratate doar chirurgical. Se pot folosi câteva tehnici
chirurgicale: drenarea abcesului, grefarea osoasă anterioară, instrumentarea anterioară,
instrumentarea posterioară, combinarea stabilizării anterioare cu cea
posterioară, precum şi procedurile chirurgicale spinale toracoscopice
videoasistate, minim invazive. În absenţa colapsului vertebral, grefarea nu
este necesară. În cazul colapsului vertebral şi al cifozei, este necesară
chiuretarea şi grefarea osului afectat. Dacă apare instabilitate şi cifoză
severă (index sagital mai mare de 20°), este necesară efectuarea fuziunii şi a
instrumentării. Se poate discuta de rezultate pozitive obţinute în alte studii,
unde s-a utilizat instrumentaţia anterioară, însă noi am efectuat-o pe cea
posterioară. Acest procedeu poate fi efectuat atunci când calitatea osului este
bună şi infecţia permite fuziunea anterioară.
Întârzierea diagnosticului şi a intervenţiei
chirurgicale poate duce la o patologie degenerativă, deformări şi paraplegie
totală, mai ales în cazurile cu deficit neurologic incomplet. Aceşti pacienţi
ar trebui să fie imobilizaţi imediat, internaţi în spital, tratamentul
chirurgical urmând să fie efectuat cât mai curând posibil.
Tratamentul chirurgical este de departe cel
mai indicat. Pe scurt, drenarea abcesului şi debridarea amplifică tratamentul
medicamentos; biopsiile pot fi folosite eficient pentru diagnosticul
histopatologic; instabilitatea locală şi degenerarea discului sunt tratate prin
fuziune, fapt ce previne apariţia durerii şi dezvoltarea consecutivă a deformării;
decompresia se foloseşte în cazurile cu probleme neurologice; în cazul existenţei
unei deformări, aceasta poate fi corectată; tratamentul chirurgical duce la o
recuperare rapidă şi o mobilizare precoce.
Cu cât tratamentul chirurgical este efectuat
mai precoce, cu atât mai rapid este procesul de vindecare. În cazul în care se
amână intervenţia chirurgicală, riscul apariţiei paraplegiei este crescut.
Considerăm că
această nouă clasificare (GATA) poate fi folosită ca ghid practic în orientarea
tratamentului tuberculozei vertebrale. 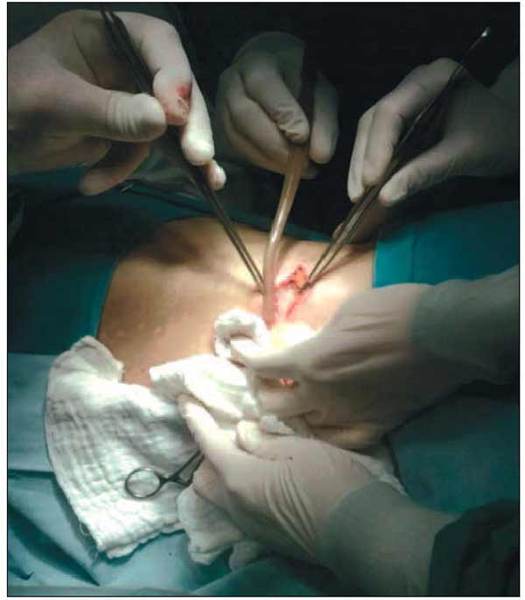
 Tratamentul chirurgical
este indicat pentru abcesele paravertebrale care cresc în dimensiuni în ciuda
chimioterapiei adecvate, afectării elementelor posterioare, lipsei de răspuns
la tratament după trei-patru săptămâni de chimioterapie, recurenţei bolii,
instabilităţii mecanice sau unui diagnostic incert.
Tratamentul chirurgical
este indicat pentru abcesele paravertebrale care cresc în dimensiuni în ciuda
chimioterapiei adecvate, afectării elementelor posterioare, lipsei de răspuns
la tratament după trei-patru săptămâni de chimioterapie, recurenţei bolii,
instabilităţii mecanice sau unui diagnostic incert.