Bilirubina neconjugată ajunsă în hepatocite
este cuplată cu o proteină, ligandina sau glutation-S-transferaza B. În
reticulul endoplasmic al hepatocitului are loc conjugarea bilirubinei cu acidul
glucuronic sub acţiunea uridin-5’-difosfo-glucuronil-transferaza. Aproximativ
80% din bilirubina umană este conjugată sub formă diglucuronică. Bilirubina
conjugată, hidrofilă, este transportată către membrana canaliculară a
hepatocitului şi ajunge activ în bila canaliculară prin transport membranar
dependent de enzima multidrug
resistance-protein 2 (MRP2). Canaliculele biliare au un aspect arboricol,
unindu-se între ele, pentru ca ultimele să formeze canalele hepatice drept şi
stâng, ce se unesc în canalul hepatic comun (2, 7, 10). Canaliculele biliare de
ordinele 1 şi 2 au diametrul de 1 µm şi sunt identificate microscopic, iar marile
canale biliare sunt vizibile la colangiografie (11). Bila canaliculară are o
secreţie dependentă de acizii biliari – ce cuprinde, pe lângă aceştia,
bilirubină, acizi organici şi fosfolipide – şi una independentă de ei – ce conţine
glutation, produşii conjugaţi ai glutationului, apă şi electroliţi. Acizii
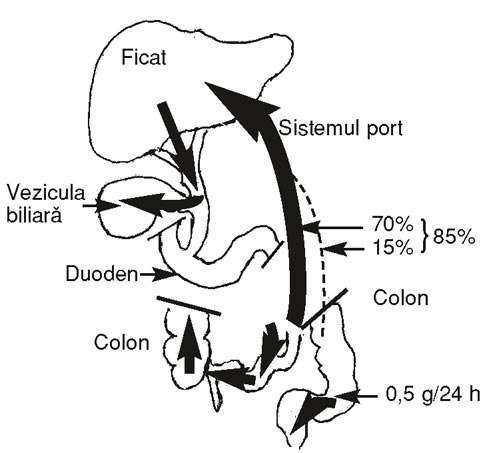
biliari suferă ciclul enterohepatic graţie sistemului de transport activ din
hepatocit în eritrocit (12, 13). Bilirubina conjugată ajunsă în bilă este
transportată de aceasta în ileonul terminal şi colon, unde sub acţiunea
beta-glucuronidazei bacteriene este hidrolizată în bilirubină neconjugată.
Flora bacteriană normală transformă această bilirubină neconjugată în
urobilinogen, care este excretat în fecale şi în urină, cărora le dă culoarea
brună cunoscută (9, 13, 14) (fig. 2).
Bilirubina în concentraţie mare produce
encefalopatia bilirubinică (Kernicterus; ger.Kernel = nucleu, Iktenis = icter), cu
risc mare când bilirubina serică depăşeşte 20–25 mg/dL (340–425 µM). Cei mai
afectaţi la copil sunt nucleii bazali, incluzând nucleul lenticular,
subtalamusul, cornul Ammon şi alţi nuclei, precum cei de origine ai funcţiilor
oculomotorie şi auditivă. Kernicterus se poate asocia cu tulburări hemolitice
de diverse cauze, deficit de G-6PD, sepsis neonatal sau sindromul
Crigler-Najjar (2).
Fiziopatologia icterului
 Orice tulburare a uneia din etapele
metabolismului bilirulinei – formare, transportul plasmatic ca bilirubină
neconjugată (indirectă), captarea hepatică activă a bilirubinei, conjugarea sa
cu acidul glucuronic pentru formarea bilirubinei conjugate (directe),
hidrosolubile, şi eliberarea în canaliculele biliare, împreună cu alţi
constituenţi ai bilei, deconjugarea în intestin şi transformarea în
stercobilinogen şi urobilinogen – poate provoca icter. Hiperbilirubinemia poate
fi clasificată în două mari categorii: prin excesul producerii sau scăderea
conjugării; prin împiedicarea eliberării bilirubinei în canaliculele hepatice
sau prin obstrucţia căilor biliare (fig.
3).
Orice tulburare a uneia din etapele
metabolismului bilirulinei – formare, transportul plasmatic ca bilirubină
neconjugată (indirectă), captarea hepatică activă a bilirubinei, conjugarea sa
cu acidul glucuronic pentru formarea bilirubinei conjugate (directe),
hidrosolubile, şi eliberarea în canaliculele biliare, împreună cu alţi
constituenţi ai bilei, deconjugarea în intestin şi transformarea în
stercobilinogen şi urobilinogen – poate provoca icter. Hiperbilirubinemia poate
fi clasificată în două mari categorii: prin excesul producerii sau scăderea
conjugării; prin împiedicarea eliberării bilirubinei în canaliculele hepatice
sau prin obstrucţia căilor biliare (fig.
3).
Clasificarea icterelor
I. Ictere prin creşterea producţiei de bilirubină
Icterele prin producţia în exces a
bilirubinei neconjugate sunt cauzate de: hemoliza intravasculară sau extravasculară (tabelul 1); eritropoieza ineficientă; catabolismul hemului în
resorbţia hematoamelor mari ş.a. (tabelul
2).
Din cauza capacităţii limitate a măduvei
osoase de a produce bilirubinemie neconjugată (4–5 mg/dL plasmă), concentraţiile
mai mari de bilirubină sunt urmarea disfuncţiei hepatice. Icterele hemolitice
sunt acolurice, cu scaune pleiocromatice, eventual  asociate cu litiază
pigmentară, iar dacă există şi bilirubină conjugată, acesta nu depăşeşte 15%
din bilirubina totală.
asociate cu litiază
pigmentară, iar dacă există şi bilirubină conjugată, acesta nu depăşeşte 15%
din bilirubina totală.
Icterele prin şunt al bilirubinei sunt
cauzate de liza precoce a eritroblaştilor în măduva osoasă, unde se formează
bilirubină în exces în raport cu capacitatea producţiei celulare.

II. Ictere produse prin creşterea transportului
bilirubinei în sângele circulant
După formarea bilirubinei în sistemul
reticulo-endotelial, aceasta este transportată în sânge pentru a ajunge la
ficat. Fiind insolubilă în apă, bilirubina este transportată în plasmă legată
de albumină. Această legătură este labilă şi permite difuziunea bilirubinei în
afara spaţiului vascular, iar la nou-născut permite străbaterea barierei hematoencefalice.
Unele medicamente împiedică fixarea
bilirubinei pe albumină.
 Orice tulburare a uneia din etapele
metabolismului bilirulinei – formare, transportul plasmatic ca bilirubină
neconjugată (indirectă), captarea hepatică activă a bilirubinei, conjugarea sa
cu acidul glucuronic pentru formarea bilirubinei conjugate (directe),
hidrosolubile, şi eliberarea în canaliculele biliare, împreună cu alţi
constituenţi ai bilei, deconjugarea în intestin şi transformarea în
stercobilinogen şi urobilinogen – poate provoca icter. Hiperbilirubinemia poate
fi clasificată în două mari categorii: prin excesul producerii sau scăderea
conjugării; prin împiedicarea eliberării bilirubinei în canaliculele hepatice
sau prin obstrucţia căilor biliare (fig.
3).
Orice tulburare a uneia din etapele
metabolismului bilirulinei – formare, transportul plasmatic ca bilirubină
neconjugată (indirectă), captarea hepatică activă a bilirubinei, conjugarea sa
cu acidul glucuronic pentru formarea bilirubinei conjugate (directe),
hidrosolubile, şi eliberarea în canaliculele biliare, împreună cu alţi
constituenţi ai bilei, deconjugarea în intestin şi transformarea în
stercobilinogen şi urobilinogen – poate provoca icter. Hiperbilirubinemia poate
fi clasificată în două mari categorii: prin excesul producerii sau scăderea
conjugării; prin împiedicarea eliberării bilirubinei în canaliculele hepatice
sau prin obstrucţia căilor biliare (fig.
3).
 asociate cu litiază
pigmentară, iar dacă există şi bilirubină conjugată, acesta nu depăşeşte 15%
din bilirubina totală.
asociate cu litiază
pigmentară, iar dacă există şi bilirubină conjugată, acesta nu depăşeşte 15%
din bilirubina totală.