Cele mai recente noutăți din domeniul reumatologiei au fost prezentate de experți de renume în cadrul simpozionului „Actualități în lupusul eritematos sistemic și vasculite”, ce a avut loc la București la începutul lunii februarie.
Manifestarea științifică a fost coordonată de conf. dr. Daniela Opriș-Belinski și dr. Ciprian Jurcuț, desfășurându-se sub egida Societății Române de Medicină Internă.

Vasculitele reprezintă un grup heterogen de afecțiuni, rare sau foarte rare, cu o simptomatologie cameleonică ce pune în dificultate clinicianul și necesită o evaluare multidisciplinară. Deși etiopatogenia acestor afecțiuni a rămas incomplet elucidată, acestea se caracterizează prin prezența unui infiltrat inflamator la nivelul peretelui vascular, ce diferă în funcție de tipul vasculitei. Acesta are un potențial distructiv foarte mare, putând produce afectarea circulației în teritoriul implicat și este marcă a variabilității clinice ce caracterizează aceste afecțiuni. Conform clasificării Chapel Hill din 2012, vasculitele de vas mic ANCA pozitive sunt împărțite în trei categorii: granulomatoza cu poliangiită (GPA), granulomatoza eozinofilică cu poliangiită (GEPA) și poliangiita microscopică (PMA). ANCA reprezintă anticorpii îndreptați împotriva citoplasmei neutrofilului, care pot fi direcționați împotriva proteinazei 3 (PR3) de tip c-ANCA sau împotriva mieloperoxidazei (MPO) de tip p-ANCA.
GPA prezintă seropozitivitate predominantă a PR3-ANCA, spre deosebire de PMA (poliangiita microscopică) și GEPA, care au seropozitivitate predominantă a MPO-ANCA. De menționat faptul că nu toate vasculitele ANCA au seropozitivitate, iar seronegativitatea nu exclude diagnosticul, astfel că 5% din GPA, 10% din PMA și până la 50% din GEPA sunt seronegative, conform unei recenzii publicate în revista American Journal of Kidney Disease în ianuarie 2020 (Geetha D. et al). Seropozitivitatea pentru ANCA mai poate fi întâlnită în afecțiuni nonvasculitice sau în infecții cronice precum endocardita infecțioasă, al cărei tablou clinic mimează uneori o vasculită.
Elemente clinice și noi ținte terapeutice
Din punct de vedere al tabloului clinic, debutul GPA este insidios. Afectează tractul respirator superior sau inferior (infiltrate pulmonare difuze sau nodulare, prăbușirea piramidei nazale) sau funcția renală, glomerulonefrita necrotizantă fiind frecventă. PMA prezintă un debut acut sau supraacut, glomerulonefrita necrotizantă și hemoragia alveolară fiind frecvent întâlnite și amenințătoare de viață. GEPA este asociată cu patologie respiratorie (astm bronșic), iar afectarea cardiacă (pericardită, miocardită) și cea digestivă (perforație intestinală) reprezintă o importantă cauză de deces. Având în vedere prognosticul rezervat în absența unui tratament, se țintește un control rapid al bolii cu scăderea mortalității, menținerea unei remisiuni de lungă durată, precum și limitarea toxicității medicamentoase.
Tratamentul este compus din două faze, cea de inducție și cea de menținere. Inițierea terapiei ia în considerare severitatea bolii și afectarea amenințătoare de organ. În situațiile cu risc vital, în faza de inducție se recomandă folosirea pulsterapiei cu glucocorticoizi alături de ciclofosfamidă, rituximab (pentru GPA și PMA) sau plasmafereză. Rezultatele studiului RAVE, care a stat la baza aprobării tratamentului de inducție pentru pacienții adulți cu forme severe de GPA sau PMA, au dovedit noninferioritatea rituximabului comparativ cu ciclofosfamida. La pacienții cu recădere, rituximabul a fost mai eficient decât ciclofosfamida la șase luni pentru inducerea remisiunii, iar la cei cu hemoragie alveolară și boală renală eficiența a fost similară. Pentru situațiile neamenințătoare de viață se ia în considerare terapia cu methotrexat și glucocorticoizi.
Pentru faza de remisiune se recomandă tratament cu azatioprină, rituximab, methotrexat sau leflunomid. Conform studiului MAINRITSAN (Guillevin L. et al), în care au fost evaluate rituximabul și azatioprina pentru menținerea remisiunii, rituximabul a fost superior azatioprinei și un procent mai mare de pacienți tratați cu azatioprină au suferit recăderi comparativ cu cei tratați cu rituximab.
Viitorul rezervă noi opțiuni terapeutice în ceea ce privește vasculitele, fiind în desfășurare studii ce au în vedere tratamentul cu abatacept pentru GPA non-severă cu recădere, cu avacopan, care ar putea înlocui terapia cu glucocorticoizi orali la pacienții cu vasculite ANCA pozitive sau terapia combinată cu rituximab și belimumab la pacienții cu PR3-ANCA pozitivi.
De-a lungul timpului, sarcina la pacientele cu lupus eritematos sistemic (LES) a reprezentat o provocare atât pentru medicul curant cât și pentru paciente. Dacă în trecut sarcina avea un deznodământ nefavorabil la aproximativ 43% dintre aceste paciente, în prezent, datorită progreselor terapeutice, procentul este de aproximativ 17%.

Primul pas în obținerea acestui deziderat este planificarea sarcinii alături de medicul curant, care va duce la o rată mai mare de reușită. Având în vedere faptul că boala și sarcina se influențează reciproc, este necesară evaluarea activității LES și identificarea situațiilor cu risc major atât pentru mamă cât și pentru făt.
Prezența anticorpilor antifosfolipidici crește riscul de avort spontan sau de preeclampsie, iar pozitivitatea pentru anticorpii anti-Ro și anti-La se poate asocia cu apariția lupusului neonatal. Lupusul neonatal presupune apariția rash-ului fotosensibil, afectării hematologice (trombocitopenie, neutropenie), dar și afectării hepatice, fenomene tranzitorii până la opt luni după naștere. Una din cele mai rare complicații, dar și cea mai de temut, o reprezintă blocul atrio-ventricular, care poate să survină între săptămâna 18 și 24 de sarcină, motiv pentru care continuarea tratamentului cu hidroxiclorochină și evaluarea ecocardiografică între săptamânile 16 și 26 de sarcină sunt esențiale.
Privind modul cum sarcina influențează evoluția LES, nu există anumite particularități, însă riscul de exacerbare este de trei până la șase ori mai mare în ultimul trimestru de sarcină. Conform literaturii de specialitate, continuarea medicației admise în sarcină, precum hidroxiclorochina, sulfasalazina, azatioprina, ciclosporina și tacrolimusul este recomandată. O sarcină dusă cu succes până la capăt este posibilă la pacienta lupică și se bazează pe relația bună medic-pacient, pe aderența la tratament și colaborarea multidisciplinară.
Afecțiunile reumatologice reprezintă un grup heterogen de boli pentru care se utilizează criterii de clasificare ce au suferit diverse modificări de-a lungul timpului, atât prin prisma patogeniei cât și a manifestărilor clinice.
Comparativ cu primele criterii de clasificare ale American College of Rheumatology (ACR ) din 1997, criteriile SLICC elaborate în 2012 sunt mai bine conturate, necesitând prezența a minimum patru din zece criterii pentru diagnostic. Este obligatorie prezența unui criteriu clinic și a unui criteriu imunologic sau existența nefritei lupice în asociere cu pozitivitatea anticorpilor antinucleari (ANA) sau anticorpilor anti-ADN dublu catenar.
În 2019 au apărut criteriile de clasificare EULAR/ACR care introduc drept criteriu de necesitate pozitivitatea ANA în titru mai mare de 1:80 în imunofluorescență indirectă la cel puțin o determinare. Aceste criterii au o specificitate și sensibilitate înaltă, fiind necesară acumularea a minim zece puncte și prezența a cel puțin un criteriu clinic pentru clasificarea LES. Printre elementele interesante se numără introducerea febrei de etiologie neprecizată și clasa nefritei lupice care adaugă un anumit scor de severitate. Scorurile mari la diagnostic au fost asociate cu afectarea renală și cu gravitatea mai mare a afecțiunii la zece ani.
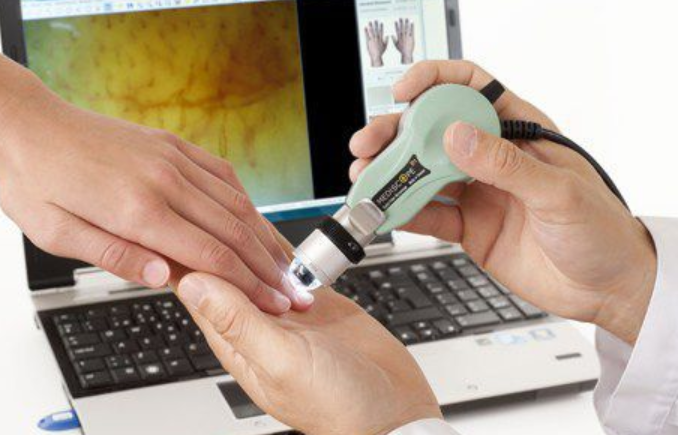
Folosind studii din baze de date consacrate, s-a efectuat o recenzie ce a inclus mai multe studii pentru a evalua utilitatea capilaroscopiei la pacienții cu LES și afectare cutanată. Parametrii capilaroscopici au fost evaluați atât cantitativ, cât și calitativ și au fost corelați cu aspecte clinice și paraclinice. La acești pacienți s-a observat o densitate capilară mai redusă, creșterea lungimii capilarelor, tortuozitate marcată, încrucișări capilare, fenomenul de „meandering” precum și evidențierea plexului venos subpapilar. Activitatea crescută a bolii a condus la modificări capilaroscopice mai accentuate. Cu toate acestea, până în prezent, capilaroscopia nu are un rol bine definit al în diagnosticul LES, fiind necesare studii ulterioare care să evalueze aspectele capilaroscopice particulare și corelațiile acestora cu manifestările clinico-paraclinice.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe