Aparent,
diagnosticul de sarcină extrauterină este unul banal: definiţia este una simplă,
iar atitudinea terapeutică ce trebuie abordată este bine stabilită. De obicei,
o sarcină extrauterină evoluează până în maximum luna a treia, când se
finalizează cu ruptura trompei sau, dacă este mai mică, cu avort tubar şi
hemoperitoneu, ce impune intervenţia chirurgicală de urgenţă. Prezentăm însă un
caz singular, de excepţie în literatura de specialitate.
În
gardă se prezintă o gravidă de 19 ani, casnică, din mediul rural, cu o sarcină
de 24 de săptămâni diagnosticată ecografic, ajunsă la spital pentru dureri
intense colicative de abdomen inferior, predominant la nivelul fosei iliace
drepte şi în zona lombară, care nu au cedat la tratamentul tocolitic instituit
până la acel moment. Antecedentele heredo-colaterale sunt nesemnificative. Nu
poate preciza menarha şi are în antecedente o naştere vaginală, fără avorturi,
fără contracepţie. Nu poate preciza data ultimei menstruaţii, nu este
dispensarizată prin medicul de familie sau medic obstetrician şi nu a efectuat
nicio investigaţie paraclinică în sarcină. Ocazional consum de algocalmin
pentru cefalee.
tratamentul tocolitic instituit
până la acel moment. Antecedentele heredo-colaterale sunt nesemnificative. Nu
poate preciza menarha şi are în antecedente o naştere vaginală, fără avorturi,
fără contracepţie. Nu poate preciza data ultimei menstruaţii, nu este
dispensarizată prin medicul de familie sau medic obstetrician şi nu a efectuat
nicio investigaţie paraclinică în sarcină. Ocazional consum de algocalmin
pentru cefalee.
Clinic, pacienta este echilibrată psihic,
stare generală bună, afebrilă, TA 112/63 mm Hg, AV 64/min; înălţime 1,65 m;
greutate 79 kg; examenul obiectiv pe aparate şi sisteme în limite normale, mai
puţin durerile din etajul abdominal inferior. Examenul obstetrical evidenţiază
semne de sarcină, linia albă pigmentată, vergeturi. Sânii sunt măriţi de volum,
areolele hiperpigmentate, areole secundare prezente, tuberculii Montgomery, reţeaua
von Haller prezente, mameloane normale, colostru la exprimare, fără modificări
patologice ale sânilor şi la nivel axilar. Examenul abdomenului şi uterului
gravid evidenţiază abdomen mărit de volum de o formaţiune chistică, cu marginea
superioară convexă, polul superior la doi centimetri deasupra cicatricii
ombilicale, reactivă, în interiorul căreia se percep mişcări active fetale –
interpretată iniţial ca fiind uterul gravid, cu tonus uterin uşor crescut,
reactivitate crescută, pacienta acuzând dureri colicative rare,
nesistematizate. Examenul local: pilozitate pubiană normală, hiperpigmentarea
vulvei, sfincter anal tonic, continent. Examen cu valvele: vagin cu pereţi
supli, catifelaţi, col în axul vaginului, violaceu, leucoree alb-gălbuie
vâscoasă în cantitate crescută, nu pierde sânge sau lichid amniotic. Tuşeu
vaginal: col lung, închis, formaţiunea descrisă interpretată ca uter gravid mărit
de volum cât o sarcină de 25 de săptămâni, chistică, reactivitate uşor crescută,
funduri de sac vaginale suple.
 Paraclinic:
hemoleucograma iniţială nu se poate lucra din cauza plasmei coagulate;
coagulograma şi biochimia sunt normale. În urma modificării stării generale, la
preluarea pacientei în gardă, se repetă hemoleucograma: leucocitoză 13.700/mm3
cu neutrofilie 86,1%, anemie normocromă, normocitară, Hb 7,42 g/dl, eritrocite
2.310.000/mm3, Ht 21,3%.
Paraclinic:
hemoleucograma iniţială nu se poate lucra din cauza plasmei coagulate;
coagulograma şi biochimia sunt normale. În urma modificării stării generale, la
preluarea pacientei în gardă, se repetă hemoleucograma: leucocitoză 13.700/mm3
cu neutrofilie 86,1%, anemie normocromă, normocitară, Hb 7,42 g/dl, eritrocite
2.310.000/mm3, Ht 21,3%. Examenul
ecografic relevă sarcină monofetală, făt în poziţie indiferentă; diametrul
biparietal 6,27 cm (25s3z); circumferinţa craniană 22,31 cm (24s2z);
circumferinţa abdominală 18,08 cm (23s0z); lungimea femurului 3,96 cm (22s5z);
lichid amniotic în cantitate normală; greutate aproximativ 600 g; vârsta gestaţională
(ecografic) 23s6z; activitate cardiacă prezentă, bătăile cordului fetal în
limite normale; placentă posterioară gradul 0 fără semne de decolare. Ecografia
a fost efectuată de medicul ce a internat gravida, în dimineaţa zilei
respective, transabdominal. Pe baza
datelor anamnestice, clinice şi paraclinice, se stabileşte diagnosticul: 1.
Sarcină 24 de săptămâni; 2. Ameninţare de avort; 3. Anemie secundară moderată.
Se indică monitorizarea gravidei la sala de naşteri, amestec litic la şase ore,
perfuzie tocolitică cu hexoprenalină, ulterior petidină, administrare de fer
parenteral, polivitamine p.o.
Tratamentul este efectuat până în dimineaţa zilei următoare. În pofida
tratamentului litic instituit, starea pacientei se agravează, acuzând dureri
intense colicative în etajul abdominal inferior şi zonele lombare, TA 90/50
mm Hg, AV 92/min, prezintă vărsături alimentare. Hemoleucograma de control
arată Hb 6,69 g/dl.
anamnestice, clinice şi paraclinice, se stabileşte diagnosticul: 1.
Sarcină 24 de săptămâni; 2. Ameninţare de avort; 3. Anemie secundară moderată.
Se indică monitorizarea gravidei la sala de naşteri, amestec litic la şase ore,
perfuzie tocolitică cu hexoprenalină, ulterior petidină, administrare de fer
parenteral, polivitamine p.o.
Tratamentul este efectuat până în dimineaţa zilei următoare. În pofida
tratamentului litic instituit, starea pacientei se agravează, acuzând dureri
intense colicative în etajul abdominal inferior şi zonele lombare, TA 90/50
mm Hg, AV 92/min, prezintă vărsături alimentare. Hemoleucograma de control
arată Hb 6,69 g/dl.
Examenul
ecografic repetat decelează bradicardie fetală (88/min) şi lamă de lichid în
fundul de sac Douglas. Pe baza aspectului ecografic, a valorilor tensionale şi
ale hemoglobinei în scădere şi a alterării stării generale a pacientei, se
decide intervenţia chirurgicală de urgenţă pentru suspiciunea de sarcină
extrauterină tubară 24 de săptămâni.
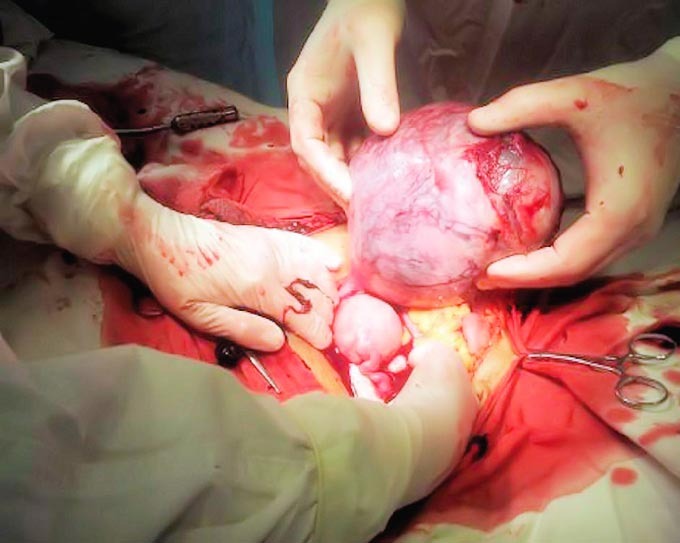
Diagnosticul
postoperator a fost: 1. Sarcină tubară dreaptă; 2. Sindrom aderenţial pelvin;
3. Hemoperitoneu. S-a practicat anexectomie dreaptă, visceroliză, lavaj, drenaj
Douglas. Imaginile alăturate (fig. 1–5)
sunt extrem de sugestive. Se observă, în trompa dreaptă, după secţionare,
produsul de concepţie. Uterul este integru, la fel anexa stângă.
Examenul
anatomopatologic. Macroscopic: făt de sex masculin, în greutate de 450 g şi
placentă cu dimensiuni de 14/1 cm, greutate 200 g, aderentă la peretele tubar;
ovar drept cu dimensiuni de 3/2/1,5 cm, albicios. Microscopic: placentă
constituită din vilozităţi coriale de diferite mărimi, unele cu depuneri de
material fibrinoid perivilozitar, cordon ombilical cu stază sanguină vasculară;
fragment de perete tubar edematos, cu vase sanguine congestive şi discret
infiltrat inflamator limfo-plasmocitar; parenchim ovarian prezentând chisturi
foliculinice, corp galben de sarcină transformat chistic şi incluziuni epiteliale
Walthard.
 Evoluţia
postoperatorie a fost favorabilă, fără complicaţii sub profilaxie antibiotică,
anticoagulantă, administrare de sânge izogrup-izoRh, analgezice şi
antiinflamatorii.
Evoluţia
postoperatorie a fost favorabilă, fără complicaţii sub profilaxie antibiotică,
anticoagulantă, administrare de sânge izogrup-izoRh, analgezice şi
antiinflamatorii. Cazul
este unic în literatura mondială de specialitate, dată fiind evoluţia în trompă
a produsului de concepţie până la o vârstă extrem de înaintată: 24 de săptămâni.
 tratamentul tocolitic instituit
până la acel moment. Antecedentele heredo-colaterale sunt nesemnificative. Nu
poate preciza menarha şi are în antecedente o naştere vaginală, fără avorturi,
fără contracepţie. Nu poate preciza data ultimei menstruaţii, nu este
dispensarizată prin medicul de familie sau medic obstetrician şi nu a efectuat
nicio investigaţie paraclinică în sarcină. Ocazional consum de algocalmin
pentru cefalee.
tratamentul tocolitic instituit
până la acel moment. Antecedentele heredo-colaterale sunt nesemnificative. Nu
poate preciza menarha şi are în antecedente o naştere vaginală, fără avorturi,
fără contracepţie. Nu poate preciza data ultimei menstruaţii, nu este
dispensarizată prin medicul de familie sau medic obstetrician şi nu a efectuat
nicio investigaţie paraclinică în sarcină. Ocazional consum de algocalmin
pentru cefalee. Paraclinic:
hemoleucograma iniţială nu se poate lucra din cauza plasmei coagulate;
coagulograma şi biochimia sunt normale. În urma modificării stării generale, la
preluarea pacientei în gardă, se repetă hemoleucograma: leucocitoză 13.700/mm3
cu neutrofilie 86,1%, anemie normocromă, normocitară, Hb 7,42 g/dl, eritrocite
2.310.000/mm3, Ht 21,3%.
Paraclinic:
hemoleucograma iniţială nu se poate lucra din cauza plasmei coagulate;
coagulograma şi biochimia sunt normale. În urma modificării stării generale, la
preluarea pacientei în gardă, se repetă hemoleucograma: leucocitoză 13.700/mm3
cu neutrofilie 86,1%, anemie normocromă, normocitară, Hb 7,42 g/dl, eritrocite
2.310.000/mm3, Ht 21,3%.  anamnestice, clinice şi paraclinice, se stabileşte diagnosticul: 1.
Sarcină 24 de săptămâni; 2. Ameninţare de avort; 3. Anemie secundară moderată.
Se indică monitorizarea gravidei la sala de naşteri, amestec litic la şase ore,
perfuzie tocolitică cu hexoprenalină, ulterior petidină, administrare de fer
parenteral, polivitamine p.o.
Tratamentul este efectuat până în dimineaţa zilei următoare. În pofida
tratamentului litic instituit, starea pacientei se agravează, acuzând dureri
intense colicative în etajul abdominal inferior şi zonele lombare, TA 90/50
mm Hg, AV 92/min, prezintă vărsături alimentare. Hemoleucograma de control
arată Hb 6,69 g/dl.
anamnestice, clinice şi paraclinice, se stabileşte diagnosticul: 1.
Sarcină 24 de săptămâni; 2. Ameninţare de avort; 3. Anemie secundară moderată.
Se indică monitorizarea gravidei la sala de naşteri, amestec litic la şase ore,
perfuzie tocolitică cu hexoprenalină, ulterior petidină, administrare de fer
parenteral, polivitamine p.o.
Tratamentul este efectuat până în dimineaţa zilei următoare. În pofida
tratamentului litic instituit, starea pacientei se agravează, acuzând dureri
intense colicative în etajul abdominal inferior şi zonele lombare, TA 90/50
mm Hg, AV 92/min, prezintă vărsături alimentare. Hemoleucograma de control
arată Hb 6,69 g/dl. Evoluţia
postoperatorie a fost favorabilă, fără complicaţii sub profilaxie antibiotică,
anticoagulantă, administrare de sânge izogrup-izoRh, analgezice şi
antiinflamatorii.
Evoluţia
postoperatorie a fost favorabilă, fără complicaţii sub profilaxie antibiotică,
anticoagulantă, administrare de sânge izogrup-izoRh, analgezice şi
antiinflamatorii.