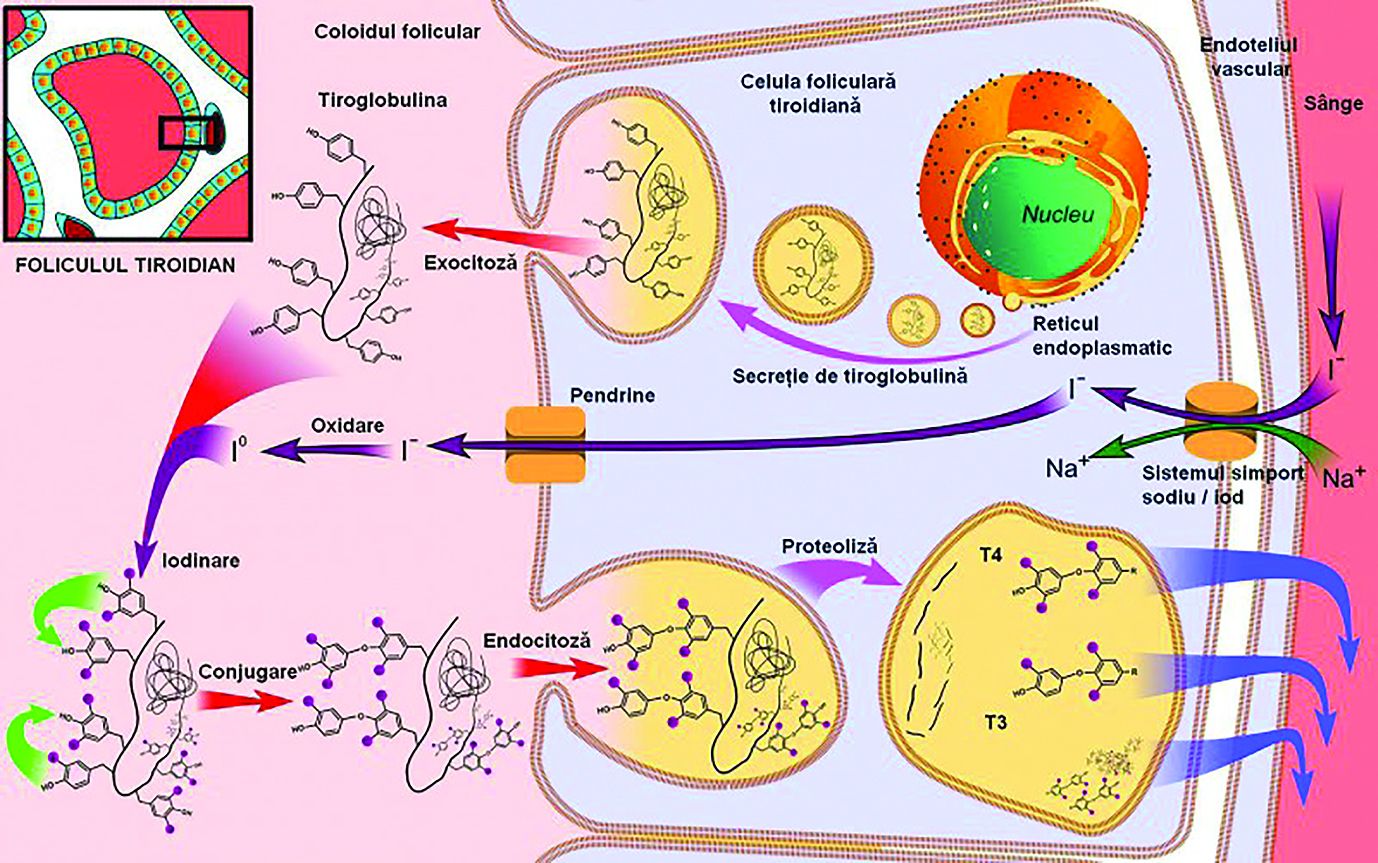
Tiroglobulina (TG) este o proteină globulară ce se găseşte exclusiv la nivelul tiroidei. Rolul acesteia este de a capta şi a concentra tiroxina în vederea retransmiterii acesteia în circulaţie la stimularea hipofizară prin TSH.
Tiroglobulina (TG) este o proteină globulară ce se găseşte exclusiv la nivelul tiroidei. Ea este principalul component al coloidului tiroidian conţinut în foliculul tiroidian (figura). Rolul acesteia este de a capta şi a concentra tiroxina în vederea retransmiterii acesteia în circulaţie la stimularea hipofizară prin TSH.
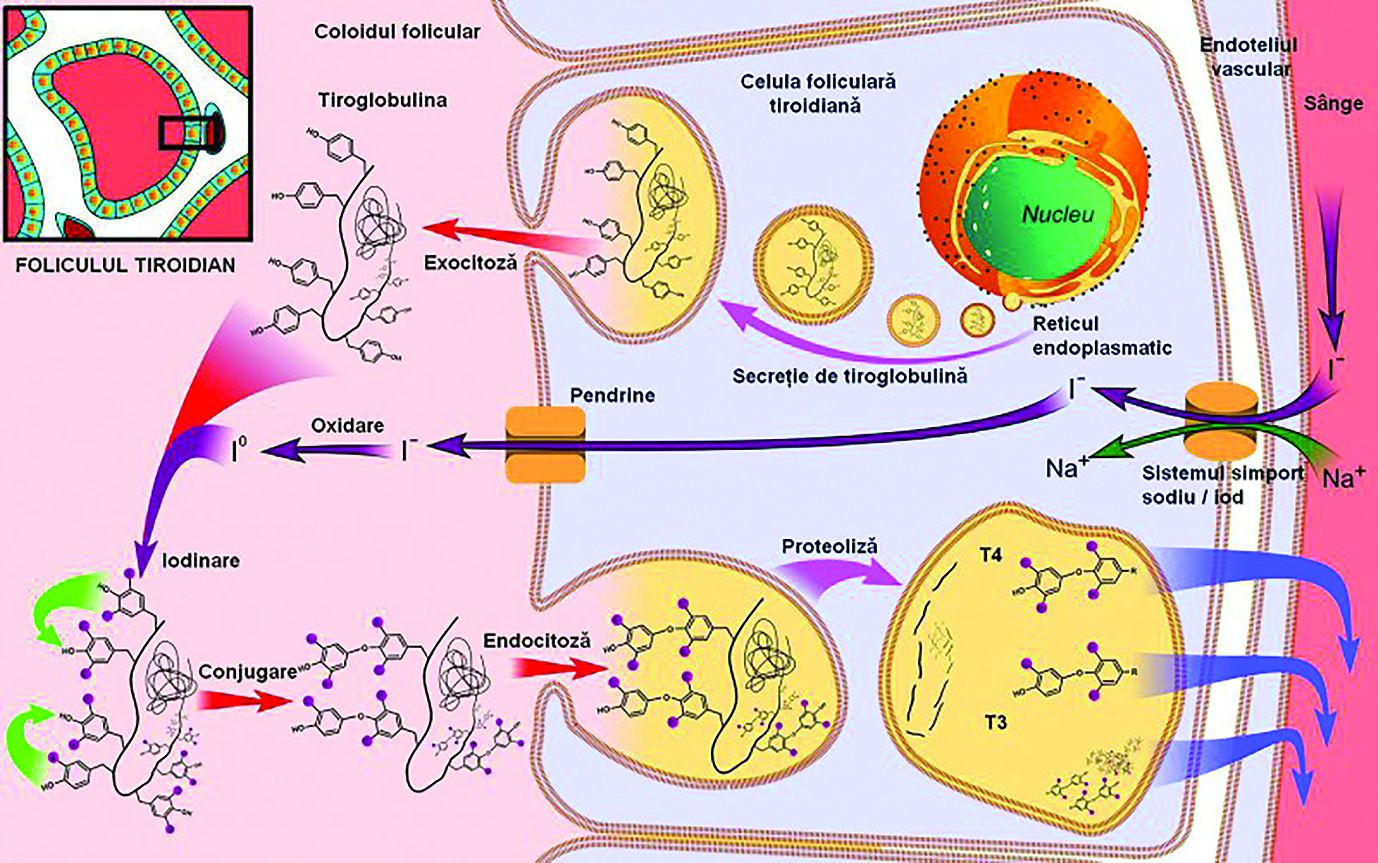
Iniţial, tiroglobulina a fost considerată o proteină „închisă”, cu funcţie de non-self, considerându-se că nu există în mod normal în circulaţie. Atunci, se știa că tiroglobulina nu intră în contact cu sistemul imun pentru a crea toleranţa faţă de ea. Ulterior, s-a arătat că tiroglobulina este eliminată în sânge printr-un proces de exocitoză, într-o cantitate de 1 ng/1 g de ţesut tiroidian. Astfel se apreciază acum că 20–25 cm3/g de tiroidă determină ca în circulaţie să existe 20–25 ng/ml de tiroglobulină. Se afirmă şi că tiroglobulina, fiind de fapt un antigen non-self, produce autoimunitate, atunci când intră în contact cu sistemul imun. În ultima perioadă se discută chiar despre fenomene opuse: tiroglobulina, ca autoantigen, este cea care stimulează adecvat anumite celule T, pentru a proteja organismul de apariţia tiroiditei autoimune.
Tiroglobulina este diferită de la o persoană la alta; globulina variază în funcţie de aminoacizii structurali. Greutatea moleculară este de circa 660 de kilodaltoni, dar cu numeroase polimorfisme. Din acest motiv, ea nu poate fi dozată în sistem internaţional, iar rezultatele nu pot fi exprimate în cifre molare.
Tiroglobulina apare în sânge indiferent de boala tiroidiană, fiind corelată mai mult cu greutatea (volumul) tiroidei decât cu o anumită boală în sine. Este de mult cunoscut faptul că tiroglobulina reprezintă un test de decelare a unei activităţi tiroidiene, a existenţei unor celule tiroidiene. De aceea, după operaţiile de tiroidectomie pentru cancerul tiroidian şi după radioterapia subsecventă se aşteaptă ca tiroglobulina să fie sub limita de detecţie (adică spre 0).
O valoare „bazală” a tiroglobulinei sub 0,2 ng/ml sau o valoare poststimulare cu rhTSH sub 1 ng/ml denotă un bun răspuns la terapia ablativă. Valori mai mari pot fi interpretate, dar de cele mai multe ori cazurile trebuie retratate. În clinica uzuală românească nu se administrează TSH, ci pacienţilor li se întrerupe administrarea de tiroxină circa o lună, astfel că TSH creşte natural. Este o stimulare bazată pe feedbackul hipofizotiroidian.
Există două situaţii clinice diferite: prima este reprezentată de acele situaţii din cancerul tiroidian tratat în care tiroglobulinemia este mare, adică pacientul/a nu este considerat/ ă ca fiind tratat adecvat sau optim; a doua este reprezentată de numeroasele situaţii în care tiroglobulinemia este mare anterior oricărui tratament.
A. Nivelul tiroglobulinemiei în cancerul tiroidian
Vă prezentăm datele celei mai recente analize retrospective publicate, cu date preluate din studiul condus de Kahn în 2017. Doar 10% din pacienţi evoluează cu TG crescută, 90% fiind consideraţi vindecaţi. Din cei nevindecaţi, cu hipertiroglobulinemie, toţi au fost retrataţi cu iod radioactiv, în doze medii de circa 150 mCi.
Dintre aceştia, 65% (adică 6,5% din total) evoluează cu tiroglobulinemie sub 10 ng/ml, dar peste 1 ng/ml la stimulare; 29,4% prezintă recidivă metastatică ganglionară, rezolvabilă prin extracţia ganglionilor, iar la zece ani, niciun pacient din acest grup nu a decedat; 19% din pacienţi evoluează cu tiroglobulinemie între 10 ng/ml şi 100 ng/ml. Chiar dacă un pacient a avut metastaze vertebrale, pulmonare şi cerebrale, de exemplu, la zece ani nu s-a înregistrat niciun deces. Doar 5% din pacienţii cu cancer tirodian evoluează cu hipertiroglobulinemie peste 100 ng/dl. O analiză mai veche arată recurenţe de numai 4,5% la un timp de observaţie de 6,2 ani. Alţi cercetători au arătat că tiroglobulina anterior intervenţiilor pentru cancer a fost >500 ng/ml în 18% din cazuri şi <45 ng/ml în 29% din cazuri.
B. Tiroglobulinemia în nodulii tiroidieni
Din punct de vedere evolutiv, este important a se observa dacă un nodul tiroidian este benign sau malign. Unii cercetători consideră că pacienţii cu cancer tiroidian nu au TG crescută. Aceștia consideră că doar cazurile în care TG este >5.000 sunt corelate cu prezenţa metastazelor. Alţi autori consideră că nivelul TG >300 se corelează cu cancerul folicular, în timp ce alţii consideră că TG >187,5 ng/ml adaugă un risc crescut la un nodul deja suspect de cancer tiroidian, din punct de vedere ecografic, deşi se admite că doar nivele de peste 300, respectiv 5.000 ng/dl TG, pot avea o valoare diagnostică sau prognostică şi că nu este indicat ca de rutină să se efectueze tiroglobulinemia.
a. Noduli diagnosticati prin tehnici anatomopatologice
Se observă că valori între 0 şi 500 ng/ml au prevalenţe asemănătoare la pacienţii cu noduli benigni versus maligni (tabelul 1). 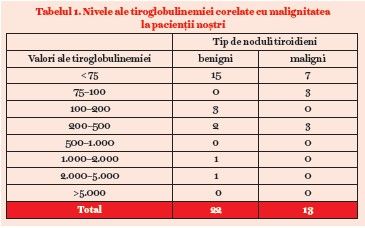
Un fenomen interesant apare la pacienţii noştri: două cazuri cu noduli benigni (adenoame) prezintă valori extrem de mari ale tiroglobulinemiei, între 1.000 şi 5.000 ng/dl. Această observaţie este concordantă cu a altori autori care susţin că tiroglobulinemia este mai degrabă corelativă cu dimensiunea nodulului şi a tirodiei. Din datele noastre anatomopatologice rezultă că tiroglobulinemia nu are nicio valoare diagnostică de stabilire a benignităţii/malignităţii unui nodul.
b. Pacienţi cu noduli care nu au fost diagnosticaţi anatomopatologic
Dacă eliminăm din analiză valorile pacienţilor care sunt în primul an de observaţie (unde se regăsesc şi câţiva pacienţi care au fost pierduţi din observaţie), observăm că nu există suspiciune de creştere (malignă) a nodulilor observaţi între un an şi peste 20 de ani, chiar şi atunci când valorile tiroglobulinemiei sunt extrem de mari. Cu alte cuvinte, chiar şi valori extrem de mari ale tiroglobulinemiei pot fi observate la 5–10 ani după diagnosticul de nodul tiroidian, fără ca acest nodul să fi evoluat – creştere în volum sau apariţia de ganglioni laterocervicali.
La 143 de pacienţi s-a efectuat concomitent tiroglobulinemia şi elastografia tiroidiană de tip shear wave, cu un aparat Logiq E-9, cu măsurători în m/s (tabelul 2).
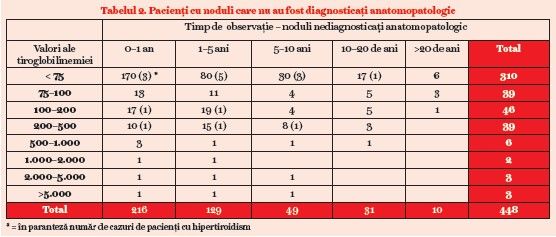
Pentru a observa o posibilă corelaţie între aceste două analize, am efectuat două teste de corelaţie liniară: primul a fost între tiroglobulinemie şi valoarea elastografică minimă a nodulului, iar al doilea a fost între tiroglobulinemie şi valoarea elastografică maximă a nodulului (tabelul 3).
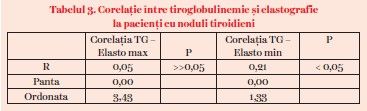
Valorile elastografice maxime ale nodulilor investigaţi au fost între 0,42 m/s şi 6 m/s. Valorile elastografice minime au fost între 0,42 m/s şi 4,88 m/s. Surprinzător, semnificaţia statistică pentru corelaţia dintre tiroglobulinemie şi elastografie există numai pentru valorile minime, adică până 4,88 m/s. Valorile de 5–6 m/s, care reprezintă nodulii cu potenţial malign extrem de crescut, nu au valori exagerat de mari ale tiroglobolinemiei. Media tiroglobulinemiei la pacienţii cu noduli tiroidieni cu elastografie între 5 m/s şi 6 m/s a fost de 125 ng/ml. Valori ale tirogloblinemiei de 2.500–5.000 ng/ml corespund la elastografii de 3,75 m/s până la 4,53 m/s. Cu toate acestea, dacă considerăm valoarea cut off minimă de 75 ng/ml pentru tiroglobulinemie, din 16 pacienţi în această grupă elastografică (5–6 m/s), au prezentat valori elastografice peste limita normalului 11 pacienţi, adică circa 70%. Orice valoare peste 75 ng/ml adăugată la alte criterii de suspiciune malignă poate fi un criteriu în plus de îndrumare a pacientului spre operaţie.
La câţiva pacienţi, după dozarea tiroglobulinei şi aprecierea clinică, nu s-a intervenit imediat, deşi diagnosticul de carcinom tiroidian a fost stabilit prin puncţie. În această situaţie am avut trei paciente şi trei pacienţi:
• în două situaţii, intervenţia a fost interzisă din motive anestezice, bolnavii având insuficienţă cardiacă. Valorile TG erau la momentul diagnosticului de 49 ng/ml, respectiv 550 ng/ml. Unul dintre pacienţi a decedat după șase luni, altul după doi ani.
• în alte două situaţii, pacienţii au temporizat intervenţia, din motive profesionale. Valorile TG erau de 50 ng/ml, respectiv 30 mg/ml. Intervenţiile au fost efectuate după circa patru ani, fără ca la momentul intervenţiei nodulii să fi evoluat în dimensiune sau să fi apărut ganglioni laterocervicali. A fost vorba de cancer tiroidian papilar.
• în alte două situaţii, pacientele au refuzat intervenţia. Ele se regăsesc acum la opt ani, respectiv trei ani de la momentul diagnosticului de carcinom folicular, respectiv, papilar. Valorile TG au fost de 40 ng/ml, respectiv 54 ng/ml.
Acest tip de descriere clinică sugerează că intervenţia pentru un potenţial carcinom tiroidian poate fi temporizată sau chiar înlăturată, dacă tiroglobulinemia este în limite normale, mai ales că evoluţia cancerului tiroidian este extrem de „benignă”.
C. Tiroglobulinemia în alte boli tiroidiene
1. Tiroidita virală
În această situaţie clinică, tiroida este extrem de inflamată. În plus, testele inflamatorii sunt intens pozitive: VSH între 80–100mm/h, fibrinogenemie >500 mg/dl, proteină C reactivă uzual peste 15 mg/dl. Prin distrucţia tiroidiană inflamatorie, tiroglobulinemia este imensă, de obicei >500 ng/ml. Noi am înregistrat 13 paciente în această situaţie clinică. Tiroglobulinemia a fost analizată în 7 cazuri. Valorile au fost de la 37, la 76, 256, 346, 560, 783 şi 1.250 ng/ml.
Tratamentul uzual este cel cu corticoizi: 40 mg prednison, timp de o lună, cu scăderea dozelor până la șase luni. Există două investigaţii care afirmă dispariţia inflamaţiei tiroidiene: ecografia şi tiroglobulina. Ambele trebuie efectuate la o lună–două luni. Momentul întreruperii totale a corticosteroizilor ar trebui să fie normalizarea tiroglobulinemiei.
2. Tiroidita autoimună limfocitară cronică numită Hashimoto
În această situaţie clinică am investigat 180 de situaţii clinice de la 170 de pacienţi. Media tiroglobulinemiei a fost de 81,03 ng/ml (tabelul 4).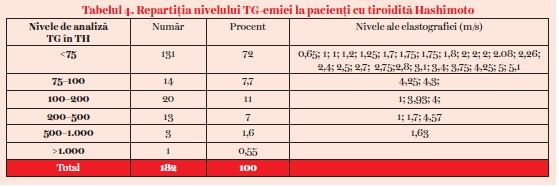 Următoarea repartiţie a fost observată: în 106 cazuri, tiroglobulinemia a fost cercetată la pacienţii cu tiroidită fără noduli tiroidieni. În 76 de situaţii, tiroglobulinemia a fost cercetată la pacienţi cu tiroidită Hashimoto şi cu noduli tiroidieni. De remarcat că nodularitatea în tiroidită este întâlnită în 5,16% din situaţii.
Următoarea repartiţie a fost observată: în 106 cazuri, tiroglobulinemia a fost cercetată la pacienţii cu tiroidită fără noduli tiroidieni. În 76 de situaţii, tiroglobulinemia a fost cercetată la pacienţi cu tiroidită Hashimoto şi cu noduli tiroidieni. De remarcat că nodularitatea în tiroidită este întâlnită în 5,16% din situaţii.
La pacienţii cu tiroidită Hashimoto fără noduli tiroidieni, media tiroglobulinemiei a fost de 108 ng/dl. De remarcat o valoare foarte mare care modifică semnificativ dispersia lotului: 2.972 ng/ml, la o pacientă de 54 de ani cu hipotiroidism şi pattern 5 la descrierea ecografică. La pacienţii cu tiroidită Hashimoto cu noduli tiroidieni, media tiroglobulinemiei a fost de 62 ng/ml, o valoare chiar mai mică faţă de pacienţii din lotul anterior. La 34 dintre aceşti pacienţi s-a efectuat concomitent cu dozarea tiroglobulinemiei şi elastografia tiroidiană de tip shear wave, măsurată în metri/secundă. Se observă că nu există nicio corelaţie între nivelele elastografice şi valorile tiroglobulinemiei.
Se consideră că tiroglobulinemia este scăzută în tiroidita Hashimoto: 24% au TG <20 ng/ml, 11% au TG între 20–50 ng/ml, 12% prezintă TG între 50 ng/ml şi 150 ng/ml şi 11% din pacienţi au TG >150 ng/ml.
3. Tiroidita prin ATG
Tiroidita Hashimoto este acea formă de tiroidită autoimună care are la bază un fenomen de antibody dependent cellular cytotoxicity (ADCC sau citotoxicitate dependentă de anticorpi), produs prin anticorpii antitiroperoxidază (ATPO). Dacă tiroidita este produsă numai prin anticorpi antitiroglobulină (ATG), în lipsa creşterii anticorpilor antitiroperoxidază, noi am numit acesată situaţie clinică „tiroidită prin ATG”. Tiroidita prin ATG nu apare prin fenomenul ADCC, ci printr-un fenomen cunoscut ca „complement–DCC” sau CDCC. În această situaţie clinică, am analizat prezenţa tiroglobulinei, corelativ cu prezenţa sau absenţa unor noduili tiroidieni la un număr de 53 de paciente, în 57 de ocazii. Media tiroglobulinemiei a fost de 42,6 ng/ml. Repartiţia pe nivele de analiză se regăsește în tabelul 5.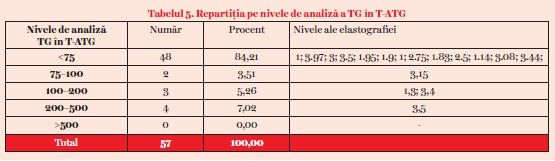
În 48 de situaţii clinice (unui pacient este posibil să i se fi dozat tiroglobulina de mai multe ori), analiza s-a efectuat la pacienţi care aveau asociat unul sau mai mulţi noduli tiroidieni. O pacientă s-a operat anterior înregistrării în evidenţa noastră. Nodulii au fost benigni. Ulterior, tiroglobulinemia a fost 60 ng/ml. La o pacientă cu TG-emia de 71 ng/ml s-a efectuat puncţia tiroidiană, cu rezultat de benignitate. La 17 paciente la care s-a dozat tiroglobulinemia s-a efectuat şi elastografia nodulilor. Valorile elastografice au fost <4 m/s, adică în limitele benignităţii (tabelul 5, coloana a patra). Astfel, se poate aprecia că tiroglobulinemia în tiroidita Hashimoto şi tiroidita prin ATG nu oferă niciun fel de date suplimentare corelative cu diagnosticul sau prognosticul.
4. Boala Graves-Basedow
În această formă de boală pot fi întâlnite două situaţii clinice: pacienţi cu boala Graves-Basedow netrataţi şi pacienţi cu tratamente pe bază de iod radioactiv.
a. În formele netratate de boală Graves-Basedow, se ştie de peste 50 de ani că tirogobulinemia este crescută de peste zece ori. Nivelul tiroglobulinemiei a fost corelat cu cel al TRAB (anticorpi antireceptor TSH) şi s-a dovedit corelativ, în sensul că, atunci când TRAB scade, scade şi nivelul crescut al tiroglobulinemiei. Acum se admite că nivelul TRAB scăzut este criteriu de stopare a tratamentului cu antitiroidiene de sinteză. Datele mai noi pot fi extrapolate cu cele mai vechi, iar costurile pentru pacient pentru dozarea de TRAB pot fi scăzute numai prin dozarea de tiroglobulină. Dozarea TRAB şi dozarea tiroglobulinei nu sunt compensate de sistemul românesc de asigurări de sănătate. TRAB costă în jur de 100–125 de lei, în timp de tiroglobulina costă între 50 și 90 de lei.
În lotul nostru de pacienţi, valoarea tiroglobulinemiei la pacienţii cu hipertiroidism şi boală Graves-Basedow a fost scăzută, la fel şi tiroglobulinemia în hipertiroidismul non-Graves-Basedow cu noduli tiroidieni. Dacă tiroglobulinemia este mică la debut, evident, urmărirea ei nu are niciovaloare.
b. În boala Graves-Basedow tratată prin radioiodoterapie, tiroglobulina creşte extrem de mult, chiar şi de peste 100 de ori. La fel se întâmplă şi după operaţiile pe tiroidă. De altfel, scăderea tiroglobulinemiei este semn că efectele radioiodului au depăşit faza acută. Am urmărit fenomenul la trei pacienţi, toţi cu evoluţie spre hipotiroidism a administrării radioiodului.
5. Hipertiroidismul factitia
Tiroglobulina ajută în diagnosticul hipertiroidismului de tip factitia. Hipertiroidismul factitia este acea formă a hiperfuncţiei hormonilor tiroidieni cauzată de administrarea din afara organismului a hormonilor tiroidieni, cel mai frecvent iatrogeni. Evident, spre deosebire de ceea ce se întâmplă atunci când hipertiroidismul este endogen, în hipertiroidismul factitia, tiroida este blocată, astfel că tiroglobulina este mică.
6. Oftalmopatia imună asociată bolilor tiroidiene
Tiroglobulina a fost implicată în patogenia oftalmopatiei imune din boala Graves-Basedow.
Valoarea tiroglobulinei şi a tiroglobulinemiei se regăseşte în următoarele situaţii:
1. cancerul tirodian tratat, unde tiroglobulinemia este semnul cel mai concludent pentru eficacitatea tratamentului;
2. tiroidita virală subacută, unde tiroglobulinemia este semn că tratamentul steroid poate fi întrerupt;
3. pacienţii cu boală Graves-Basedow și cu tiroglobulinemie crescută la debut, corelativă cu TRAB crescut la debut, unde tiroglobulinemia poate fi folosită la urmărirea tratamentului medicamentos şi oprirea acestuia;
4. diagnosticul de benignitate/malignitate al unui nodul tiroidian, dacă valoarea tiroglobulinemiei este mare. Cut-off-ul pentru această valoare a tiroglobulinemiei este încă un proces de dispută. Se admit mai multe valori, fie 110, fie 500.
5. hipertiroidismul factitia, tiroglobulinemia este 0 (zero).
Evenimentele fiziopatologice în oftalmopatia Graves-Basedow
Stimulare tiroidiană prin TRAB —˃ eliberare de hormoni, dar şi de tiroglobulină din foliculii suprastimulaţi —˃ legarea tiroglobulinei de grăsimea retrooculară —˃ atragerea anticorpilor anti-tiroglobulină la nivel orbitar —˃ producerea inflamaţiei imune orbitare —˃ consecinţe: exoftalmie şi miozită a muşchilor oculari.
1. Aizawa T, Ishihara M. et al. Serum thyroglobulin concentration as an indicator for assessing thyroid stimulation in patients with Graves’ disease during antithyroid drug therapy. Am J Med., 1990, Aug; 89, 2: 175–80
2. Besic N, Sesek M. et al. Predictive factors of carcinoma in 327 patients with follicular neoplasm of the thyroid. Med Sci Monit., 2008, Sep; 14, 9: CR, 459–67
3. Brassard M, Borget I.eEt al. THYRDIAG Working Group. Long-term follow-up of patients with papillary and follicular thyroid cancer: a prospective study on 715 patients. J Clin Endocrinol Metab., 2011, May; 96, 5: 1352–59
4. Esfandiari N.H., Papaleontiou M. Biochemical testing in thyroid disorders. Endocrinol Metab Clin North Am., 2017, Sep; 46, 3: 631–48
5. Indrasena B. S. Use of thyroglobulin as a tumour marker. World J Biol Chem., 2017, Feb 26; 8, 1: 81–85
6. Ito Y. , Miyauchi A. et al. Low-risk papillary microcarcinoma of the thyroid: A review of active surveillance trials. Eur J Surg Oncol., 2018, Mar; 44, 3: 307–415
7. Izumi M., Larsen P. R. Correlation of sequential changes in serum thyroglobulin, triiodothyronine, and thyroxine in patients with Graves’ disease and subacute thyroiditis. Metabolism, 1978, Apr; 27, 4: 449–60
8. Khan S. et al. Persistent elevation of thyroglobulin in patient treated for differentiated thyroid cancer: a ten-year review. Mo Med., 2017, Sep - Oct; 114, 5: 387–93
9. Kong Y.M. et al. The essential role of circulating thyroglobulin in maintaining dominance of natural regulatory T cell function to prevent autoimmune thyroiditis. Horm Metab Res., 2015, Sep; 47, 10: 711 - 20
10. Oltmann S. C. et al. Markedly elevated thyroglobulin levels in the preoperative thyroidectomy patient correlates with metastatic burden. J Surg Res., 2014, Mar; 187, 1: 1–5
11. Patell R. et al. Assessing the utility of preoperative serum thyroglobulin in differentiated thyroid cancer: a retrospective cohort study. Endocrine, 2018, Sep; 61, 3: 506–10
12. Pereţianu D., Constantinescu I., Grigorie D., Bistriceanu M. Imunopatologia bolilor endocrine. Imunitatea în teoria şi practica medicinii. Vol.I. Editura ALL, Bucureşti, 1996, 938–1014
13. Pereţianu D., Poiană C., Carşote M., Staicu D. C., Aninişi I. et al. Evoluţia funcţiei tiroidiene şi a anticorpilor antitiroidieni în tiroidita Hashimoto şi entităţile înrudite. Viaţa Medicală (Buc), 2017, 29, 1433 (27): 6–7
14. Scheffler P. et al. Serum thyroglobulin improves the sensitivity of the McGill Thyroid Nodule Score for well-differentiated thyroid cancer. Thyroid, 2014, May; 24, 5: 852–57
15. Shanmuganathan T. et al. Does autoimmunity against thyroglobulin play a role în the pathogenesis of Graves’ ophthalmopathy: a review. Clin Ophthalmol., 2015, Dec 3; 9: 2271–76
16. Shrestha R.T, Hennessey J. Acute and subacute, and Riedel’s Thyroiditis. In Textbook of endocrinology. Eds. De Groot LJ et al. South Dartmouth (MA), 2015
17. Soh S.B et al. Laboratory testing in thyroid conditions - pitfalls and clinical utility. Ann Lab Med., 2019, Jan; 39, 1: 3–14
18. Zhang M.L. et al. Association between thyroglobulin polymorphisms and autoimmune thyroid disease: a systematic review and meta-analysis of case-control studies. Genes Immun., 2018, Aug 24
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe