Traumatismele vertebro-medulare reprezintă o
problemă importantă de sănătate publică oriunde în lume. Conform unui studiu
publicat în 2006 (1), care analizează datele demografice pe o perioadă de zece
ani, prevalenţa la nivel mondial este estimată a fi între 223 şi 755 de cazuri
(485 de cazuri în medie) la un milion de locuitori, iar incidenţa este între
10,4 şi 83 (cu o medie de 29,5) de cazuri noi la un milion de locuitori în
fiecare an. Conform aceluiaşi studiu, în Europa, prevalenţa medie este estimată
la 252 de cazuri la un milion de locuitori, cu o incidenţă medie de 19,5 cazuri
noi anul la un milion de locuitori. La aceste date ar trebui adăugat faptul că
aproximativ 50% din cazuri sunt reprezentate de leziuni neurologice complete şi
că vârsta medie a victimelor traumatismelor vertebro-medulare se situează în
toate studiile în jurul a 35 de ani, afectând deci în principal populaţia activă
din punct de vedere economic.
De-a lungul timpului, au fost propuse mai
multe scale de evaluare a severităţii traumatismelor vertebro-medulare,
pentru a putea avea o estimare a prognosticului funcţional al pacienţilor
victime ale acestor traumatisme. Aceste scale pot fi divizate în două grupuri
mari: scale care evaluează deficitul neurologic secundar traumatismului şi
scale care evaluează capacitatea funcţională restantă de autoîngrijire, de
efectuare a activităţilor cotidiene etc.
Scale
de evaluare a deficitului neurologic
Scala Frankel – propusă de Frankel şi
colab., în 1969 (2) – a fost prima scală neurologică utilă publicată. Gradele
de deficit neurologic sunt notate cu litere de la A la E, iar evaluarea
senzitivă se bazează pe testarea sensibilităţii tactile şi dureroase în
punctele-cheie ale fiecărui dermatomer.
A = leziune neurologică completă – fără funcţie
neurologică motorie sau senzitivă sub nivelul lezional (inclusiv sacral
inferior S3–S5);
B = leziune neurologică incompletă – se păstrează
sensibilitatea (cel puţin sacral inferior), dar fără motilitate detectabilă
clinic sub nivelul lezional;
C = leziune neurologică incompletă – se păstrează
şi funcţie motorie sub nivelul lezional, însă fără motilitate utilă din punct
de vedere funcţional;
D = leziune neurologică incompletă –
motilitate funcţional utilă restantă sub nivelul lezional; pacienţii pot merge
cu sau fără ajutor, însă mersul nu este normal;
E = normal clinic.
Avantaje: • scală sintetică, nu necesită o
evaluare detaliată a pacientului • evaluează global deficitul neurologic • uşor
de utilizat clinic • evaluează potenţialul util al funcţiei motorii restante.
Dezavantaj: diferenţiere neclară între
gradele C şi D.
Scala Bracken a fost propusă de Bracken şi
colab., în 1978 (3). Severitatea leziunii este clasificată în funcţiei de două
scale, una motorie şi una senzitivă.
Scala de severitate senzitivă (se bazează pe
testarea sensibilităţii dureroase): • categoria 1 – normal • 2 – diminuată în unele
zone • 3 – absentă în unele zone • 4 – paraparetic • 5 – tetraparetic • 6 –
paraplegic • 7 – tetraplegic.
Scala de severitate motorie: categoria 1 – mişcare activă contra
gravităţii în toate miotoamele • 2 şi 3 – contracţii decelabile la nivelul unor
muşchi din cadrul unui miotom • 4 – absenţa contracţiei musculare la nivelul
sau sub nivelul muşchiului iliopsoas • 5 – cel mai cranial miotom cu absenţa
contracţiei decelabile este primul interosos palmar sau mai cranial decât acesta.
Este o scală dificil de memorat şi de
utilizat clinic, practic neutilizabilă.
Lucas and Ducker’s Neurotrauma Motor Index
Lucas and Ducker’s Neurotrauma Motor Index,
propus de Lucas şi Ducker, în 1979 (4), se bazează pe: • testarea a nouă muşchi-cheie
la nivelul membrelor, bilateral (total posibil – 90 pct.; fiecare este notat pe
o scară de la 0 la 5, apoi se face suma valorilor obţinute) • testarea a cinci
muşchi-cheie la nivelul trunchiului (10 pct.; fiecare este notat pe o scară de
la 0 la 2, apoi se face suma valorilor obţinute).
Indexul are avantajul unei detalieri mari a
gradului de deficit motor, cu o valoare predictivă bună a gradului de
independenţă funcţională.
Dezavantajul major îl reprezintă utilizarea
clinică dificilă din cauza calculelor greoaie de apreciere a funcţiei motorii.
Este deci o scală greu de utilizat din
punct de vedere practic.
Scala Yale – propusă de Chehrazi şi colab.,
în 1981 (5) – se bazează pe testarea sub nivelul lezional: • a funcţiei motorii
(5 puncte) a zece muşchi-cheie (se notează cu valori între 0 şi 5 şi se face
media valorilor) • a funcţiei senzitive (5 puncte). Valorile totale sunt
cuprinse între 0 şi 10.
Avantaje: valoare predictivă bună a prezervării
independenţei funcţionale.
Dezavantaje:
utilizare clinică relativ dificilă din cauza calculelor necesare stabilirii
scorurilor senzitive şi motorii; dificil de utilizat în practică.
Scala Sunnybrook – propusă de Tator, în 1982
(6) – are zece grade: • gradul 1 – deficit motor şi senzitiv complet • 2 – deficit motor complet cu deficit senzitiv
incomplet • 3 – deficit motor incomplet,
insuficient funcţional cu deficit senzitiv complet • 4 – deficit motor
incomplet, insuficient funcţional cu deficit senzitiv incomplet • 5 – deficit
motor incomplet, insuficient funcţional fără deficit senzitiv • 6 – deficit
motor incomplet, util funcţional cu deficit senzitiv complet • 7 – deficit
motor incomplet, util funcţional cu deficit senzitiv incomplet • 8 – deficit
motor incomplet, util funcţional fără deficit senzitiv • 9 – normal motor cu
deficit senzitiv incomplet • 10 – normal motor şi senzitiv.
Avantaje: detaliază deficitele motorii şi
senzitive ale gradelor C şi D echivalente ale scalei Frankel.
Dezavantaje: greu de utilizat clinic (multe
grade, cu diferenţiere neclară).
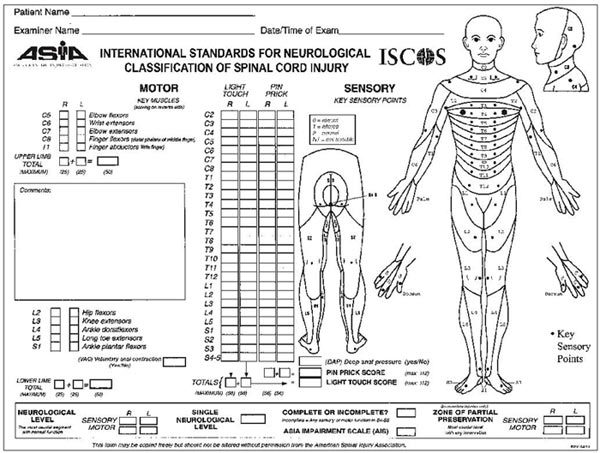
Scala ASIA/IMSOP a fost propusă de American
Spinal Injury Association (ASIA) în 1984 şi revizuită de mai multe ori, ultima
oară în colaborare cu International Medical Society of Paraplegia (IMSOP)
(7–9).
Notarea este similară scalei Frankel, din
care derivă. Această scală se bazează pe utilizarea scorului motor ASIA
determinat la nivelul muşchilor-cheie pentru cuantificarea deficitului motor.
Evaluarea senzitivă se face ca şi în cazul scalei Frankel prin testarea
sensibilităţii tactile şi dureroase în punctele cheie ale fiecărui dermatomer (v. figura).
A = leziune neurologică completă – fără funcţie
neurologică motorie sau senzitivă sub nivelul lezional (inclusiv sacral inferior
S3–S5);
B = leziune neurologică incompletă senzitiv
– se păstrează funcţie senzitivă, inclusiv în segmentele sacrale inferioare,
dar fără funcţie motorie prezervată la mai mult de trei niveluri de oricare
parte a corpului sub nivelul lezional;
C = leziune neurologică incompletă motor –
se păstrează şi funcţie motorie sub nivelul lezional, dar mai mult de jumătate
dintre muşchii-cheie sub nivelul lezional au scor motor mai mic de 3;
D = leziune neurologică incompletă motor –
funcţia motorie este prezervată sub nivelul lezional şi cel puţin jumătate din
muşchii-cheie de sub nivelul lezional au scoruri motorii peste 3;
E = normal clinic.
Pentru a clasifica deficitul motor ca fiind
C sau D, respectiv leziune neurologică incompletă motor, trebuie să existe fie
contracţie voluntară a sfincterului anal extern, fie prezervare sacrală a
sensibilităţii cu păstrarea funcţiei motorii la mai mult de trei niveluri sub
nivelul neurologic lezional.
Avantaje: • utilizare clinică facilă, fiind
o scală majoritar sintetică de evaluare globală • cuantificare mai precisă a
gradului funcţiei motorii restante.
Dezavantaj: este o scală puţin analitică.
Scala Botsford – propusă de Botsford şi
Esses, în 1992 (10) – introduce în evaluarea neurologică testarea tonusului
sfincterian anal şi a controlului vezical, ca măsură a funcţionalităţii
restante.
Severitatea leziunii este cuantificată în
funcţie de următoarele scoruri: • motor (75 pct.) – sunt testaţi 15 muşchi-cheie
cu scoruri între 0 şi 5 şi se face suma valorilor obţinute • senzitiv (10 pct.)
• tonus anal (10 pct.) • tonus vezical (5 pct.).
Dificil de utilizat clinic.
Scale de evaluare funcţională
Aceste scale fac parte din arsenalul de
evaluare specific specialiştilor în recuperare medicală şi neuromotorie şi sunt
reprezentate de: Indexul Barthel (BI), Indexul Barthel Modificat (MBI),
Functional Independence Measure (FIM), Quadriplegic Index of Function (QIF),
Spinal Cord Independence Measure (SCIM), Walking Index for Spinal Cord Injury
(WISCI) şi Spinal Cord Injury Functional Ambulation Inventory (SCI-FAI).
Scalele de prognostic funcţional evaluează
nespecific capacitatea unui individ de a-şi îndeplini activităţile cotidiene.
Cu ajutorul lor se încearcă determinarea capacităţii (sau incapacităţii) unui
pacient de a se autoîngriji, de a se deplasa singur etc. Aceste scale sunt
aplicabile pentru o paletă largă de afecţiuni neurologice, cele mai specifice
pentru leziunile traumatice vertebro-medulare fiind Quadriplegic Index of Function
(QIF), Spinal Cord Independence Measure (SCIM) şi Spinal Cord Injury Functional
Ambulation Inventory (SCI-FAI). Dintre aceste scale, Indexul Barthel este cel
mai utilizat.
Indexul
Barthel – introdus în 1965 de Mahoney şi Barthel (11) – a fost elaborat iniţial
pentru evaluarea funcţională a pacienţilor cu accidente vasculare cerebrale,
însă poate fi extrapolat şi la pacienţii traumatizaţi vertebro-medular.
Se însumează scorurile pentru capacitatea
pacienţilor de a efectua diverse activităţi cotidiene şi pentru unele funcţii
fiziologice (valori între 0 şi 100 pct.): • tonusul sfincterului anal – 0 =
incontinent (sau necesită clisme evacuatorii), 5 = incontinenţă ocazională (o
dată pe săptămână), 10 = continent • tonusul vezicii urinare – 0 = incontinent
sau cateterizat, 5 = incontinenţă accidentală (max. o dată în 24 ore), 10 =
continent (pentru mai mult de şapte zile consecutiv) • igiena personală – 0 =
pacientul necesită ajutor pentru îngrijirea personală, 5 = pacient independent
din punctul de vedere al igienei faciale/a părului/a dinţilor etc. (eventual cu
ajutorul unor orteze) • utilizarea toaletei – 0 = pacient dependent, 5 =
pacientul necesită ajutor, dar poate efectua anumite activităţi independent, 10
= pacient independent • alimentaţie: 0 = pacient incapabil de a se alimenta
singur, 5 = pacientul necesită ajutor pentru prepararea hranei (tăiat, feliat
etc.), 10 = pacient independent (cu alimentele aflate la îndemână) • transfer
din pat în căruţ şi invers – 0 = pacient complet incapabil de transfer, fără
echilibru în şezut, 5 = ajutor major pentru transfer (una sau două persoane),
poate sta în şezut, 10 = ajutor minimal pentru realizarea transferului, 15 =
independent • mobilitate – 0 = pacient imobil, 5 = pacient independent în
fotoliu rulant, inclusiv pentru viraje etc., 10 = pacientul merge susţinut, cu
ajutorul unei persoane, 15 = pacient independent (poate avea nevoie totuşi de
mijloace ajutătoare, de ex. baston) • îmbrăcare – 0 = pacient dependent, 5 =
pacientul necesită ajutor, dar poate efectua totuşi cam jumătate din activitate
singur, 10 = pacient independent (inclusiv pentru încheierea nasturilor,
fermoarelor, şireturilor etc.) • urcarea treptelor – 0 = pacient incapabil, 5 =
pacientul necesită ajutor minimal, 10 = pacient independent la urcare sau
coborâre • îmbăiere (inclusiv duş) – 0 = pacient dependent, 5 = pacient
independent.
Această scală are avantajul unei utilizări
facile, prin prisma numărului mic de variabile ale fiecărei activităţi
evaluate.
Dezavantajul îl reprezintă timpul îndelungat
necesar pentru testare şi existenţa unor intervale relativ mari de apreciere a
funcţiilor restante.
Concluzii
Nevoia de standardizare şi de evaluare cât
mai exactă a deficitelor neurologice secundare traumatismelor vertebro-medulare
a dus la elaborarea diverselor scale de cuantificare a acestora, însă niciuna
dintre ele nu poate fi considerată ideală, fiecare având avantaje si
dezavantaje. Alegerea uneia sau a alteia dintre scale depinde şi de preferinţele
medicului care le utilizează.
În evaluarea unui pacient traumatizat
vertebro-medular sunt implicate mai multe categorii de personal medical. În
acest context, o scală ideală trebuie să fie uşor de memorat şi de folosit în
toate situaţiile. Printre categoriile de personal medical cel mai des implicate
în evaluarea unui astfel de pacient se numără: • paramedicii, care iau primii
contact cu pacientul la locul accidentului, unde este necesară o evaluare rapidă
şi clară a pacientului • medicii de medicină de urgenţă, care asigură primirea şi
primul ajutor calificat al pacienţilor la Unităţile de Primiri Urgenţe sau
chiar la locul traumei • medicul
neurochirurg, care tratează pacientul ulterior internării în spital, în cazul
unei leziuni cu indicaţie terapeutică neurochirurgicală • medicul neurolog,
care are în evidenţă pacienţii fără indicaţie neurochirurgicală • medicul de
recuperare medicală, care va îngriji pe termen lung pacientul ulterior rezolvării
neurochirurgicale a leziunii pacientului, pentru ameliorarea funcţionalităţii
restante. Tocmai de aceea, între aceste categorii de personal medical (şi nu
numai) trebuie să existe un limbaj comun, care să poată fi utilizat în mod
universal pentru eficientizarea actului medical.
Scala cea mai
apropiată de aceste deziderate este ASIA/IMSOP, adoptată ca standard internaţional
al evaluării neurologice a pacientului traumatizat vertebro-medular.