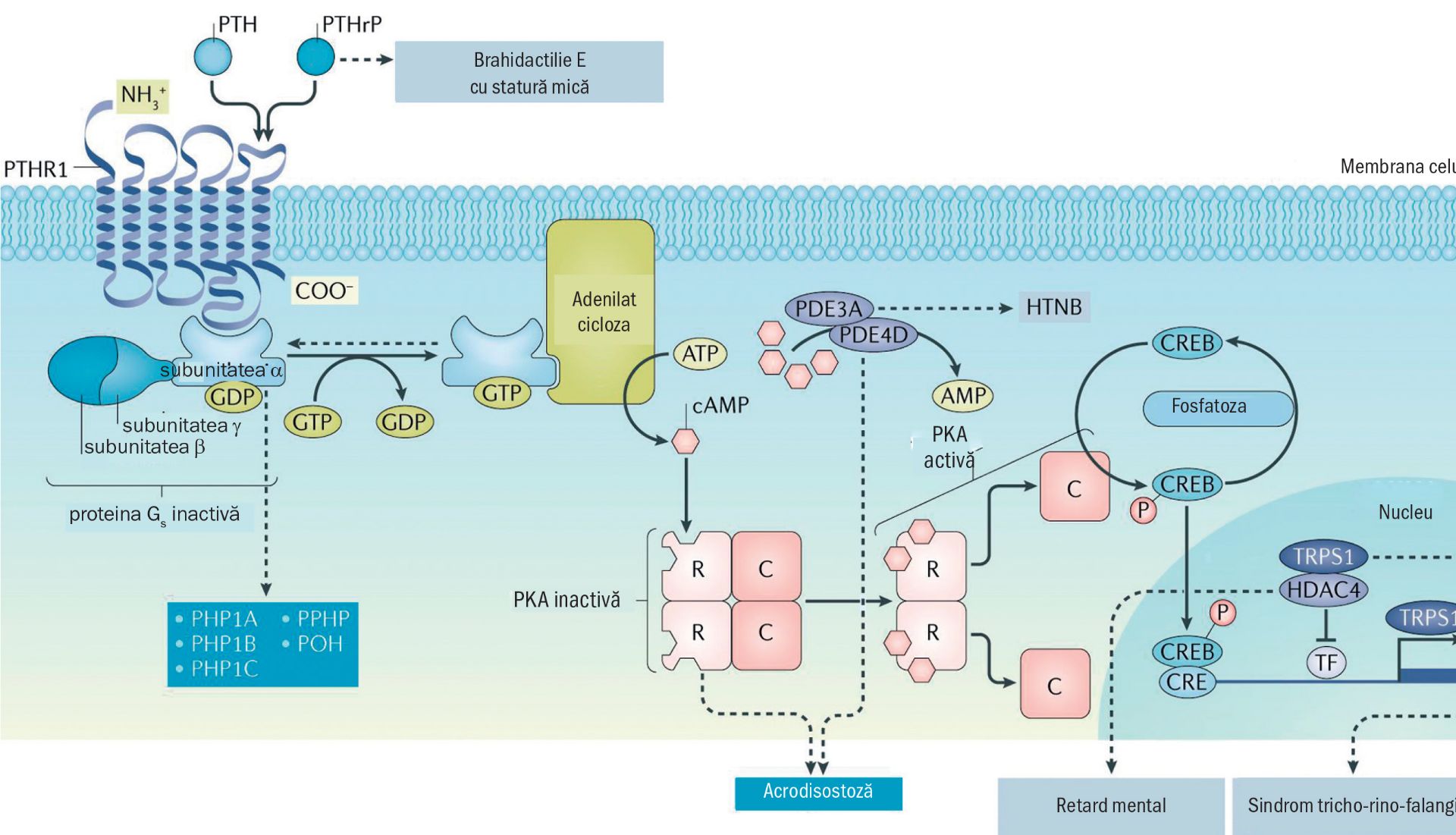
O boală rară, ce apare ca urmare a rezistenţei crescute a ţesuturilor-ţintă la acţiunea parathormonului, generează osteodistrofia ereditară Albright.
Pseudohipoparatiroidismul (PHP) și pseudo-pseudohipoparatiroidismul (PPHP) au fost pentru prima oară descrise de Fuller Albright și de colegii acestuia, în 1942 și, respectiv, în 1952. Pentru PHP au fost descrise trei tipuri de boală: PHP tip 1A, tip 1B sau 1C. Acestea reprezintă afecţiuni care au în comun elemente biochimice ale hipoparatiroidismului, respectiv hipocalcemia și hiperfosfatemia, modificările fiind rezultatul rezistenţei ţesuturilor-ţintă la acţiunile biologice ale parathormonului (PTH). Rezistenţa la PTH este definită ca asocierea dintre hipocalcemie, hiperfosfatemie, nivel seric crescut al PTH în absenţa hipovitaminozei D, în contextul unui nivel seric normal al magneziului și al unei funcţii renale normale. În cazul PHP, rezistenţa la PTH ar trebui suspectată când nivelul hormonului este peste sau la limita superioară a normalului. În anumite cazuri poate fi observată rezistenţa și la alţi hormoni, precum TSH, gonadotropine, calcitonină și GHRH – aceștia având receptori cuplaţi via Gs alfa.
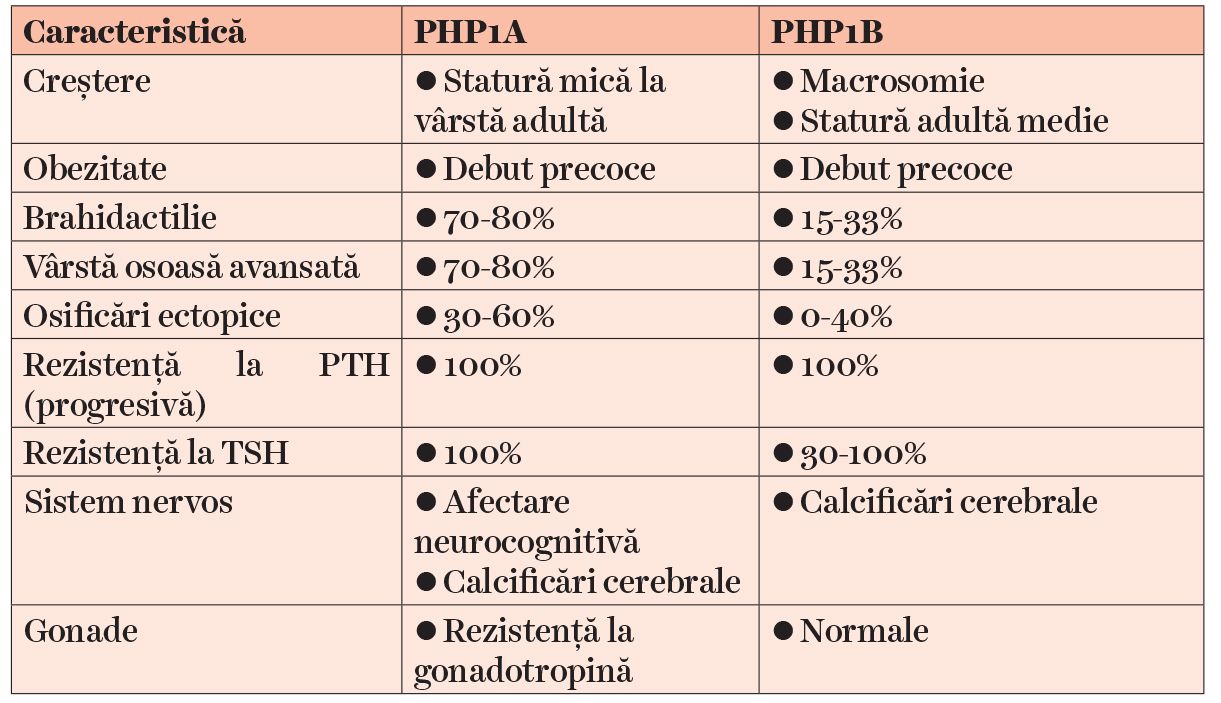
Pacienţii cu PHP tip 1A și 1C au drept caracteristică expresia variabilă a unor modificări fizice încadrate în sindromul de osteodistrofie ereditară Albright (AHO), ce include și închiderea prematură a cartilajelor de creștere, oase scurte, statură mică, osificări ectopice și alte anomalii. PHP1A este determinat de variantele inactivate ale alelelor materne ale genei GNAS la nivelul exonilor 1-13. Dintre cazurile de PHP tip 1B, 15-20% sunt familiale, cu transmitere autosomal dominantă, dar în cazurile sporadice nu a fost identificat niciun mecanism genetic.
Mecanismul molecular implicat în apariţia bolii este legat de calea de semnalizare PTH-PTHrP via proteina Gs. Subunitatea Gs alfa determină activarea adenilat ciclazei, rezultând sinteza de AMPc, acesta legându-se apoi de subunitatea 1A a protein kinazei A. După legarea AMPc, subunităţile catalitice de tip C se desprind de subunităţile de tip R și fosforilează numeroase proteine-ţintă, inclusiv elementele responsive la AMPc (CREB – AMPc – responsive binding elements) (fig. 1).
TRPS1 = zinc finger TF; TF = transcription factor; HTNB = hipertensiune și brahidactilie E autozomal dominantă
Pseudopseudohipoparatiroidismul este definit prin prezenţa AHO și activitate scăzută a Gs alfa, dar fără rezistenţă la PTH. Pot fi prezente osificări subcutanate (osteoma cutis, spre exemplu), greutate scăzută la naștere și restricţie de creștere.
Alte elemente patologice legate de PHP și PPHP sunt: restricţia de creștere intrauterină, obezitatea infantilă cu debut precoce (apărută în primele luni de viaţă), hipogonadismul, deficitul de hormon de creștere, tulburarea de dezvoltare neurocognitivă (întârziere în dezvoltare și pierderea funcţiei intelectuale).
Prevalenţa exactă a PHP este necunoscută, studii publicate în intervalul 2000-2016 estimează o prevalenţă de 0,34 la 100.000 în Japonia și de 1,1 la 100.000 în Danemarca. Există însă limitări ale acestor studii, pentru că nu s-a făcut în cadrul lor o analiză moleculară care să confirme diagnosticul de PHP. În orice caz, este o patologie extrem de rară, mai puţin de 60 de cazuri fiind raportate la nivel mondial până în decembrie 2016. În 80-90% dintre cazuri, etiologia este genetică, prin mutaţii transmise autosomal dominant și/sau alterări genetice sporadice ale GNAS, PRKAR1A, PDE4D sau PDE3A.
PHP tip 1A a fost definit iniţial ca fiind reprezentat de rezistenţa la mai mulţi hormoni, inclusiv la PTH și TSH, de prezenţa elementelor AHO și de o activitate scăzută a Gs alfa.
Rezistenţa la TSH este de multe ori prezentă încă de la naștere și poate fi confundată cu hipotiroidismul congenital, în timp ce rezistenţa la PTH apare în timpul copilăriei.
PHP tip 1B este definit ca rezistenţa izolată la PTH, absenţa AHO și un nivel normal al Gs alfa. Pot exista însă și elemente comune cu tipul 1A. Pot fi prezente anumite elemente ale AHO, și anume, cel mai frecvent, de brahidactilie, însă osificările subcutanate sunt foarte rare.
Elementele clinice și paraclinice pot varia în funcţie de vârsta pacientului și, în unele cazuri, chiar de istoricul familial.
Criteriile clinice și biochimice majore pentru diagnosticul PHP sunt:
■ rezistenţa la PTH
■ și/sau osificările subcutanate
■ și/sau debutul precoce (înainte de vârsta de 2 ani) al obezităţii infantile asociate cu rezistenţa la TSH sau cu unul dintre criteriile anterior menţionate
■ și/sau AHO singură
■ cu sau fără istoric familial.
Diagnosticul de AHO se bazează pe prezenţa următoarelor caracteristici clinice: brahidactilie de tip E (criteriu major), statură mică la vârsta adultă (criteriu major), faţă rotundă, osificări ectopice (criterii adiţionale). Obezitatea, SGA (small for gestational age), modificările dentare și afectarea cognitivă sunt prezente doar într-un subgrup de pacienţi. Oasele scurte nu sunt prezente de la naștere, ele rezultă din închiderea prematură a epifizelor, scurtând astfel perioada de creștere. Acești pacienţi înregistrează o întârziere în dezvoltare și, posibil, obezitate cu debut precoce.
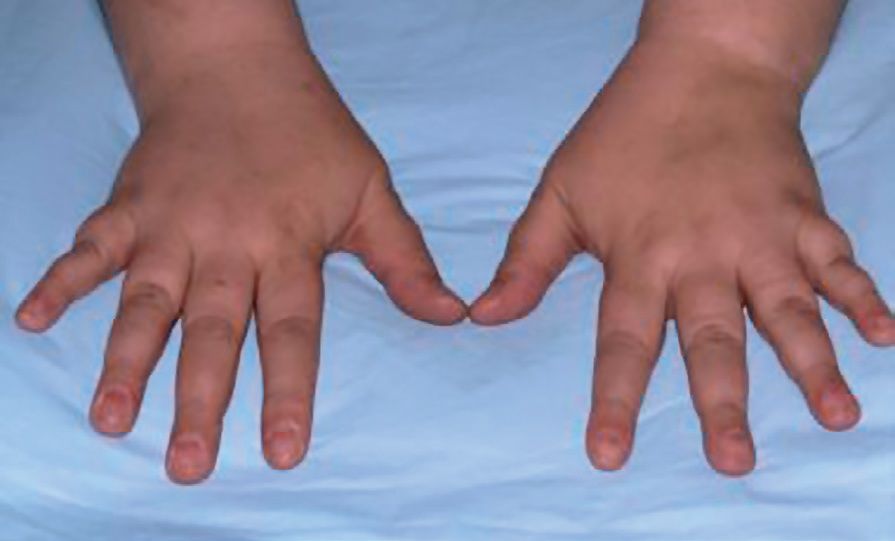
Cea mai importantă manifestare clinică este hipocalcemia indusă de rezistenţa la PTH (45-80%). Iniţial, nivelul PTH va fi crescut și va fi prezentă hiperfosfatemia. Ulterior, după interval de aproximativ 4,5 ani, debutează hipocalcemia. Din acest moment, nivelul urinar al calciului este scăzut, iar calcitriolul poate fi normal sau scăzut. Brahidactilia de tip E este definită ca scurtarea variabilă a metacarpienelor, cu o lungime normală a falangelor, de cele mai multe ori, și câteodată însoţită de metatarsiene scurtate. Cel mai frecvent a fost observată afectarea metacarpienelor IV, V, III și a falangelor distale I, IV de la nivelul mâinii, însă și metatarsienele pot fi scurtate (fig. 2).
Pacienţii cu PHP1A prezintă rezistenţă la TSH și niveluri crescute ale TSH-ului, iar nivelurile hormonilor tiroidieni sunt normale sau ușor reduse.
Până în prezent nu au fost efectuate studii clinice prospective la pacienţii cu PHP sau cu afecţiuni înrudite. Ca urmare a rarităţii acestei boli, întocmirea cohortelor și urmărirea lor reprezintă un proces dificil.
Tratamentul pe termen lung al hipocalcemiei asociate rezistenţei la PTH este similar, dar mult mai agresiv celui aplicat în cazul hipocalcemiei din hipoparatiroidismul primar. Se pot utiliza metaboliţii activi ai vitaminei D, calcitriolul sau analogii acestora, alfacalcidolul și suplimentele orale de calciu. Conduita presupune reducerea nivelului PTH și stabilirea unei valori către limita superioară, pentru a evita supresia PTH – aceasta fiind asociată cu hipercalciurie și cu apariţia calcificărilor renale.
Hipocalcemia și hiperfosfatemia cronică pot determina apariţia calcificărilor intracraniene – ce poartă denumirea de sindrom Fahr (fig. 3).
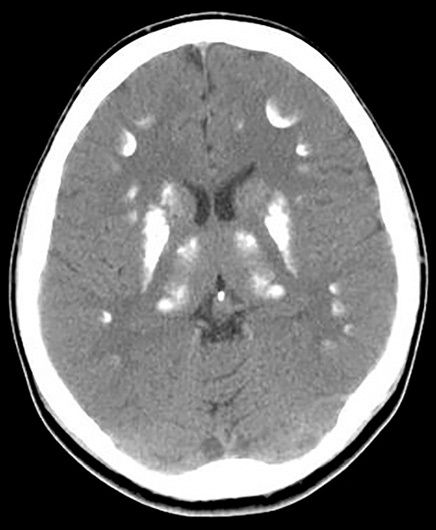
(sursă: https://radiopaedia.org/articles/pseudohypoparathyroidism?lang=us)
De regulă, calcificările sunt localizate la nivelul ganglionilor bazali, dar se pot extinde către talamus și cortexul cerebral. Calcificările ectopice pot afecta și ochii, determinând cataractă, opacifierea corneei, degenerescenţă maculară, nistagmus, anizocorie, microftalmie etc.
La pacienţii cu PHP1A este necesară eliminarea diagnosticului de hipotiroidism. Se recomandă evaluare tiroidiană o dată la șase luni, iar stabilirea dozelor și ţintele terapeutice se stabilesc la fel ca în cazul oricărui alt pacient cu hipotiroidism sau cu hipotiroidism subclinic.
Aproximativ 80% dintre pacienţii cu PHP tip 1A și 50-70% dintre cei cu PPHP au statură mică. Pacienţii cu PHP1A dezvoltă rezistenţă la GHRH și apoi rezistenţă la GH.
Se recomandă monitorizarea dezvoltării osoase și efectuarea de radiografii tuturor copiilor, precum și screeningul pentru deficitul de GH. Pacienţii cu deficit de GH ar trebui trataţi cu rhGH.
1. Mantovani G., Bastepe M. et al. Diagnosis and management of pseudohypoparathyroidism and related disorders: first international Consensus Statement. Nature Reviews Endocrinology volume 14, 476-500, 2018
2. Levine MA. An update on the clinical and molecular characteristics of pseudohypoparathyroidism. Curr Opin Endocrinol Diabetes Obes. 2012 Dec. 19 (6): 443-51
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe