Pacienţii cu cancer dezvoltă adesea
tromboembolism venos, acesta fiind a doua cauză de mortalitate la bolnavii
oncologici. Tromboza venoasă profundă şi embolia pulmonară pot, de asemenea, să
întârzie sau să interfereze cu tratamentul procesului malign, să prelungească
perioada de spitalizare şi să ridice costurile îngrijirii medicale. Incidenţa
evenimentelor trombotice venoase şi arteriale la bolnavii de cancer este în creştere,
pe de o parte datorită îmbătrânirii populaţiei şi, pe de altă parte, prin
utilizarea tratamentelor oncologice mai eficiente, adesea mai trombogenice.
Există puţine studii care să fi evaluat eficienţa şi siguranţa
anticoagulantelor în tromboza paraneoplazică. Majoritatea ghidurilor internaţionale
susţin utilizarea heparinelor cu greutate moleculară mică în tratamentul iniţial
şi pe termen lung al trombozei paraneoplazice. Este posibil ca agenţii
anticoagulanţi orali mai noi să fie mai eficienţi, însă lipsesc studiile clinice
care să fi evaluat eficienţa acestora la bolnavii oncologici.
Obiectivele majore ale tratamentului
tromboembolismului venos sunt de a ameliora simptomele şi de a scădea incidenţa
complicaţiilor pe termen lung, ca tromboza recurentă, embolia pulmonară fatală,
hipertensiunea pulmonară şi sindromul posttrombotic. La pacienţii cu o speranţă
de viaţă redusă, se pune adesea problema dacă anticoagulantele oferă beneficii
nete, luând în calcul costul heparinelor cu greutate moleculară mică,
necesitatea monitorizării parametrilor coagulării în cazul warfarinei şi riscul
potenţial de sângerare.
Tratamentul standard al unui episod acut de
tromboembolism venos în rândul populaţiei generale constă în terapia iniţială
cu heparină, urmată pe termen lung de tratament cu warfarină sau alt antagonist
de vitamina K. Această schemă terapeutică nu este valabilă în cazul bolnavilor
de cancer, la care warfarina este de obicei prost tolerată şi riscul trombozei
recurente rămâne mare, în pofida anticoagulării. Se cunoaşte acum că evoluţia
naturală a tromboembolismului venos la pacienţii cu cancer este mai agresivă şi
adesea imprevizibilă, în comparaţie cu pacienţii fără cancer, iar tratamentul
cu heparină urmată de warfarină are o rată mare de eşec. Alte complicaţii, ca hemoragia,
sunt de asemenea mai frecvente la bolnavii de cancer. Studiile prospective au
raportat că până la 21% din pacienţii cu cancer dezvoltă tromboembolism venos
recurent şi până la 13% dezvoltă sângerări majore în timpul tratamentului cu
warfarină.
Anticoagulantele
disponibile pentru tratamentul iniţial al tromboembolismului acut sunt heparina
nefracţionată, heparinele cu greutate moleculară mică, fondaparinux,
argatroban. Heparinele nefracţionate şi cele cu greutate moleculară mică inhibă
indirect atât trombina, cât şi factorul X activat, iar fondaparinux este un
inhibitor selectiv al factorului X activat, fără activitate antitrombinică.
Argatroban este un inhibitor trombinic direct, rezervat pacienţilor cu
trombocitopenie indusă de heparină. Majoritatea anticoagulantelor orale noi
sunt inhibitoare directe ale trombinei (de exemplu dabigatran) sau ale
factorului X activat (rivaroxaban, apixaban). Debutul rapid al acţiunii şi
farmacocinetica stabilă le fac utile ca alternative ale anticoagulantelor tradiţionale,
cu administrare de una-două ori pe zi, în doze fixe.
Dintre anticoagulantele parenterale,
heparinele cu greutate moleculară mică sunt cele mai folosite în tratamentul
iniţial, datorită avantajelor oferite: riscul scăzut de trombocitopenie indusă
de heparină, dozare simplă, lipsa necesităţii monitorizării parametrilor coagulării,
costuri mai mici. Datele din literatură sugerează că tratamentul cu heparine cu
greutate moleculară mică oferă eficacitate, siguranţă şi supravieţuire mai bune
decât heparina nefracţionată. Aceasta din urmă rămâne totuşi tratamentul de
elecţie în cazul pacienţilor instabili hemodinamic, cu insuficienţă renală
severă sau cu risc foarte mare de sângerare, la care este necesară
reversibilitatea rapidă a efectului anticoagulant.
Fondaparinux are eficienţă şi siguranţă comparabile cu heparina, incidenţa
trombocitopeniei fiind redusă; este contraindicat la bolnavii cu insuficienţă
renală semnificativă. Spre deosebire de heparină, efectul fondaparinuxului nu
poate fi blocat de sulfatul de protamină, având un timp de înjumătăţire lung,
de aproximativ 18 ore. Niciunul dintre anticoagulante nu a fost studiat formal în
oncologie pentru tratamentul iniţial al tromboembolismului venos. Deoarece
pacienţii oncologici reprezintă numai 10–15% din pacienţii studiaţi în
trialurile clinice, nu se cunosc foarte bine eficacitatea şi siguranţa
anticoagulantelor la bolnavii cu cancer. Bazat pe datele limitate publicate până
acum, se pare că heparinele cu greutate moleculară mică administrate subcutanat
şi infuziile intravenoase cu heparină nefracţionată ar avea o eficienţă similară
în tratamentul iniţial al tromboembolismului venos la pacienţii cu cancer. Totuşi,
fondaparinux se pare că este mai puţin eficient decât heparinele cu greutate
mică la bolnavii cu cancer şi tromboză venoasă profundă, însă este mai eficient
decât heparina nefracţionată la bolnavii cu cancer şi embolie pulmonară.
Anticoagulantele orale noi sunt atractive pentru medici şi pacienţi,
deoarece se administrează în doze fixe şi nu necesită monitorizare de
laborator. Principala lor limitare este impusă de lipsa testelor disponibile
pentru măsurarea efectului anticoagulant atunci când este nevoie, adică în
situaţia unei hemoragii. Acest lucru înseamnă, de asemenea, că nici complianţa
nu poate fi uşor evaluată în cazul eşecului tratamentului. În sfârşit, lipsa
antidotului specific pentru aceşti agenţi continuă să ridice probleme. Până în
prezent, s-au raportat date similare referitoare la eficienţă şi sângerări
pentru rivaroxaban şi heparină (urmată de warfarină), însă în studii au fost
incluşi puţini pacienţi cu cancer. Singurul agent anticoagulant nou studiat la
pacienţii cu cancer a fost apixaban; administrat timp de 12 săptămâni la 125 de
pacienţi cu cancer avansat sau metastatic, apixabanul a fost bine tolerat, fără
hemoragii. Oricum, datele existente sunt insuficiente pentru a aprecia eficienţa
şi siguranţa anticoagulantelor orale noi în tratamentul trombozei
paraneoplazice. Deoarece bolnavii cu cancer prezintă tromboze mai agresive,
sunt mai predispuşi la interacţiuni medicamentoase şi disfuncţii de organ,
astfel că sunt necesare trialuri clinice care să evalueze aceste anticoagulante
noi la bolnavii oncologici.
Warfarina este cel mai folosit antagonist de vitamina K în lume. În
cazul unei tromboze venoase profunde acute sau embolii pulmonare, se începe
tratamentul cu warfarină şi se continuă timp de cel puţin trei luni. Date fiind
diferenţele dintre pacienţi în ce priveşte răspunsul anticoagulant, este
necesară ajustarea continuă a dozei, în funcţie de valoarea INR. Pentru
tromboembolismul venos, valoarea ţintă a INR variază în intervalul 2,0–3,0. În
cazul tratamentului cu antagonişti de vitamina K ulterior dozelor terapeutice
de heparină nefracţionată, heparine cu greutate moleculară mică sau
fondaparinux, riscul de tromboembolism venos recurent este de aproximativ 3–4%
la pacienţii fără cancer. La bolnavii cu cancer însă, tratamentul cu warfarină
ridică mai multe probleme: răspunsul anticoagulant imprevizibil poate rezulta în
urma interacţiunilor medicamentoase, disfuncţiei hepatice, tulburărilor
gastrointestinale, modificării statusului vitaminei K. Toate acestea sunt
frecvente la bolnavii de cancer. Un alt aspect care trebuie luat în consideraţie
este că antagoniştii de vitamina K au un debut lent al acţiunii anticoagulante şi
un clearance prelungit, tratamentul
fiind dificil de condus la această categorie de bolnavi care necesită proceduri
invazive sau dezvoltă episoade frecvente de trombocitopenie indusă de chimioterapie.
Evoluţia pacienţilor oncologici implică tromboembolism venos recurent în
pofida menţinerii valorilor INR în intervalul terapeutic. Studiile au raportat
un risc anual de tromboembolism recurent de 21–27% la pacienţii cu cancer aflaţi
în tratament cu warfarină, adică de două-trei ori mai mare decât al pacienţilor
fără cancer. De asemenea, bolnavii neoplazici aflaţi în tratament cu warfarină
au un risc anual de hemoragie majoră de 12–13%, faţă de 3–4% în cazul pacienţilor
fără cancer. Acest risc de sângerare nu se corelează cu nivelul INR. Nu este de
neglijat nici impactul psihosocial al tratamentului cu warfarină: necesitatea
controlului INR prin puncţie venoasă este problematică, deoarece, la aceşti
bolnavi, abordul venos este în general deficitar, după multiple cicluri de
chimioterapie, iar deplasarea la spital sau laborator poate fi dificilă din
cauza fatigabilităţii induse de boală, a durerii cronice, a mobilităţii reduse
etc. Schimbările frecvente ale dozelor pot fi frustrante şi chiar periculoase în
cazul lor, în special la vârstnici, mai ales dacă se află sub tratament cu
opioide pentru controlul durerii.
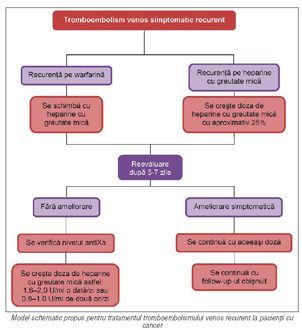
Tratamentul trombozei recurente. Studiile sugerează că prezenţa
metastazelor, vârsta tânără şi un interval scurt între tromboembolismul venos şi
diagnosticul de cancer (sub trei luni) sunt predictori de tromboză recurentă, în
pofida anticoagulării. Deşi lipsesc trialurile controlate randomizate care să
ghideze managementul optim al trombozei recurente paraneoplazice, datele
observaţionale şi experienţa clinică susţin utilizarea heparinelor cu greutate
moleculară mică. În cazul pacienţilor care au dezvoltat o recurenţă sub
tratament cu warfarină, se recomandă trecerea acestora pe tratament cu heparine
cu greutate mică, mai eficiente decât warfarina. Nu se recomandă creşterea
dozei de warfarină, dat fiind riscul crescut de sângerare, fără un beneficiu
evident în reducerea recurenţelor trombozei. În cazul pacienţilor care au
dezvoltat o recurenţă sub tratament cu heparine cu greutate moleculară mică,
creşterea dozelor este adesea eficientă.
Un alt aspect care încă nu a fost suficient studiat este legat de durata
tratamentului anticoagulant după un prim episod de tromboembolism venos la
bolnavii de cancer. Totuşi, majoritatea acestor bolnavi primeşte tratament
anticoagulant mai mult de şase luni. După această perioadă, în mod uzual se
recomandă tratament pe termen nedefinit la bolnavii cu metastaze, din cauza
riscului cunoscut de recurenţă a trombozei. Bineînţeles că pacienţii trebuie
reevaluaţi frecvent pentru determinarea raportului risc/beneficiu al terapiei
anticoagulante. Decizia prelungirii sau nu a tratamentului trebuie să ia în
considerare calitatea vieţii bolnavului şi speranţa de viaţă a acestuia.