Îngrijirea
paliativă este o disciplină relativ recentă, cu o istorie de doar câteva
decenii. Într-o epocă a schimbărilor demografice şi epidemiologice, în care
speranţa de viaţă este în creştere, iar tiparul evoluţiei bolilor e modificat an
de an de metode de tratament inovatoare, suntem încurajaţi să ne gândim tot mai
puţin la condiţia noastră umană de muritori; subiectele privind sfârşitul vieţii
rămân tabu, iar imposibilitatea vindecării bolilor e considerată un eşec
terapeutic. În acest context global, îngrijirea paliativă reuşeşte să readucă
în atenţie nevoile complexe ale pacientului incurabil, fiind recunoscută şi
dezvoltată constant, devenind astfel o parte integrantă a serviciilor de sănătate
în tot mai multe ţări.
Îngrijirea
paliativă înseamnă îngrijire totală, holistică (medicală, socială, psiho-emoţională
şi spirituală) a bolnavului şi, alături de acesta, a familiei. Este, de fapt,
un joc cu cărţile pe faţă, atunci când boala incurabilă te constrânge să te obişnuieşti
cu ideea că revenirea la starea de sănătate deplină nu mai poate fi un obiectiv
realist, dar că există încă multe alte obiective pentru care poţi lupta împreună
profesioniştii, pacientul şi familia.
|
Îngrijirea paliativă este abordarea care
îmbunătăţeşte calitatea vieţii pacienţilor şi familiilor acestora, atunci când
se confruntă cu o boală ameninţătoare de viaţă, prin prevenirea şi înlăturarea
suferinţei, prin identificarea precoce, evaluarea corectă şi tratamentul
durerii şi al altor probleme fizice, psiho-emoţionale, sociale şi spirituale
(OMS, 2002). |
În
anii ’90 ai secolului trecut, Organizaţia Mondială a Sănătăţii (OMS) considera
îngrijirile paliative ca fiind dedicate aproape exclusiv pacienţilor oncologici
a căror boală nu mai răspundea la tratamentele curative. În prezent însă, este
general acceptat faptul că principiile îngrijirii paliative sunt aplicabile cu
succes în paralel cu tratamentele curative, încă din primele stadii ale bolilor
cronice progresive sau ameninţătoare de viaţă (oncologice sau non-oncologice).
Abordarea paliativă, în paralel cu terapiile active cu scop curativ, are un
impact pozitiv asupra complianţei la tratamente, dar şi calităţii vieţii pacientului
şi persoanelor apropiate acestuia, pe tot parcursul evoluţiei bolii.
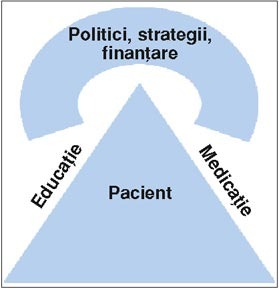
Principii
generale ale îngrijirii paliative
Îngrijirea
paliativă îmbunătăţeşte calitate vieţii prin înlăturarea sau diminuarea
simptomelor specifice bolii cronice progresive în stadiu avansat; îngrijirea
este centrată pe pacient şi nu pe boală, recunoscându-se faptul că percepţia
suferinţei este subiectivă şi descriptibilă doar de pacient. Durerea fizică şi
cea psiho-emoţională sunt trăite şi suportate în mod diferit de fiecare persoană,
în funcţie de sensibili tatea individuală, de valorile şi speranţele proprii,
de realitatea socială în care trăieşte. Astfel, răspunsul la suferinţă îşi găseşte
individualizat rezolvarea, atât în titrarea şi administrarea corectă a medicaţiei
pentru controlul durerii şi simptomelor, cât şi în abordarea personalizată a
problemelor de natură psiho-emoţională (anxietate, depresie etc), socială
(izolarea de familie şi de prieteni, pierderea independenţei, a locului de muncă
etc.), spirituală şi existenţială. Îngrijirea tratează pacientul şi familia ca
pe o unitate de îngrijire, oferind deopotrivă suport psiho-emoţional familiei
sau persoanelor apropiate pacientului şi implicate în îngrijirea acestuia;
suportul familiei continuă după decesul pacientului.
tatea individuală, de valorile şi speranţele proprii,
de realitatea socială în care trăieşte. Astfel, răspunsul la suferinţă îşi găseşte
individualizat rezolvarea, atât în titrarea şi administrarea corectă a medicaţiei
pentru controlul durerii şi simptomelor, cât şi în abordarea personalizată a
problemelor de natură psiho-emoţională (anxietate, depresie etc), socială
(izolarea de familie şi de prieteni, pierderea independenţei, a locului de muncă
etc.), spirituală şi existenţială. Îngrijirea tratează pacientul şi familia ca
pe o unitate de îngrijire, oferind deopotrivă suport psiho-emoţional familiei
sau persoanelor apropiate pacientului şi implicate în îngrijirea acestuia;
suportul familiei continuă după decesul pacientului.
Toate
aceste aspecte complexe ale suferinţei pot fi rezolvate prin intervenţia
coordonată a unei echipe interdisciplinare, în care fiecare specialitate îşi
aduce aportul distinct şi recunoscut. O echipă de bază într-un serviciu de
îngrijiri paliative cuprinde cel puţin medicul, asistentul medical, asistentul
social şi preotul; în echipa extinsă, acestora li se adaugă psihologul, terapeuţii,
farmacistul, îngrijitorii şi voluntarii.
Îngrijirea
paliativă în România
În ţara
noastră, îngrijirile paliative au o istorie relativ recentă. Cunoscute şi ca
îngrijiri de tip „hospice“, ele au fost introduse la începutul anilor ’90, din
nevoia acută de asistenţă specializată a persoanelor suferind de SIDA şi cancer
în stadii avansate sau terminale – pacienţi pentru care sistemul public de sănătate
nu oferea alternative consistente de îngrijire, după epuizarea tratamentelor
curative. Conceptul modern de îngrijire paliativă, aşa cum a fost creat şi dezvoltat
în Marea Britanie începând cu 1967 de Cicely Saunders, a fost implementat în
România timp de mai bine de un deceniu prin intermediul organizaţiilor
neguvernamentale. Acestea s-au dovedit mai flexibile şi mai dispuse la
schimbare decât sistemul public de sănătate; au avut acces la instruire şi
consultanţă de specialitate, la modelele de bună practică (pe care le-au
adaptat la condiţiile socioeconomice specifice României) şi au reuşit să atragă
surse externe de finanţare.
Majoritatea
serviciilor înfiinţate până în anul 2000 s-au orientat către asistenţa copiilor
suferind de HIV/SIDA, a adulţilor cu afecţiuni oncologice şi a copiilor cu
speranţă de viaţă limitată (cu distrofii neuromusculare progresive şi alte boli
rare, malformaţii congenitale, insuficienţe cronice de organ) – în general,
pacienţi pentru care se impunea o alternativă de îngrijire dincolo de verdictul
„nu mai e nimic de făcut“, încă des folosit. Au fost iniţiate atât servicii de
îngrijiri paliative la domiciliu, cât şi unităţi spitaliceşti de tip „hospice“,
centre de zi, cabinete de consultaţii în ambulatoriu pentru îngrijiri
paliative, echipe mobile de consultaţii în spitale.
Odată
cu introducerea unor reglementări legislative favorabile şi a unor mecanisme
de finanţare (componenta medicală prin asigurările de sănătate şi cea socială
prin autorităţile locale), s-au deschis oportunităţi de dezvoltare a
serviciilor de paliaţie. Din anul 2008, au fost înfiinţate secţii şi
compartimente de îngrijiri paliative şi în spitale publice sau private.
|
Educaţie
şi dezvoltare în îngrijiri palliative
•
Asistenţii medicali din serviciile de paliaţie din România pot aplica până la
20 mai pentru a beneficia gratuit de programul
de training în leadership (în limba engleză), ce va include un curs rezidenţial
intensiv, de cinci zile, la Braşov, în septembrie 2014. Înscrieri online: www.studiipaliative.ro/projects/
•A 15-a ediţie a Conferinţei naţionale de
îngrijiri paliative va avea loc la Timişoara în perioada 23–25 octombrie
2014. Detalii şi înscrieri pe www.anip.ro
• Cursurile
online de îngrijiri paliative sunt recomandate medicilor care doresc să
aprofundeze subiecte precum: managementul durerii, comunicarea unui diagnostic
de boală gravă, starea terminală în îngrijiri paliative. În prezent, sunt
disponibile zece cursuri online, din care patru sunt creditate EMC de Colegiul
Medicilor din România. Toţi absolvenţii cursurilor primesc diplome eliberate de
Hospice „Casa Speranţei“. Detalii pe www.studiipaliative.ro |
Din
păcate însă, în lipsa unei strategii naţionale de paliaţie, asumate şi
integrate în sistemul de sănătate, dispersia serviciilor în ţară rămâne
neuniformă, iar capacitatea de acoperire este foarte limitată. Prin integrarea
îngrijirilor paliative, se poate optimiza accesul pacienţilor la asistenţă
adecvată atât în comunitate (prin medicina de familie şi asistenţa comunitară),
cât şi prin servicii specializate. Premisele integrării au fost create de
Ministerul Sănătăţii încă din anul 2008, în cadrul unui parteneriat cu Federaţia
Asociaţiilor Bolnavilor de Cancer şi Hospice „Casa Speranţei“. În prezent,
România dispune de programe de educaţie pentru pregătirea resurselor umane
necesare serviciilor: atestatul de studii complementare în îngrijiri paliative
este forma de pregătire postuniversitară pentru medici, iar programul masteral
multidisciplinar oferă posibilitatea de pregătire a altor profesionişti din
echipa interdisciplinară; şcolile postliceale au introdus module de paliaţie în
pregătirea de bază a asistenţilor medicali. În sistemul public, neguvernamental
şi privat, există modele de servicii de îngrijiri paliative cu potenţial de
replicare în toate mediile: la domiciliu, în regim de internare sau
ambulatoriu, în centre de zi şi prin echipe mobile în spitale publice. Există,
de asemenea, legislaţia adecvată pentru asigurarea medicaţiei cu opioide majore
necesare controlului durerii.
Premisele
integrării paliaţiei există. Iar cuvintele lui Albert Schweitzer sunt mai mult
decât încurajatoare pentru un efort comun: „Cu toţii vom muri într-o zi. Dar,
dacă pot salva pe cineva de la zilele de tortură prin suferinţă, acesta simt că
este marele şi eternul meu privilegiu“.
Rubrica Îngrijiri
paliative este realizată de Hospice
„Casa Speranţei“ (www.hospice.ro),
promotor al îngrijirii paliative în România din 1992, centru de excelenţă în
Europa de Est şi unul dintre modelele recunoscute la nivel global de servicii şi
educaţie în paliaţie.Coordonator: conf. dr. Daniela Moşoiu
(Universitatea „Transilvania“ din Braşov, director educaţie şi dezvoltare
Hospice „Casa Speranţei“)
 tatea individuală, de valorile şi speranţele proprii,
de realitatea socială în care trăieşte. Astfel, răspunsul la suferinţă îşi găseşte
individualizat rezolvarea, atât în titrarea şi administrarea corectă a medicaţiei
pentru controlul durerii şi simptomelor, cât şi în abordarea personalizată a
problemelor de natură psiho-emoţională (anxietate, depresie etc), socială
(izolarea de familie şi de prieteni, pierderea independenţei, a locului de muncă
etc.), spirituală şi existenţială. Îngrijirea tratează pacientul şi familia ca
pe o unitate de îngrijire, oferind deopotrivă suport psiho-emoţional familiei
sau persoanelor apropiate pacientului şi implicate în îngrijirea acestuia;
suportul familiei continuă după decesul pacientului.
tatea individuală, de valorile şi speranţele proprii,
de realitatea socială în care trăieşte. Astfel, răspunsul la suferinţă îşi găseşte
individualizat rezolvarea, atât în titrarea şi administrarea corectă a medicaţiei
pentru controlul durerii şi simptomelor, cât şi în abordarea personalizată a
problemelor de natură psiho-emoţională (anxietate, depresie etc), socială
(izolarea de familie şi de prieteni, pierderea independenţei, a locului de muncă
etc.), spirituală şi existenţială. Îngrijirea tratează pacientul şi familia ca
pe o unitate de îngrijire, oferind deopotrivă suport psiho-emoţional familiei
sau persoanelor apropiate pacientului şi implicate în îngrijirea acestuia;
suportul familiei continuă după decesul pacientului.