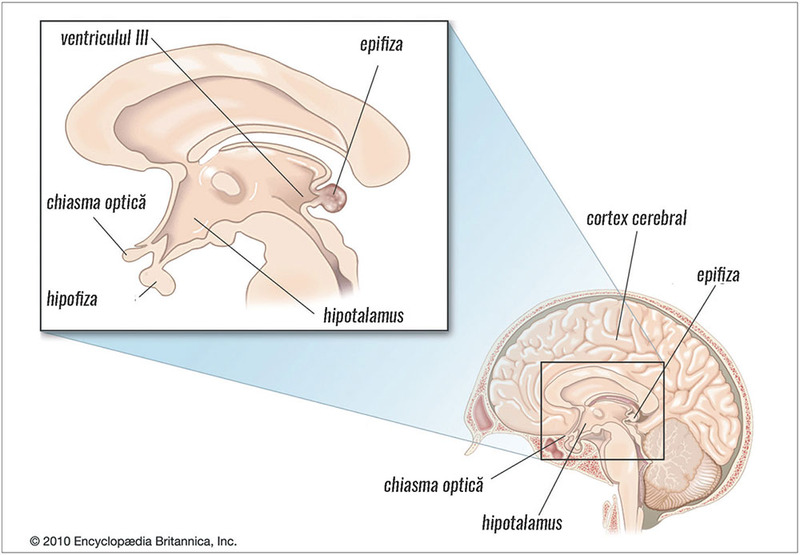
Mult timp considerată un rest
filogenetic, glanda pineală
(epifiza, „al treilea ochi“), este o structură de linie mediană situată în
spatele celui de-al treilea ventricul cerebral, în formă de con de brad, care
cântăreşte aproximativ 0,1 grame. Împreună cu trigonul habenular şi comisura
posterioară formează epitalamusul. Atinge dezvoltarea maximă în copilărie, după
care, odată cu pubertatea, începe să scadă în dimensiuni, ajungând la adult să
conţină de multe ori calcificări – folosite de radiologi pentru a aprecia
deplasarea structurilor cerebrale de linie mediană. Este formată din
pinealocite (celulele secretorii) şi celule gliale.
Prima
descriere a acestei glande îi aparţine lui Galen, care considera că toate
glandele organismului au rol de suport pentru vasele de sânge. René Descartes o
numea „locul principal al sufletului“ şi considera că are un rol major în
imaginaţie, memorie, sensibilitate şi motricitate.
Principalul
hormon secretat de epifiză este melatonina, un derivat de serotonină. La
om, secreţia de melatonină creşte rapid după expunerea la întuneric (atinge
nivelul maxim între orele 2 şi 4 dimineaţa) şi scade după expunerea la lumină,
iar producţia de melatonină este dictată de activitatea nucleului
suprachiasmatic. Astfel, nivelul de melatonină depinde de ritmul circadian. Ea
are un nivel minim până la vârsta de 3 luni, după care începe să crească şi
atinge un nivel maxim în jurul vârstei de 2–3 ani, apoi începe din nou să
scadă, mai ales către bătrâneţe. Are un rol important în reglarea ciclului
somn–veghe. Sunt studii care susţin că nivelul secreţiei materne de melatonină
comunică fătului „momentul“ zilei.
Receptorii
melatoninei (Mel1A şi Mel1B) au concentraţie maximă în retină, nucleul
suprachiasmatic al hipotalamusului şi hipofiza anterioară. Datorită
conexiunilor dintre epifiză şi retină şi capacităţii de a secreta melatonină în
funcţie de nivelul de lumină, glanda pineală a fost numită şi „al treilea
ochi“. Dacă în viaţa intrauterină toate pinealocitele fac direct sinapsa cu
terminaţiile nervoase simpatice din glandă, la adult nu mai există sinapse
directe. Secreţia de melatonină este reglată de norepinefrină (care creşte
nivelul de melatonină seara) şi dopamină (care scade nivelul ei spre dimineaţă),
motiv pentru care celulele pineale sunt bogate în receptori pentru
norepinefrină şi dopamină.
Secreţia
de melatonină este mult scăzută la pacienţii vârstnici cu insomnie cronică.
Când se administrează ca medicament în insomnie, se foloseşte seara şi, dat
fiind timpul scurt de înjumătăţire (20–30 de minute), este eficientă în special
în insomnia de iniţiere. Este metabolizată hepatic. Pentru că are un uşor efect
hipnotic (pentru dozele ce depăşesc 0,5 mg), ce se menţine câteva ore după administrare,
pacienţii trebuie să aibă grijă dacă au activităţi ce necesită concentrare (de
exemplu, şofatul). Melatonina administrată după-amiaza sau seara determină o
avansare a fazei somnului, iar administrată dimineaţa duce la o întârziere a
fazei somnului. Ca reacţii adverse, poate determina somnolenţă, ameţeală,
confuzie, cefalee sau disconfort abdominal.
Melatonina
are efect antioxidant puternic, intervenind în neutralizarea radicalilor
liberi. De asemenea, există studii care au demonstrat că ea modulează
neurotransmisia prin GABA şi glutamat, promovează maturarea oligodendrocitelor şi
intervine în modularea ritmului alfa. Un alt rol important al melatoninei este
blocarea secreţiei de GRH (gonadotropin-releasing hormone) produs de
hipotalamus. Efectul este scăderea producţiei de gonadotropine de către glanda
pituitară (hipofiza). Studii din anii ’90 conduse de Strassman susţin că
epifiza secretă şi dimetiltriptamina (DMT), un hormon psihedelic cu o structură
analogă serotoninei sau epinefrinei, care intervine în efectele vizuale ale
viselor.
Tumorile
de glandă pituitară sunt rare şi apar mai ales la copil şi adultul tânăr. Cele
mai frecvente sunt germinoamele şi teratoamele – tumori maligne, ce pot fi
foarte invazive. Manifestările clinice sunt variate: de la semnele şi
simptomele de hipertensiune intracraniană, până la modificări endocrine
evidente (pubertate precoce sau, dimpotrivă, regresia caracterelor sexuale
secundare). Chisturile pineale sunt destul de frecvente şi, de obicei,
asimptomatice.
Tulburările
de ritm circadian. Majoritatea parametrilor biochimici şi fiziologici au
fluctuaţii circadiene determinate genetic; dintre aceştia, amintim melatonina,
cortizolul, hormonii stimulant folicular (FSH) şi luteinizant (LH), prolactina,
tensiunea arterială, temperatura, concentraţia de hemoglobină, insulina,
adezivitatea plachetară, secreţia gastrică etc. Omul are un ritm circadian de
aproximativ 24 de ore (unii mai puţin, alţii mai mult, dar media este de 24,2
ore). Lumina este factorul extern major pentru pacemaker-ul circadian care
determină ciclul somn–veghe. Lumina naturală, care de obicei este puternică,
poate schimba ritmul circadian. Acesta poate fi influenţat şi de alţi factori:
activităţi sociale sau profesionale, mese, temperatura ambientală, exerciţiu
fizic.
În
prezent, se folosesc doi markeri biologici pentru a estima ritmul circadian:
ora când melatonina începe să crească (în general, cu două-trei ore înainte de
culcare) şi ora când se înregistrează temperatura corporală minimă (în general,
cu două-patru ore înainte de trezire).
Nucleul
suprachiasmatic din hipotalamusul anterior este elementul principal în
generarea ritmului circadian. Prin oscilaţiile sale, promovează starea de veghe
în timpul zilei şi consolidează somnul în timpul nopţii. Are numeroase
conexiuni cu alte structuri cerebrale (printre acestea şi epifiza), care,
astfel influenţată de lumină prin nucleul suprachiasmatic, secretă melatonină.
Ritmul
circadian este reglat de genele CLOCK (circadian locomotor output cycles
kaput), identificate în 1994. Se pare că fenotipurile circadiene diferite
sunt determinate de gene CLOCK diferite. Aceste gene codifică proteine
specifice, care intervin în activitatea ritmică a nucleului suprachiasmatic,
dar şi a altor ţesuturi din organism. Astfel, aceste gene, cu acţiuni centrale şi
periferice, intervin în ciclul somn–veghe, reglarea temperaturii, funcţiile
hormonale, imunitate şi patternuri comportamentale.
Tulburările
de ritm circadian apar în sindromul de avansare a fazei somnului, sindromul de
întârziere a fazei somnului, ritmul neregulat somn–veghe, tulburarea de somn
prin muncă în ture, tulburarea de somn prin diferenţă de fus orar (jet lag)
sau asincronia circadiană. Acestea se manifestă prin insomnie, somnolenţă în
timpul zilei, scăderea randamentului profesional, tulburare de atenţie şi
concentrare, depresie şi anxietate.
Sindromul
de întârziere a fazei somnului, cea mai frecventă tulburare circadiană
(întâlnită în special la adolescent şi adultul tânăr), se manifestă printr-o
întârziere importantă a fazei de adormire (în general după orele 1–2), ce
determină o întârziere egală a timpului de trezire. Sindromul de avansare a
fazei somnului este opusul celui anterior, în care somnul nocturn apare mult
prea devreme (în general între 18 şi 21) şi la fel şi momentul trezirii; apare
cel mai des la vârstnic.
Tulburările
de ritm circadian se tratează prin reguli de igienă a somnului, medicaţie,
fototerapie şi chiar psihoterapie, iar corectarea lor este foarte importantă
având în vedere efectul pe care îl au asupra vieţii sociale, personale şi
profesionale a pacientului şi, bineînţeles, asupra sănătăţii.