Deşi tuberculoza (TB) este de peste o jumătate
de secol o boală curabilă, ea nu a fost până în prezent eliminată din niciuna
dintre regiunile lumii. În cel mai recent raport despre TB publicat de Organizaţia
Mondială a Sănătăţii (OMS) – Global
Tuberculosis Control 2011 – se estimează că, în 2010, au existat în întreaga
lume 8,8 milioane de cazuri incidente de TB (din care 1,1 milioane la persoane
infectate HIV) şi 1,45 de milioane de decese prin TB (din care 350.000 de
cazuri cu infecţie HIV asociată). Printre cele şase regiuni OMS, Europa s-a
situat pe penultimul loc din punctul de vedere al „contribuţiei“ la endemia
mondială de TB, în anul 2010 înregistrându-se în această zonă 420.000 de cazuri
incidente şi 61.000 de decese prin TB. Pe primul loc s-a situat Africa, pe
ultimul America. Conform aceluiaşi raport OMS, în funcţie de rata incidenţei
raportate, România a fost pe locul al şaselea în regiunea Europa, după
Kazahstan, Republica Moldova, Georgia, Kirghizstan şi Tadjikistan.
Moldova, Georgia, Kirghizstan şi Tadjikistan.
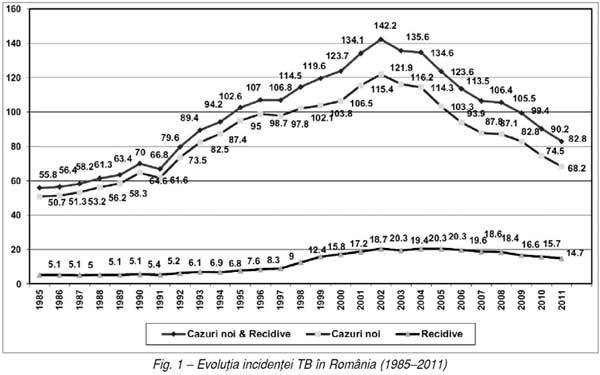
Deşi este una dintre ţările cu cele mai
mari incidenţe TB din regiune, România a înregistrat, după anul 2002, progrese
importante în controlul endemiei de TB. Astfel, din datele existente la
unitatea centrală de coordonare a Programului Naţional de Control al
Tuberculozei din cadrul Institutului de Pneumologie „Marius Nasta“ Bucureşti,
numărul de cazuri noi şi recidive înregistrate în anul 2011 a fost de 17.749,
cu 13.235 de cazuri mai puţin decât cele din anul de vârf 2002 şi cu 1.573 mai
puţin faţă de 2010. Valoarea incidenţei globale corespunzătoare a fost, în
2011, de 82,8%ooo, cu 42% mai mică faţă
de cea din 2002, de 142,2%ooo (fig. 1).
Din analiza datelor existente a reieşit că
riscul de îmbolnăvire a fost de 2,2 ori mai mare la bărbaţi (114,4%ooo) faţă de femei
(52,9%ooo) şi cu 25,3% mai
mare în mediul rural (96,2%ooo)
faţă de cel urban (71,9%ooo). Analiza combinată
pe genuri şi medii de rezidenţă arată că riscul cel mai mare de TB l-au avut bărbaţii
din mediul rural: de 2,8 ori mai mare faţă de cel al femeilor din mediul urban (fig. 2). Grupele de vârstă cele mai
afectate au fost între 40 şi 59 de ani, iar cele mai puţin afectate – între 5 şi
14 ani (fig. 3). De altfel, incidenţa
TB la copiii cu vârste între 0 şi 14 ani a scăzut şi ea treptat în ultimii ani,
de la  valoarea de vârf de 48,2%ooo,
atinsă în 2002 (1.843 de cazuri de îmbolnăvire), la 23,8%ooo anul trecut (770 de
cazuri) (fig.4). Şi la copii se
observă acelaşi risc mai mare de îmbolnăvire – la băieţi faţă de fete şi în
mediul rural faţă de cel urban –, dar diferenţele nu sunt atât de accentuate ca
în analiza incidenţei globale (fig. 5).
Mortalitatea prin TB a înregistrat un uşor croşet de creştere în anii 2001 şi
2002, după care a urmat aceeaşi pantă descrescătoare ca şi incidenţa, până în
2010 – cel mai recent an pentru care sunt comunicate datele (fig. 6).
valoarea de vârf de 48,2%ooo,
atinsă în 2002 (1.843 de cazuri de îmbolnăvire), la 23,8%ooo anul trecut (770 de
cazuri) (fig.4). Şi la copii se
observă acelaşi risc mai mare de îmbolnăvire – la băieţi faţă de fete şi în
mediul rural faţă de cel urban –, dar diferenţele nu sunt atât de accentuate ca
în analiza incidenţei globale (fig. 5).
Mortalitatea prin TB a înregistrat un uşor croşet de creştere în anii 2001 şi
2002, după care a urmat aceeaşi pantă descrescătoare ca şi incidenţa, până în
2010 – cel mai recent an pentru care sunt comunicate datele (fig. 6).
Ca şi în anii precedenţi, distribuţia bolii
nu este uniformă pe suprafaţa ţării. În 2011, judeţele cu valorile cele mai
mari ale incidenţei au fost cele din sud-vestul ţării (Dolj, Mehedinţi, Olt),
iar cu valorile cele mai mici – judeţele din centru (Harghita, Covasna, Sibiu) (fig. 7).
Evoluţia favorabilă a endemiei TB în România
a fost obţinută prin menţinerea constantă, începând cu anul 1995, a ratei de
depistare a cazurilor la peste 70% (74% în 2010, faţă de 73% în regiunea OMS
Europa) şi a ratei de succes terapeutic, la cazurile noi pulmonare confirmate
bacteriologic, la peste 80% din anul 2003 (86% în 2009, faţă de 67% în regiunea
Europa). OMS a estimat că, dacă sunt atinse obiectivele stabilite prin
Strategia DOTS (de obţinere a unei rate de depistare a cazurilor de peste 70% şi
a unei rate de succes terapeutic de peste 85%), incidenţa TB poate scădea cu 2%
pe an. În România, scăderea incidenţei în ultimii nouă ani a fost, în medie, cu
3,8% pe an, faţă de 1,6% în regiunea OMS Europa.
cu 2%
pe an. În România, scăderea incidenţei în ultimii nouă ani a fost, în medie, cu
3,8% pe an, faţă de 1,6% în regiunea OMS Europa.
Cu toate că tendinţa de evoluţie a endemiei
TB este favorabilă, ca şi în întreaga lume, preocupările majore actuale în
controlul TB în România sunt asocierea cu infecţia HIV şi chimiorezistenţa
micobacteriană.
Persoanele infectate cu HIV au un risc de
20 până la 37 de ori mai mare de îmbolnăvire de TB, comparativ cu persoanele
HIV-negative. La nivel mondial, TB reprezintă principala cauză de deces în rândul
persoanelor seropozitive. Totodată, TB afectează negativ evoluţia naturală a
infecţiei HIV, Mycobacterium tuberculosis
şi componentele sale celulare stimulând replicarea HIV în mod direct sau
indirect, prin citokinele eliberate.
În România, numărul cazurilor TB cu infecţie
HIV asociată înregistrate anual a fost în uşoară creştere în ultimii ani: 160 în
2005, 202 în 2008, 214 în 2009, 229 în 2010, 236 în 2011. Această evoluţie se
explică atât prin testarea unui procent tot mai mare de pacienţi cu TB pentru
infecţia HIV, cât şi prin amplificarea numărului de cazuri cu infecţie HIV depistate anual. Diagnosticul, tratamentul şi managementul acestor cazuri se
realizează prin colaborarea celor două reţele de specialitate, de pneumologie şi
de boli infecţioase, conform protocolului comun de colaborare între programele
naţionale de sănătate pentru TB şi pentru HIV/SIDA.
depistate anual. Diagnosticul, tratamentul şi managementul acestor cazuri se
realizează prin colaborarea celor două reţele de specialitate, de pneumologie şi
de boli infecţioase, conform protocolului comun de colaborare între programele
naţionale de sănătate pentru TB şi pentru HIV/SIDA.
Existenţa cazurilor cu chimiorezistenţă şi
mai ales a celor cu rezistenţă multidrog (rezistenţă la izoniazidă şi
rifampicină) – TB-MDR – sau cu rezistenţă extinsă (rezistenţă la izoniazidă,
rifampicină, fluorochinolone şi injectabile de linia a doua) – TB-XDR –
reprezintă, însă, un fenomen mult mai îngrijorător. Cazurile de TB-MDR necesită
tratamente mult mai „agresive“, cu patru până la şapte medicamente în asociere,
administrate zilnic timp de 20–30 de luni, şi care, cu toate acestea, au şanse
mult mai reduse de vindecare. Medicamentele pentru această categorie de bolnavi
(numite „de rezervă“ sau „de linia a doua“) sunt mai puţin eficiente, mai
toxice şi mult mai scumpe. Cazurile de TB-XDR sunt şi mai dificil (uneori chiar
imposibil) de vindecat.
În anul 2010, în condiţiile în care au fost
testate prin antibiogramă numai 39% din cazurile noi de TB şi 52% din cele la
retratament pozitive în cultură, au fost diagnosticate 502 cazuri de TB-MDR şi
27 de TB-XDR. La acestea s-au adăugat cazurile cu astfel de forme de TB aflate în
tratament din anii precedenţi, ceea ce a însumat peste 1.000 de cazuri cu TB
MDR/XDR în tratament.
Unul dintre cei mai fideli indicatori ai
eficienţei controlului TB într-un teritoriu este rata de succes terapeutic. În
România, aceasta a atins nivelul de 86% la cazurile noi şi de 57% la cele cu
retratament, pentru pacienţii înregistraţi în anul 2009 cu forme pulmonare
confirmate bacteriologic.
86% la cazurile noi şi de 57% la cele cu
retratament, pentru pacienţii înregistraţi în anul 2009 cu forme pulmonare
confirmate bacteriologic.
Răspunsul sistemului de sănătate din România
faţă de problema TB este desfăşurarea, din anul 1997, prin ordin al ministrului
sănătăţii, a Programului naţional de control al tuberculozei (PNCT). Realizările
din ultimii ani ale acestui program naţional de sănătate sunt: • acoperirea
100% a populaţiei cu strategia DOTS (recomandată de OMS), din anul 2005 • realizarea
unei rate de detecţie a cazurilor noi pulmonare pozitive la microscopie de
peste 70% (ţinta propusă de OMS), din anul 1995 • obţinerea unei rate de succes
terapeutic a cazurilor noi de TB pulmonară pozitive la microscopie de peste
80%, din anul 2003 • scăderea continuă a incidenţei globale, a incidenţei la
copii şi a mortalităţii, din anul 2002 • realizarea Anchetei naţionale de
chimiorezistenţă a tulpinilor de Mycobacterium
tuberculosis la medicamentele de liniile întâi şi a doua (2009–2010) l• constituirea,
prin ordin al ministrului sănătăţii, a Comisiei naţionale de supervizare a
aplicării PNCT şi efectuarea a două runde de vizite în judeţe, în 2010 şi 2011 •
constituirea, prin ordin al ministrului sănătăţii, a Grupului de lucru
laboratoare (din 2010) şi efectuarea primei runde de vizite în judeţe (în 2011)
• semnarea Protocolului comun între PNCT şi Comisia naţională HIV/SIDA • legiferarea
achiziţiei centralizate a medicamentelor • realizarea situaţiei centralizate
la nivel naţional privind preţurile de achiziţie a materialelor sanitare • elaborarea
şi înaintarea pentru aprobarea Ministerului Sănătăţii a Strategiei naţionale de
control al tuberculozei 2012–2015, a Planului naţional de prevenire şi
management al MDR-TB 2012–2015 şi a Planului naţional de control al
transmiterii infecţiei tuberculoase 2012–2015.
În acelaşi timp însă, PNCT se confruntă şi
cu o serie de provocări care necesită o abordare atentă: • realizarea în
practică a strategiei şi a planurilor elaborate • aprovizionarea neîntreruptă
cu toate medicamentele antituberculoase necesare pentru toţi bolnavii, inclusiv
pentru cei cu TB MDR/XDR • administrarea tratamentului antituberculos
standardizat sub directă observare şi monitorizarea corectă a evoluţiei sub
tratament a tuturor pacienţilor – instruirea şi motivarea medicilor de familie şi
a asistenţilor lor medicali, legătura permanentă specialişti – medici de
familie • asigurarea diagnosticului bacteriologic corect şi complet pentru toţi
pacienţii suspecţi de TB – număr suficient de eşantioane de spută, examen prin culturi şi antibiograme, metode rapide de diagnostic • upgradarea sistemului
informatic de înregistrare/raportare a datelor despre pacienţii TB şi înnoirea
echipamentelor IT necesare • menţinerea funcţionării eficiente a reţelei unităţilor
medicale din cadrul PNCT, în condiţiile trecerii spitalelor în administraţia
consiliilor locale (din iulie 2010) şi a comasării şi reprofilării unor spitale
(din aprilie 2011) • restructurarea şi reorganizarea reţelei de unităţi
medicale din cadrul PNCT, dotarea corespunzătoare, asigurarea condiţiilor
corecte de lucru, efectuarea de investigaţii de calitate, acreditare • asigurarea
reţelei de pneumologie cu personal suficient de toate categoriile şi perfecţionarea
continuă a acestuia, prin metode de motivare • introducerea măsurilor de
control al transmiterii infecţiei în toate unităţile de pneumologie cu paturi
sau ambulatorii • efectuarea în continuare a vizitelor Comisiei de supervizare şi
a Grupului de lucru laboratoare, în toate judeţele • realizarea de parteneriate
cu administraţia centrală şi locală, instituţii guvernamentale sau private,
ONG-uri etc., pentru acordarea de suport bolnavilor cu TB – alimente,
transport, suport psihologic • continuarea activităţilor de informare/educare/comunicare
adresate populaţiei • crearea condiţiilor pentru realizarea de proiecte de
cercetare operaţională (finanţare, personal) • asigurarea finanţării
suficiente pentru realizarea tuturor activităţilor din cadrul PNCT.
culturi şi antibiograme, metode rapide de diagnostic • upgradarea sistemului
informatic de înregistrare/raportare a datelor despre pacienţii TB şi înnoirea
echipamentelor IT necesare • menţinerea funcţionării eficiente a reţelei unităţilor
medicale din cadrul PNCT, în condiţiile trecerii spitalelor în administraţia
consiliilor locale (din iulie 2010) şi a comasării şi reprofilării unor spitale
(din aprilie 2011) • restructurarea şi reorganizarea reţelei de unităţi
medicale din cadrul PNCT, dotarea corespunzătoare, asigurarea condiţiilor
corecte de lucru, efectuarea de investigaţii de calitate, acreditare • asigurarea
reţelei de pneumologie cu personal suficient de toate categoriile şi perfecţionarea
continuă a acestuia, prin metode de motivare • introducerea măsurilor de
control al transmiterii infecţiei în toate unităţile de pneumologie cu paturi
sau ambulatorii • efectuarea în continuare a vizitelor Comisiei de supervizare şi
a Grupului de lucru laboratoare, în toate judeţele • realizarea de parteneriate
cu administraţia centrală şi locală, instituţii guvernamentale sau private,
ONG-uri etc., pentru acordarea de suport bolnavilor cu TB – alimente,
transport, suport psihologic • continuarea activităţilor de informare/educare/comunicare
adresate populaţiei • crearea condiţiilor pentru realizarea de proiecte de
cercetare operaţională (finanţare, personal) • asigurarea finanţării
suficiente pentru realizarea tuturor activităţilor din cadrul PNCT.
Pentru atragerea atenţiei decidenţilor asupra
pericolului pe care îl reprezintă TB pentru întreaga lume şi pentru
sensibilizarea opiniei publice, OMS a stabilit ca ziua de 24 martie – data la care, în 1882, medicul german Robert Koch a
anunţat descoperirea bacilului TB – să fie considerată Ziua mondială de luptă împotriva
tuberculozei. În acest an, în vederea marcării Zilei mondiale,
Parteneriatul „Stop TB!“ din Romania a lansat şi în ţara noastră campania
internaţională „Stop TB în timpul vieţii mele“. Mesajul este inspirat de ţinta
stabilită de StopTB Partnership şi anume: eliminarea
TB din întreaga lume până în anul 2050, respectiv reducerea, până în acel
an, a incidenţei bolii la un caz la un milion de locuitori pe an. Deşi pe plan
mondial s-au realizat paşi importanţi spre atingerea ţintei propuse, în ultimii
ani scăderea incidenţei a fost tot mai lentă. A devenit evident faptul că
succesul în lupta pentru eliminarea TB poate fi obţinut numai dacă studiile vor
conduce la descoperirea unui tratament mai rapid împotriva TB, la elaborarea
unui test TB rapid şi ieftin, precum şi la realizarea unui vaccin eficient împotriva
TB. În acest fel, copiii de astăzi pot spera ca, în timpul vieţii lor, să se
ajungă la o lume în care nimeni să nu se mai îmbolnăvească de TB, iar adulţii
din ziua de astăzi pot spera ca, în timpul vieţii lor, cel puţin să nu mai moară
nimeni din cauza TB.
 Moldova, Georgia, Kirghizstan şi Tadjikistan.
Moldova, Georgia, Kirghizstan şi Tadjikistan. valoarea de vârf de 48,2%ooo,
atinsă în 2002 (1.843 de cazuri de îmbolnăvire), la 23,8%ooo anul trecut (770 de
cazuri) (fig.4). Şi la copii se
observă acelaşi risc mai mare de îmbolnăvire – la băieţi faţă de fete şi în
mediul rural faţă de cel urban –, dar diferenţele nu sunt atât de accentuate ca
în analiza incidenţei globale (fig. 5).
Mortalitatea prin TB a înregistrat un uşor croşet de creştere în anii 2001 şi
2002, după care a urmat aceeaşi pantă descrescătoare ca şi incidenţa, până în
2010 – cel mai recent an pentru care sunt comunicate datele (fig. 6).
valoarea de vârf de 48,2%ooo,
atinsă în 2002 (1.843 de cazuri de îmbolnăvire), la 23,8%ooo anul trecut (770 de
cazuri) (fig.4). Şi la copii se
observă acelaşi risc mai mare de îmbolnăvire – la băieţi faţă de fete şi în
mediul rural faţă de cel urban –, dar diferenţele nu sunt atât de accentuate ca
în analiza incidenţei globale (fig. 5).
Mortalitatea prin TB a înregistrat un uşor croşet de creştere în anii 2001 şi
2002, după care a urmat aceeaşi pantă descrescătoare ca şi incidenţa, până în
2010 – cel mai recent an pentru care sunt comunicate datele (fig. 6). cu 2%
pe an. În România, scăderea incidenţei în ultimii nouă ani a fost, în medie, cu
3,8% pe an, faţă de 1,6% în regiunea OMS Europa.
cu 2%
pe an. În România, scăderea incidenţei în ultimii nouă ani a fost, în medie, cu
3,8% pe an, faţă de 1,6% în regiunea OMS Europa. depistate anual. Diagnosticul, tratamentul şi managementul acestor cazuri se
realizează prin colaborarea celor două reţele de specialitate, de pneumologie şi
de boli infecţioase, conform protocolului comun de colaborare între programele
naţionale de sănătate pentru TB şi pentru HIV/SIDA.
depistate anual. Diagnosticul, tratamentul şi managementul acestor cazuri se
realizează prin colaborarea celor două reţele de specialitate, de pneumologie şi
de boli infecţioase, conform protocolului comun de colaborare între programele
naţionale de sănătate pentru TB şi pentru HIV/SIDA. 86% la cazurile noi şi de 57% la cele cu
retratament, pentru pacienţii înregistraţi în anul 2009 cu forme pulmonare
confirmate bacteriologic.
86% la cazurile noi şi de 57% la cele cu
retratament, pentru pacienţii înregistraţi în anul 2009 cu forme pulmonare
confirmate bacteriologic. culturi şi antibiograme, metode rapide de diagnostic • upgradarea sistemului
informatic de înregistrare/raportare a datelor despre pacienţii TB şi înnoirea
echipamentelor IT necesare • menţinerea funcţionării eficiente a reţelei unităţilor
medicale din cadrul PNCT, în condiţiile trecerii spitalelor în administraţia
consiliilor locale (din iulie 2010) şi a comasării şi reprofilării unor spitale
(din aprilie 2011) • restructurarea şi reorganizarea reţelei de unităţi
medicale din cadrul PNCT, dotarea corespunzătoare, asigurarea condiţiilor
corecte de lucru, efectuarea de investigaţii de calitate, acreditare • asigurarea
reţelei de pneumologie cu personal suficient de toate categoriile şi perfecţionarea
continuă a acestuia, prin metode de motivare • introducerea măsurilor de
control al transmiterii infecţiei în toate unităţile de pneumologie cu paturi
sau ambulatorii • efectuarea în continuare a vizitelor Comisiei de supervizare şi
a Grupului de lucru laboratoare, în toate judeţele • realizarea de parteneriate
cu administraţia centrală şi locală, instituţii guvernamentale sau private,
ONG-uri etc., pentru acordarea de suport bolnavilor cu TB – alimente,
transport, suport psihologic • continuarea activităţilor de informare/educare/comunicare
adresate populaţiei • crearea condiţiilor pentru realizarea de proiecte de
cercetare operaţională (finanţare, personal) • asigurarea finanţării
suficiente pentru realizarea tuturor activităţilor din cadrul PNCT.
culturi şi antibiograme, metode rapide de diagnostic • upgradarea sistemului
informatic de înregistrare/raportare a datelor despre pacienţii TB şi înnoirea
echipamentelor IT necesare • menţinerea funcţionării eficiente a reţelei unităţilor
medicale din cadrul PNCT, în condiţiile trecerii spitalelor în administraţia
consiliilor locale (din iulie 2010) şi a comasării şi reprofilării unor spitale
(din aprilie 2011) • restructurarea şi reorganizarea reţelei de unităţi
medicale din cadrul PNCT, dotarea corespunzătoare, asigurarea condiţiilor
corecte de lucru, efectuarea de investigaţii de calitate, acreditare • asigurarea
reţelei de pneumologie cu personal suficient de toate categoriile şi perfecţionarea
continuă a acestuia, prin metode de motivare • introducerea măsurilor de
control al transmiterii infecţiei în toate unităţile de pneumologie cu paturi
sau ambulatorii • efectuarea în continuare a vizitelor Comisiei de supervizare şi
a Grupului de lucru laboratoare, în toate judeţele • realizarea de parteneriate
cu administraţia centrală şi locală, instituţii guvernamentale sau private,
ONG-uri etc., pentru acordarea de suport bolnavilor cu TB – alimente,
transport, suport psihologic • continuarea activităţilor de informare/educare/comunicare
adresate populaţiei • crearea condiţiilor pentru realizarea de proiecte de
cercetare operaţională (finanţare, personal) • asigurarea finanţării
suficiente pentru realizarea tuturor activităţilor din cadrul PNCT.