Fie că este aplicat în fizică, biologie,
psihologie sau management, termenul de rezilienţă descrie capacitatea de a face
faţă şocurilor interne şi externe. În condiţiile crizei financiare şi
economice, este evident de ce Forumul European de Sănătate Gastein a avut anul
acesta ca temă rezilienţa sistemelor de sănătate. Dincolo însă de criza
prelungită – „noua realitate”, cum o numea ministrul grec al sănătăţii – ,
sistemele de sănătate sunt supuse şi altor şocuri, printre care şi „epidemia”
de boli cronice netransmisibile. În cadrul Forumului, acestor maladii le-a fost
dedicată o sesiune care şi-a propus să identifice măsurile-cheie luate de ţările
cele mai avansate în combaterea lor.
Despre acest subiect am discutat cu prof. dr. Johan Mackenbach, unul din
editorii coordonatori ai cărţii „Succese şi eşecuri ale politicilor de sănătate
în Europa – patru decenii de tendinţe divergente şi provocări convergente“.
– Domnule profesor, acest volum este o analiză
comparată a politicilor de sănătate publică ale ţărilor europene. Care sunt
principalele concluzii?
– În
acest studiu recent încheiat, am urmărit zece arii de politici de sănătate,
majoritatea din domeniul bolilor netransmisibile, şi am încercat să identificăm
ţările care se descurcă mai bine sau mai rău decât media europeană în
implementarea politicilor eficiente. Un exemplu simplu este controlul
tutunului: pentru această zonă există o scală de măsurare a eficienţei unei ţări,
care ţine cont de numărul de activităţi, legi şi alte intervenţii pentru
reducerea consumului de tutun. Iar aceasta o putem asocia cu prevalenţa
fumatului şi cancerului pulmonar, pentru a ne da seama ce succes a avut ţara
respectivă în combaterea tutunului. Am făcut, cum spuneam, acelaşi lucru pentru
zece arii – nu numai controlul tutunului, ci şi cel al alcoolului, siguranţa
traficului rutier, sănătatea maternă, sănătatea nou-născutului şi a copilului,
controlul bolilor infecţioase, screeningul pentru cancer şi alte câteva. Şi am
descoperit că ţările au într-adevăr performanţe foarte diferite în toate aceste
arii şi în politica de sănătate în ansamblu. Suedia se situează cel mai bine, ţările
din fosta URSS cel mai rău, iar România, alături de Bulgaria, este în mod clar
sub media europeană.
– Cum se corelează politicile de sănătate şi
rezultatele acestora cu voinţa şi mijloacele diferitelor ţări?
– Avem
dovezi că „voinţa şi mijloacele“ statelor, aşa cum sunt ele indicate de
valorile culturale, şi, respectiv, de venitul naţional, determină performanţa
politicilor lor de sănătate. În cazul României, atât scorul scăzut în ce priveşte
valorile de autoexprimare, cât şi venitul naţional redus sunt probabil
determinanţi ai performanţelor sub medie ale politicii de sănătate. În plus,
probabil că mai contribuie şi eficacitatea guvernamentală scăzută şi
fragmentarea etnică. Sunt multe arii în care România ar putea „cu uşurinţă” să
facă progrese în controlul bolilor, inclusiv al celor netransmisibile, prin
implementarea intervenţiilor deja desfăşurate în alte ţări europene şi despre
care ştim că sunt eficiente. În domenii precum controlul tutunului, alcoolului şi
siguranţa traficului rutier, screeningul cancerului, ca să numesc doar câteva,
România ar putea, chiar fără cheltuieli mari, să-şi îmbunătăţească prestaţia în prevenirea bolilor netransmisibile.
Acestea sunt provocările în controlul bolilor netransmisibile: există diferenţe
uriaşe în sănătate în Europa, unele ţări din nord şi vest au înregistrat mari
succese în reducerea poverii acestor boli, în timp ce altele sunt abia la
începutul procesului, iar acestea trebuie să implementeze ceea ce ştim că este
eficient.
Determinanţii politicilor de sănătate
Autorii
cărţii au presupus că diferenţele dintre ţări în implementarea politicilor
eficiente de sănătate – măsurate prin indicatori de proces, dar şi indicatori
intermediari şi finali de rezultat – sunt urmarea diferenţelor de voinţă şi de
mijloace dintre ele, exprimate prin şase factori politici, economici şi
sociali:
• Valorile societăţii (supravieţuire/autoexprimare), identificate în
sondajul mondial al valorilor: în timp ce populaţia din ţările sărace, mai puţin
dezvoltate, adoptă valori de supravieţuire, reflectând dificultăţile traiului
de zi cu zi, cea din ţările bogate, care a depăşit grijile economice şi fizice
imediate, aderă la valori subiective de autoexprimare, bunăstare şi calitate a
vieţii. Se presupune deci că cetăţenii statelor industrializate avansate
privesc mai mult spre viitor şi investesc în măsuri pentru îmbunătăţirea
viitoare a sănătăţii.
• Democraţia: ipoteza autorilor a
fost că un guvern mai democratic poate fi mai uşor tras la răspundere pentru acţiunile
sale şi poate dispune de mecanisme mai puternice pentru selectarea persoanelor
competente şi cinstite. Ar fi de aşteptat ca ţările mai democratice să adopte
mai multe politici de sănătate.
• Compoziţia politică a guvernelor: deoarece guvernările
social-democrate au adoptat politici mai egalitariste decât altele, s-a
presupus că ţările cu o mai mare proporţie a guvernărilor de stânga au
implementat mai multe politici de sănătate.
• Fragmentarea etnică: acţiunile colective
de promovare a sănătăţii necesită un anume grad de coeziune între cetăţeni, mai
scăzută în ţări heterogene lingvistic, religios sau etnic, în care grupul
dominant poate fi mai puţin dispus să investească în beneficiul altora.
Fragmentarea etnică nu ar favoriza deci politici de sănătate colective.
• Venitul naţional: s-a presupus că ţările
mai bogate au implementat, în medie, mai multe politici de sănătate decât cele
sărace.
• Eficacitatea guvernului: capacitatea
guvernelor de a implementa politicile de sănătate depinde de eficacitatea sa
globală, determinată, de pildă, de profesionalismul funcţionarilor, funcţionarea
departamentelor şi agenţiilor guvernamentale şi absenţa corupţiei. Cu cât
guvernele au scoruri mai bune de eficienţă, au presupus autorii, cu atât vor fi
implementat mai multe politici de sănătate.
Analiza
a indicat că performanţele politicilor de sănătate sunt puternic asociate cu câţiva
din factorii mai sus-menţionaţi. Astfel, un scor mai ridicat pe scala supravieţuire/autoexprimare
a fost asociat cu un mai bun control al tutunului, niveluri mai scăzute ale
fumatului în rândul bărbaţilor, mortalitate redusă prin cancer pulmonar, scăderea
la bărbaţi a consumului de alcool şi a prevalenţei cirozei hepatice şi tensiune
arterială sistolică mai mică. Cum era de aşteptat, ţările mai bogate au avut un
consum crescut de fructe şi legume, dar şi un procent mai mare de grăsime în
dietă, mai puţine sarcini la adolescente şi rate mai scăzute de mortalitate
postneonatală, procente mai mari de imunizare împotriva gripei, rate mai mici
ale deceselor prin AVC, cancer de col uterin şi accidente rutiere. Eficacitatea
guvernului a fost semnificativ asociată cu politica în domeniul alcoolului
(prin aplicarea restricţiilor asupra accesului la alcool şi a sancţiunilor
pentru condusul sub influenţa lui, creşterea siguranţei copiilor, purtarea
centurii de siguranţă şi emisiile de dioxid de sulf (dovadă a eficacităţii agenţiilor
de protecţie a mediului). De asemenea, analiza scorului global al politicilor
de sănătate pare să indice că voinţa de a lua măsuri este într-adevăr redusă în
societăţile mai fragmentate.
(Sursa: Mackenbach JP,
McKee M. A comparative analysis of health policy performance in 43 European
countries.
Eur J Public Health.
2013 Apr;23:195-201)
Screening
cu cap
– Şi care sunt aceste politici eficiente?
– Să
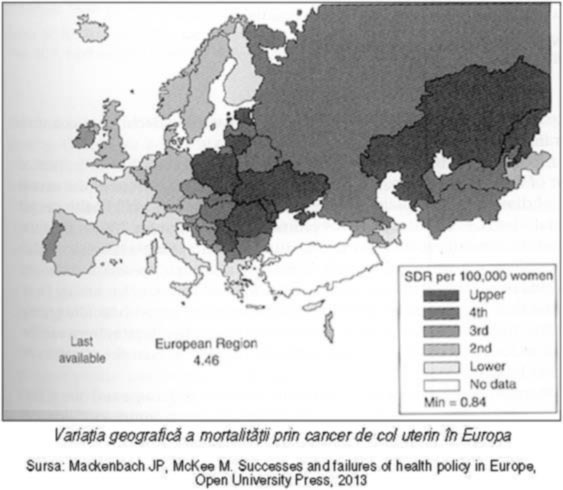
dau alt exemplu decât controlul tutunului: screeningul cancerului. Şi aici sunt
diferenţe uriaşe între ţări în modul în care îl fac. De pildă, screeningul
pentru cancerul de col uterin: ştim cu toţii, fără dubii, că testul
Papanicolaou, efectuat regulat şi tratamentul în cazul în care se descoperă
ceva, ajută la scăderea mortalităţii pentru acest tip de cancer. Ei bine, doar
o mică parte din ţările europene au un program de screening pentru cancer
cervical la nivel populaţional. Multe ţări nu au făcut asta, ci au lăsat
efectuarea testelor în seama ginecologilor de spital, care nu văd toate femeile
care ar trebui văzute şi fac testul prea frecvent, deoarece câştigă mai mult făcându-le
anual. Ştim însă că, dacă le faci anual, balanţa efectelor pozitive şi negative
ale screeningului este nefavorabilă – ai mai multe efecte secundare ale lui
decât beneficii, aşa că este nu doar mai scump, dar nu este nici optim din
perspectiva sănătăţii. Aşa că o ţară care vrea să combată mortalitatea prin
cancer de col uterin – iar România este un exemplu de ţară în care aceasta este
încă ridicată – are nevoie de un program naţional la nivel de populaţie, cu
intervale clar stabilite pentru screening şi controlul calităţii la nivel
central, care va fi cost-eficient şi va reduce mortalitatea din această cauză.
Acesta este responsabilitatea guvernelor, nu poate fi lăsată în seama
sectorului privat sau a personalului medical, ci trebuie implementat
sistematic, sub conducerea autorităţilor naţionale.
– În cât timp dă rezultate screeningul pentru
cancerul de col uterin? Trebuie însoţit un astfel de program de vaccinarea anti-HPV?
–
Efectul screeningului pentru cancerul de col uterin asupra mortalităţii se vede
după cel puţin cinci ani, iar din cauza creşterii lente a tumorii, efectele
complete asupra statisticilor se vor observa abia după mai bine de zece ani.
Multe ţări vestice realizează vaccinarea anti-HPV, dar cum aceasta este
eficientă doar împotriva anumitor tulpini virale, screeningul trebuie de
asemenea implementat.
– Nu este însă dificil în această perioadă să
convingi ministerele de finanţe să susţină astfel de programe?
– Este
adevărat că pentru unele din aceste arii, intervenţiile sunt costisitoare, iar
screeningul pentru cancer este una din formele mai scumpe de prevenţie, aşa că
nu sunt sigur că o ţară care dispune de puţine resurse pentru sănătate ar
trebui să înceapă să facă screening pentru cancer înainte de a implementa măsurile
mai ieftine.
– De pildă?
– De
pildă, în combaterea tutunului, sunt multe măsuri care sunt mai puţin
costisitoare şi care chiar generează bani – creşterea taxelor pe tutun sau
alcool generează bani care apoi pot fi folosiţi pentru implementarea altor măsuri
de reducere a consumului de tutun. Dar chiar şi în zona screeningului pentru
cancer – sunt sigur că deja se face şi în România, însă în cadrul unui sistem
în care ginecologii testează pacientele care-l solicită, şi asta costă de
asemenea –, prin reconceperea programului se pot face mai multe lucruri din
acei bani într-un mod mai eficient: nu-l faceţi anual şi faceţi-l într-un
program populaţional, care costă mai puţin pentru fiecare femeie verificată. O
altă zonă pe care am studiat-o este detectarea şi controlul hipertensiunii:
principalul risc legat de hipertensiune este mortalitatea prin boli
cerebrovasculare, o cauză de deces extrem de frecventă în Europa Centrală şi de
Est, în parte din cauza dietei (conţinutul crescut în sare  al mâncării), în
parte din cauza lipsei detectării şi tratării sistematice a hipertensiunii. Aşadar,
există o mare posibilitate de reducere a mortalităţii din boli cerebrovasculare
prin reducerea conţinutului de sare din alimente – ceea ce nu costă imediat,
însă necesită un efort de a convinge producătorii – şi apoi prin detectarea şi
tratamentul hipertensiunii, care, desigur, costă, dar dacă le faci sistematic şi
prescrii antihipertensive generice – majoritatea nu mai sunt protejate de
patente – atunci nu trebuie să fie prea costisitor. Deci cred că este un lucru
pe care România, de pildă, şi l-ar putea permite.
al mâncării), în
parte din cauza lipsei detectării şi tratării sistematice a hipertensiunii. Aşadar,
există o mare posibilitate de reducere a mortalităţii din boli cerebrovasculare
prin reducerea conţinutului de sare din alimente – ceea ce nu costă imediat,
însă necesită un efort de a convinge producătorii – şi apoi prin detectarea şi
tratamentul hipertensiunii, care, desigur, costă, dar dacă le faci sistematic şi
prescrii antihipertensive generice – majoritatea nu mai sunt protejate de
patente – atunci nu trebuie să fie prea costisitor. Deci cred că este un lucru
pe care România, de pildă, şi l-ar putea permite.
– Care ar fi „poveştile de succes“ din Europa
în privinţa schimbării compoziţiei alimentelor şi care sunt rezultatele obţinute?
– În
privinţa schimbării compoziţiei alimentelor,
există un exemplu de succes: îndepărtarea acizilor graşi trans, care sunt adăugaţi grăsimilor pentru a le face mai tari,
rezultând prăjituri şi cartofi prăjiţi crocanţi, de aceea se adaugă acizi graşitrans în uleiul de prăjit. În unele ţări
din vestul Europei – Danemarca, Olanda, Marea Britanie, guvernele şi producătorii
au decis împreună să scape de aceşti acizi graşi care cresc riscul de boală
cardiovasculară, reducând mult consumul acestora de către populaţie. Pentru
Olanda s-a calculat că îndepărtarea aproape completă a acizilor trans a redus mortalitatea prin boli
cardiovasculare cu între 1.000 şi 2.000 de decese pe an, ceea ce este substanţial.
În Danemarca şi Olanda, aceste măsuri au fost implementate din anii ’90, deci
există deja o experienţă importantă. Sunt destul de sigur că România şi alte ţări
din Europa Centrală şi de Est nu au luat încă măsuri pentru reducerea acizilor
graşi trans; ei încă sunt în mâncarea
pe care o consumaţi acasă, din supermarketuri, la restaurante, iar guvernul ar
putea încerca să convingă industria să înceapă să-i reducă.
Stânga politică şi politicile de sănătate
– Oficialii mai multor state membre şi-au
prezentat în aceste zile programele de reformă a sistemelor de sănătate.
Ministrul grec a povestit cum s-au implementat în trei ani măsuri care
stagnaseră timp de un deceniu, ministrul de stat maghiar (de dreapta) a arătat
cum larga susţinere din Parlament – la fel de consistentă ca aceea de care se
bucură guvernul român (de stânga) – a permis adoptarea proiectelor de reformă...
– Da,
astfel de majorităţi permit impunerea deciziilor corecte. La fel pot face şi cu
deciziile greşite.
– Cât de importantă este culoarea politică a
guvernelor când vine vorba de adoptarea politicilor de sănătate?
– În
primul rând, trebuie recunoscut faptul că politica este importantă – multe
dintre deciziile pentru implementarea politicilor de sănătate eficiente trebuie
luate în Parlament. Este nevoie de vreo lege, un program naţional, de buget
pentru prevenţie, toate acestea trebuie să treacă cumva prin Parlament, şi
astfel politica poate face diferenţa. În studiul nostru, am încercat să evaluăm
dacă ţările cu guverne de stânga au avut mai mult sau mai puţin succes în implementarea
politicilor de sănătate decât ţările cu guverne de dreapta. Şi am descoperit că
în cei 20 de ani, începând cu 1990, momentul când şi ţările central- şi
est-europene au devenit democratice, nu există nicio asociere între guvernele
de stânga sau dreapta şi eficienţa politicilor de sănătate. Ţările care au avut
mai mult guverne de stânga nu o duc mai bine sau mai rău decât ţările care au
avut mai multe guverne de dreapta. Asta ne-a surprins într-o oarecare măsură,
pentru că, de pildă, guvernele de stânga au tendinţa istorică să fie mai puţin pro-business, iar multe din măsurile
care trebuie luate, de pildă combaterea tutunului, nu sunt tocmai favorabile
companiilor. Dar am descoperit o lipsă de corelare între guvernele de stânga şi
politicile de sănătate, şi asta se explică probabil în parte prin faptul că în
aceşti 20 de ani, inclusiv în democraţiile din centrul şi estul Europei,
partidele de stânga nu sunt întotdeauna cele mai progresiste, partidele
social-democratice – în general, nu cunosc cazul României – sunt adesea
succesoarele fostelor partide comuniste. Există deci probabil o anume
continuitate a politicilor, şi ştim că guvernele comuniste au gestionat foarte
prost problema bolilor netransmisibile, deci poate că ceva din acea moştenire
încă persistă. Nu ştiu dacă această descoperire este o veste bună sau rea, am
putea-o vedea ca pe o veste bună: politicile bune de sănătate nu depind de o
guvernare de stânga sau dreapta, avem exemple de guverne de dreapta în Europa
de Vest care au fost foarte eficiente în politicile de sănătate. Irlanda este
unul din liderii în domeniul combaterii tutunului şi asta se datorează acţiunii
unui guvern de dreapta. Deci într-un fel este o veste bună, dar suntem dependenţi
de luarea deciziei corecte.
– La ce nivel este bine să fie luate aceste
decizii: naţional sau european? Uniunea Europeană s-a implicat cu mai mult sau
mai puţin succes în combaterea consumului de tutun şi alcool, în etichetarea
alimentelor...
– Tot
mai mult, odată cu integrarea europeană, devine imposibil pentru guvernele naţionale
să ia măsuri care limitează libertatea companiilor, din cauza pieţei libere:
este obligatoriu ca barierele pentru comerţ sau producţie să fie aceleaşi în
toate ţările europene. Aşa că din ce în ce mai mult, UE devine un actor
important în reglementarea producţiei de şi comerţului cu produse alimentare,
alcool, tutun etc. Iar în unele zone, UE a fost deja foarte eficientă în
promovarea politicilor favorabile sănătăţii. Cred că cele mai importante două
exemple sunt nu în privinţa tutunului şi alcoolului, deşi Comisia a luat măsuri
utile şi acolo, ci în siguranţa traficului rutier şi sănătăţii mediului. Ca să mă refer la ultima, poluarea
aerului a scăzut în toată Europa, în parte datorită legilor europene care au
limitat emisiile de dioxid de sulf şi alţi poluanţi. Fără aceste legi europene,
poluarea aerului nu ar fi scăzut atât de repede cum s-a întâmplat. Deci aceste
exemple demonstrează că UE poate fi foarte importantă în promovarea sănătăţii.
În rest – în privinţa tutunului a fost eficientă într-o oarecare măsură, iar în
privinţa alcoolului şi alimentaţiei nu prea a fost eficientă în general.
Uniunea poate face foarte mult pentru combaterea consumului excesiv de alcool şi
îmbunătăţirea comportamentului alimentar – şi este o bătălie cu industria.
etc. Iar în unele zone, UE a fost deja foarte eficientă în
promovarea politicilor favorabile sănătăţii. Cred că cele mai importante două
exemple sunt nu în privinţa tutunului şi alcoolului, deşi Comisia a luat măsuri
utile şi acolo, ci în siguranţa traficului rutier şi sănătăţii mediului. Ca să mă refer la ultima, poluarea
aerului a scăzut în toată Europa, în parte datorită legilor europene care au
limitat emisiile de dioxid de sulf şi alţi poluanţi. Fără aceste legi europene,
poluarea aerului nu ar fi scăzut atât de repede cum s-a întâmplat. Deci aceste
exemple demonstrează că UE poate fi foarte importantă în promovarea sănătăţii.
În rest – în privinţa tutunului a fost eficientă într-o oarecare măsură, iar în
privinţa alcoolului şi alimentaţiei nu prea a fost eficientă în general.
Uniunea poate face foarte mult pentru combaterea consumului excesiv de alcool şi
îmbunătăţirea comportamentului alimentar – şi este o bătălie cu industria.
– Cum de fabricanţii de automobile au putut
fi convinşi să cedeze, dar nu se poate obţine acelaşi lucru din partea
industriei alimentare?
–
Producătorii de maşini, datorită reglementărilor europene, fac acum cele mai
sigure automobile din lume. UE a stabilit standarde la nivel mondial, ceea ce
este în avantajul industriei europene. Îmi imaginez că dacă Uniunea ar avea
cele mai stricte reguli din lume pentru producerea alimentelor, companiile
europene de profil ar avea de asemenea de câştigat. Dar nu ştiu de ce stau
lucrurile aşa.
Hipertensiunea,
tutunul şi alcoolul – ţintele principale
– Organizaţia Mondială a Sănătăţii a stabilit
o ţintă de reducere cu 25% a mortalităţii prin boli netransmisibile până în
2025. Credeţi că poate fi atinsă?
– Nu
am făcut calculele, dar când priveşti Europa în ansamblu şi numărul total de
decese prin boli netransmisibile, vezi că acesta este puternic determinat de
câteva ţări mari: Rusia, Polonia, Europa de Sud-Est în ansamblu. Iar în aceste ţări,
excesul de morţi prin boli netransmisibile comparat cu ceea ce ţările nordice
au arătat că poate fi realizat este enorm: reducerile teoretic posibile depăşesc
25%, sunt de 50% sau chiar 75%, dacă se implementează aceleaşi politici. Deci
nu cred că această ţintă este nerealistă, dar trebuie să vă apucaţi de treabă,
să implementaţi detectarea şi tratamentul hipertensiunii, controlul tutunului şi
alcoolului şi altele asemenea. Trebuie mobilizate voinţa politică şi resursele
pentru a face lucrurile care ştim că funcţionează. Sună simplu, nu trebuie să
fii creativ sau imaginativ, trebuie doar să implementezi politicile cunoscute, şi
atunci vom putea îndeplini obiectivul de reducere de 25%.
– Tema principală a Forumului din acest an a
fost rezilienţa sistemelor de sănătate. În ce fel se leagă prevenţia de acest
subiect?
– În multe feluri, dar mă opresc doar la unul: în
vremuri de criză economică, când reducerea bugetelor sănătăţii este adesea
inevitabilă, este important să protejăm prevenţia, să nu se taie fonduri din
acest domeniu, ci să se obţină reducerile bugetare prin alte mijloace.
Reprezentantul OECD la Forum a arătat că lucrurile stau invers – multe ţări au
tăiat de la capitolul prevenţie, în loc să reducă de la serviciile curative sau
îngrijirile pe termen lung, ceea ce este greşit, pentru că banii daţi pe prevenţie
generează de regulă mai multe beneficii în termeni de sănătate pentru fiecare
euro decât cei cheltuiţi în celelalte zone. Sigur, beneficiile prevenţiei se văd
mai departe în viitor, adesea dincolo de ciclul politic, dar este o dovadă de
îngustime să tai bugetele prevenţiei.
|
 Johan
Mackenbach
este profesor de sănătate publică, şeful Departamentului de sănătate publică al
Centrului Medical Universitar Erasmus din Rotterdam. Cercetările sale se
concentrează pe domeniile epidemiologiei sociale, demografiei medicale şi
politicilor de sănătate. Este autor şi coautor a peste 500 de articole în
reviste ştiinţifice internaţionale, ca şi al mai multor cărţi. Este fostul
redactor şef al European Journal of
Public Health. Johan
Mackenbach
este profesor de sănătate publică, şeful Departamentului de sănătate publică al
Centrului Medical Universitar Erasmus din Rotterdam. Cercetările sale se
concentrează pe domeniile epidemiologiei sociale, demografiei medicale şi
politicilor de sănătate. Este autor şi coautor a peste 500 de articole în
reviste ştiinţifice internaţionale, ca şi al mai multor cărţi. Este fostul
redactor şef al European Journal of
Public Health.
|
 al mâncării), în
parte din cauza lipsei detectării şi tratării sistematice a hipertensiunii. Aşadar,
există o mare posibilitate de reducere a mortalităţii din boli cerebrovasculare
prin reducerea conţinutului de sare din alimente – ceea ce nu costă imediat,
însă necesită un efort de a convinge producătorii – şi apoi prin detectarea şi
tratamentul hipertensiunii, care, desigur, costă, dar dacă le faci sistematic şi
prescrii antihipertensive generice – majoritatea nu mai sunt protejate de
patente – atunci nu trebuie să fie prea costisitor. Deci cred că este un lucru
pe care România, de pildă, şi l-ar putea permite.
al mâncării), în
parte din cauza lipsei detectării şi tratării sistematice a hipertensiunii. Aşadar,
există o mare posibilitate de reducere a mortalităţii din boli cerebrovasculare
prin reducerea conţinutului de sare din alimente – ceea ce nu costă imediat,
însă necesită un efort de a convinge producătorii – şi apoi prin detectarea şi
tratamentul hipertensiunii, care, desigur, costă, dar dacă le faci sistematic şi
prescrii antihipertensive generice – majoritatea nu mai sunt protejate de
patente – atunci nu trebuie să fie prea costisitor. Deci cred că este un lucru
pe care România, de pildă, şi l-ar putea permite. etc. Iar în unele zone, UE a fost deja foarte eficientă în
promovarea politicilor favorabile sănătăţii. Cred că cele mai importante două
exemple sunt nu în privinţa tutunului şi alcoolului, deşi Comisia a luat măsuri
utile şi acolo, ci în siguranţa traficului rutier şi sănătăţii mediului. Ca să mă refer la ultima, poluarea
aerului a scăzut în toată Europa, în parte datorită legilor europene care au
limitat emisiile de dioxid de sulf şi alţi poluanţi. Fără aceste legi europene,
poluarea aerului nu ar fi scăzut atât de repede cum s-a întâmplat. Deci aceste
exemple demonstrează că UE poate fi foarte importantă în promovarea sănătăţii.
În rest – în privinţa tutunului a fost eficientă într-o oarecare măsură, iar în
privinţa alcoolului şi alimentaţiei nu prea a fost eficientă în general.
Uniunea poate face foarte mult pentru combaterea consumului excesiv de alcool şi
îmbunătăţirea comportamentului alimentar – şi este o bătălie cu industria.
etc. Iar în unele zone, UE a fost deja foarte eficientă în
promovarea politicilor favorabile sănătăţii. Cred că cele mai importante două
exemple sunt nu în privinţa tutunului şi alcoolului, deşi Comisia a luat măsuri
utile şi acolo, ci în siguranţa traficului rutier şi sănătăţii mediului. Ca să mă refer la ultima, poluarea
aerului a scăzut în toată Europa, în parte datorită legilor europene care au
limitat emisiile de dioxid de sulf şi alţi poluanţi. Fără aceste legi europene,
poluarea aerului nu ar fi scăzut atât de repede cum s-a întâmplat. Deci aceste
exemple demonstrează că UE poate fi foarte importantă în promovarea sănătăţii.
În rest – în privinţa tutunului a fost eficientă într-o oarecare măsură, iar în
privinţa alcoolului şi alimentaţiei nu prea a fost eficientă în general.
Uniunea poate face foarte mult pentru combaterea consumului excesiv de alcool şi
îmbunătăţirea comportamentului alimentar – şi este o bătălie cu industria.