În zilele noastre, când presa (chiar şi
publicaţiile medicale) răsună de eşecul reformelor sistemului sanitar românesc şi
se declară chiar colapsul întregului sistem, vorbindu-se de „punctul mort la
care a ajuns sistemul“ din România, se justifică necesitatea ştiinţifică de a
stabili exact diagnosticul, pentru a trata urgent şi profesionist „boala“ de
sistem şi pentru a rezolva urgenţa vitală care permite „supravieţuirea
organismului“. Orice medic interesat de problemele sistemului cu care duce o
luptă personală de zi cu zi simte obligaţia să contribuie la stabilirea
diagnosticului şi, dacă îi stă în putinţă, să dea o mână de ajutor în munca de
echipă ce ar putea salva „pacientul“.
Cu greu găsim publicaţie de specialitate,
conferinţă, seminar, congres, forum sau orice altă manifestare ştiinţifică cu
tematică medicală care să reziste acestei provocări, voinţei colective de a
discuta subiectul. Pericolul constă în inflaţia acestei dezbateri, fie ea
organizată de actualii decidenţi sau impulsionată de interese comerciale pentru
turismul „ştiinţific“, ceea ce poate uşor genera superficialitate, dezinteres şi
plictiseală înainte de-a găsi şi aplica soluţiile salvatoare. Poate ar fi chiar
benefică eliberarea dezbaterii din sfera publică ştiinţifico-fantastică şi ar
fi utilă o abordare mai profesionistă…
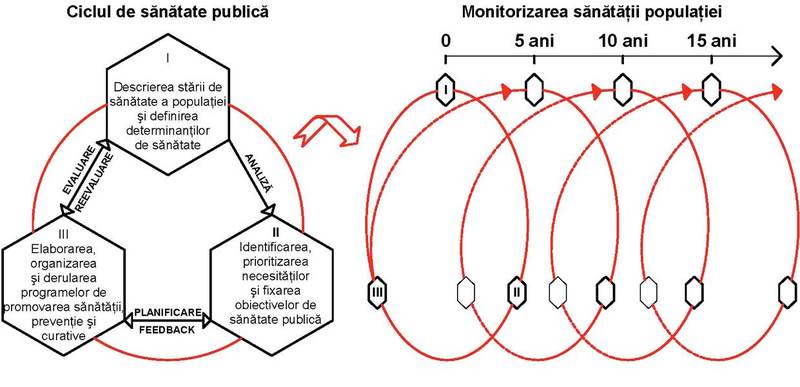
Ciclul
de sănătate publică
Dacă
acceptăm că încadrarea gnosologică a politicilor sanitare şi teoria reformei
sistemului sanitar ţin de domeniul sănătăţii publice şi managementului sanitar,
trebuie să abordăm subiectul aplicând teoria pe care este construită această ştiinţă:
definiţia ciclului de sănătate publică care, de fapt, ca orice ciclu istoric,
este o spirală ce avansează în timp (v.
schema).
Punctul
de plecare al ciclului de sănătate publică constă într-o caracterizare în
detaliu (ca o fotografie ce documentează o imagine de ansamblu de care dispunem
la un moment dat) a stării de sănătate a populaţiei – în cazul nostru, populaţia
României –, denumită generic raport naţional
de sănătate. Acest raport constă într-un studiu epidemiologic transversal,
care se face în conformitate cu manualele de sănătate publică şi recomandările
organismelor internaţionale (Organizaţia Mondială a Sănătăţii, Comisia Europeană)
şi apoi se repetă periodic şi consecvent în momentele-cheie ale derulării
ciclului.
Starea de sănătate este caracterizată în
mileniul al treilea prin metode de evaluare şi indicatori standardizaţi de sănătate
şi de morbiditate mult mai diversificaţi şi complecşi faţă de cei pe care îi
monitorizăm în prezent în reţeaua publică de epidemiologie din România.
În
derularea ciclului de sănătate publică, scopul va fi îmbunătăţirea sănătăţii
populaţiei, faţă de cele constatate. Urmează un proces de planificare, prin care fixăm noua ţintă, etapă definită în
literatura internaţională prin termeni care se traduc drept „elaborarea
planului (sau proiectului) de sănătate publică“ şi cuprinde definirea
obiectivelor pe termen lung, care se vor respecta cu rigoare, devenind
obiective de interes naţional (la fel de importante ca apărarea suveranităţii
naţionale) pentru un stat cu instinctul conservării păstrat.
Cunoscând
noile obiective, se construieşte strategia
naţională de sănătate, prin care se va ajunge la ele şi care va ghida
politicile de sănătate constând în totalitatea intervenţiilor, actelor
normative, programelor de sănătate guvernamentale şi locale care vizează direct
sau indirect sănătatea populaţiei. Politicile
de sănătate vor genera acţiuni coordonate şi ţintite pe termen scurt şi
mediu şi, dacă au fost corect şi
consecvent aplicate, vor duce la rezultate, adică vor genera câştig (adaos)
de sănătate, se va realiza ceea ce ne-am propus iniţial, ameliorarea sănătăţii populaţiei. Pentru a evidenţia, cuantifica şi
verifica rezultatele faţă de starea iniţială, urmează un nou episod de evaluare
a stării de sănătate a populaţiei-ţintă (un nou raport de sănătate). Ciclul iniţial
se încheie astfel şi se obţine atât verificarea eficienţei politicilor sanitare
aplicate, cât şi un nou punct de plecare pentru următorul ciclu al spiralei sănătăţii
publice, de la un nivel superior, dacă politicile au fost aplicate corect.
Un
singur ciclu durează ani de zile – analizând exemplele de bună practică funcţionale
din ţările comparabile cu România, putem costata o medie de trei-cinci ani – şi
se repetă la infinit cu o viteză ce caracterizează priceperea şi interesul
celor care guvernează politicile de sănătate.
Monitorizarea continuă
a stării de sănătate
În ţările
occidentale, sistemele de monitorizare a sănătăţii au un istoric de mai multe
decenii. Prin sistem continuu de
monitorizare se înţelege colectarea, analizarea, interpretarea şi
comunicarea sistematică, permanentă a datelor despre starea de sănătate a
populaţiei şi despre determinanţii stării de sănătate. Monitorizarea, evaluarea
stării de sănătate a populaţiei este o metodă care are avantajul de a permite
obţinerea datelor, informaţiilor despre întreaga populaţie, inclusiv cea care
nu se adresează serviciilor de sănătate (se consideră sănătoasă, nu este
suficient de informată, este împiedicată de diferite împrejurări etc.). Această
parte a populaţiei va lipsi din evidenţele bazate pe registrele de pacienţi şi
din aria studiilor epidemiologice clasice bazate pe raportările instituţiilor
sanitare şi ale furnizorilor din sistemul sanitar, pentru că aceştia vin în
contact aproape exclusiv cu populaţia având probleme de sănătate şi cu anumite
grupuri populaţionale, foarte limitate ca număr, supuse unor examene de bilanţ
ocazionale şi nesistematizate (la angajare, la admiterea în diverse organizaţii
etc.). Implicit, rezultatele acestor studii „de modă veche“ sunt distorsionate şi
puţin sau deloc reprezentative pentru întreaga populaţie.
Implementarea
unui astfel de sistem mai are şi avantajul de a furniza şi alte informaţii
complementare, foarte utile cu privire la comportamentul legat de sănătate şi
situaţia socio-economică a populaţiei, respectiv aduce la suprafaţă tulburări funcţionale individuale
(dizabilităţi, chiar invalidităţi), care rămân mascate deoarece nu sunt
depistate prin criteriile de diagnostic ale unor boli.
Procesul
de monitorizare a stării de sănătate impune culegerea concomitentă de date
asupra stării de sănătate şi asupra determinanţilor stării de sănătate,
presupune şi impune stabilirea unor corelaţii, facilitează observarea interacţiunii
dintre ele.
Monitorizarea
stării de sănătate a unei populaţii permite planificarea în sistemul sanitar, evaluarea necesarului de servicii de sănătate în prezent şi pe
viitor, definirea priorităţilor în
domeniu şi, pe baza lor, conceperea strategiilor de sănătate şi fundamentarea
deciziilor de politică de sănătate. Prin monitorizarea stării de sănătate pot
fi evaluate problemele, fenomenele, obiectivele prioritare de sănătate publică,
poate fi urmărită evoluţia lor în dinamică şi proiecţia lor geografică şi
socială, apariţia şi extinderea noilor tendinţe la nivelul păturilor sociale.
Astfel, vom colecta şi vom dispune de date despre factorii fizici, psihici şi
sociali şi de mediu determinanţi ai problemelor de sănătate şi vom putea urmări
fluctuaţiile lor.
Indirect,
prin monitorizarea sănătăţii vom dispune şi de altă proiecţie asupra cantităţii,
calităţii, necesarului şi utilizării serviciilor de sănătate în raport cu
problemele de sănătate. Raportat la diferite perioade şi regiuni, datele pot fi
comparate şi confruntate cu raportările oficiale făcute de instituţiile
sanitare. Poate fi evaluată şi analizată eficienţa serviciilor de sănătate şi
obţinem un feedback foarte bun asupra
politicilor de sănătate din trecutul mai îndepărtat, dar şi din perioada
precedentă, care permite corectarea şi
ajustarea rapidă a acestor politici în funcţie de efectele lor.
De
asemenea, dacă monitorizarea stării de sănătate se face cu metodele moderne,
elaborate pe baza expertizei OMS şi experienţei din statele UE, cu o expertiză ştiinţifică
în acest domeniu, se pot formula şi concluzii
asupra cheltuielilor de sănătate individuale sau ale familiilor. Aceste
informaţii pot contribui la aprecierea şi calcularea corectă, realistă a
costurilor din sistemul sanitar, care sunt de obicei mai mari decât finanţarea
atribuită în mod direct, formal sistemului sanitar.
Politicile europene
de sănătate publică
Conform
programului de sănătate publică al Parlamentului European şi al Comisiei
Europene (aprobat în 1997), o primă etapă a monitorizării în ţările membre s-a
derulat până în 2001. În documentele acestei prime etape figurează deja ca
obiectiv major elaborarea unui model
comun şi unitar de monitorizare a stării de sănătate aplicabil în toate ţările
Uniunii, care să faciliteze conectarea şi interoperabilitatea sistemelor naţionale,
în vederea schimbului de date, şi sprijinirea elaborării politicilor sanitare
la nivel naţional prin transmiterea de informaţii comparative, pe baza
expertizei ţărilor mai dezvoltate.
Etapa
a doua a programului de sănătate publică al Parlamentului European şi al
Comisiei Europene, derulat din 2001 până în 2006, desemnează din nou ca
principal obiectiv crearea unui sistem
eficient de monitorizare a stării de sănătate, care „este indispensabil
pentru colectarea şi prelucrarea datelor şi analiza lor la nivel comunitar, în
vederea schimbului de date fezabile, sigure, obiective şi comparabile, necesare
informării mai bune a populaţiei la nivelul comunităţii şi al ţărilor membre şi
elaborării politicilor şi strategiilor cât mai eficace în vederea protejării sănătăţii
la cel mai înalt rang posibil“. Se stipulează, totodată, necesitatea creării
unei organizaţii dedicate să coordoneze şi integreze sistemele naţionale de
monitorizare.
Paralel
şi simultan cu armonizarea activităţii de monitorizare a stării de sănătate, în
Uniunea Europeană se derulează şi programul
preferenţial pentru standardizarea şi unificarea indicatorilor de sănătate:Integrated approach to establishing
European Community Health Indicators (ECHI). În cadrul acestui program, în
2001, a fost finalizată o listă a
indicatorilor de sănătate, grupaţi în patru domenii de interes: factori
demografici şi contextul socio-economic; starea de sănătate; factorii
determinanţi ai sănătăţii; sistemul promovării şi ameliorării sănătăţii. În
2002, s-a trecut la etapa a doua a proiectului. În prezent, setul de indicatori
ECHI, în forma sa completă, cuprinde 88
de indicatori de sănătate, iar în forma scurtă 40 de indicatori de bază,
pentru care există date disponibile şi comparabile la nivelul Uniunii Europene.
Indicatorii ECHI care trebuie urmăriţi
sunt grupaţi în cinci mari domenii: Contextul demografic şi socio-economic;
Starea de sănătate; Determinanţii stării de sănătate; Serviciile de sănătate;
Promovarea sănătăţii.
Monitorizarea
sănătăţii, în această accepţiune modernă, constă din două tipuri de acţiuni: prima, bazată pe crearea de registre şi ţinerea
evidenţelor complete de pacienţi (pasivă),
iar cea de-a doua constă în studiile asupra stării de sănătate (activă). În prima categorie de activităţi
sunt incluse evidenţele de naşteri, decese, avorturi, dar şi de bolnavi cronici
(de exemplu, registre de cancer, de diabet, de infarct miocardic acut etc.), împreună
cu sistemul de raportare obligatorie a bolilor transmisibile. Cel de-al doilea
tip de acţiuni se realizează prin evaluarea
periodică a stării de sănătate a populaţiei generale, planificată, elaborată
şi repetată periodic (de exemplu, din cinci în cinci ani), dar şi evaluarea ţintită, tematică, ocazională
a unor probleme, fenomene şi comportamente legate de sănătate (fumatul,
consumul de alcool sau de droguri, studii asupra unor substanţe şi factori cu
oncogenitate din mediu etc.) şi alte studii epidemiologice longitudinale şi
transversale.
Valoarea
adăugată a noilor metode complexe, numite generic sisteme de monitorizare a stării de sănătate, constă în colectarea,
obţinerea prin chestionare, cercetare axată pe aspecte comportamentale a unui
surplus de informaţii şi date statistice care nu pot fi colectate din
statisticile clasice de îmbolnăviri, evidenţe şi registre ale instituţiilor
sanitare, oricât de exhaustive şi riguroase ar fi acestea. Fără cunoaşterea
lor, nu se poate realiza o planificare responsabilă şi realistă în sistemul
sanitar, care va funcţiona haotic, divergent şi ineficient, cu mari pierderi de
resurse. Doar aceste metode avansate de evaluare şi monitorizare a stării de sănătate
permit cercetarea conexiunilor concrete şi evidenţierea determinismului la
nivel individual dintre anumite stări morbide (de exemplu hipertensiunea
arterială, bolile cardiovasculare) şi anumiţi factori determinanţi ai sănătăţii,
constituiţi în factori de risc pentru boală (fumatul, sedentarismul).
Situaţia din România
La
noi, timp de 22 de ani, poate în urma compromiterii profunde în era comunistă a
noţiunii de planificare, dar şi din cauza duratei scurte a carierei
(determinate politic) celor care ar trebui să garanteze elaborarea politicilor
de sănătate pe baza procedurii descrise mai sus, acest ciclu nici nu a fost iniţiat.
Nu s-a stabilit nici măcar momentul zero, adică nu s-a elaborat niciodată un prim raport naţional de sănătate, în
accepţiunea modernă descrisă mai sus. Probabil că întocmirea lui nici nu ar fi
posibilă cu metodele aplicate, caracteristice secolului trecut dar practicate
de serviciile de epidemiologie şi statistică sanitară judeţene, uitate sau
devastate de aşa-zisele reforme din sistemul sanitar românesc.
Eşecul
sistematic al politicilor de sănătate din România are la bază, printre alte
cauze, şi necunoaşterea exactă a situaţiei reale a stării de sănătate a populaţiei
din România. Statisticile noastre actuale de morbiditate şi ale indicatorilor
de sănătate sunt deficitare, la congrese cităm date statistice europene sau
americane drept argumentaţie ştiinţifică pentru deciziile noastre terapeutice…
Iată
câteva cauze văzute din perspectiva direcţiilor de sănătate publică:
1.
Sistemul de raportare statistică şi colectare a datelor este neperformant, învechit,
moştenit din secolul trecut, axat pe patologia infecţioasă (boli
transmisibile), deşi actualmente bolile netransmisibile (cronice) constituie
majoritatea patologiei şi consumă cea mai mare parte a resurselor alocate sănătăţii.
2.
Majoritatea epidemiologilor din direcţiile de sănătate publică au fost formaţi
după o curriculă depăşită, dominată de preconcepţia că bolile netransmisibile
„nu cad în sarcina epidemiologilor“ (una din cauzele eşecului vaccinări
anti-HPV iniţiate în 2008).
3.
Disciplina de raportare este precară.
3.1.
Furnizorii privaţi de servicii medicale (mai ales specialiştii din ambulatoriul
de specialitate) nu raportează corect (deloc?). De exemplu, avorturile
efectuate în cabinete particulare nu sunt raportate decât sporadic.
3.2.
Raportările bazate pe sistemul DRG, colectate din spitale, generează distorsionări
din considerente financiare. Firmele de audit şi consultanţă DRG recomandă
diagnostice, comorbidităţi şi complicaţii aducătoare de finanţare, astfel că
statisticile obţinute prin Casa Naţională de Asigurări de Sănătate şi Şcoala Naţională
de Sănătate Publică, Management şi Perfecţionare în Domeniul Sanitar Bucureşti
nu reflectă patologia reală.
3.3.
Distribuţia patologiei urban/rural din raportările medicilor de familie nu
poate fi validată ştiinţific, deoarece, în raportările statistice, încadrarea
cazurilor se face după sediul social al cabinetului medicului de familie, care
nu mai corespunde noţiunii vechi de „circumscripţie“, deci nu furnizează date
despre domiciliul pacienţilor (pacienţii unui medic din urban pot proveni din
localităţi rurale şi invers).
3.4.
Tendinţa medicilor de familie, lipsiţi de pregătire şi instrucţie în domeniul
statisticii medicale şi confruntaţi cu lipsa definirii unitare a criteriilor
exacte de încadrare a bolilor şi diagnosticelor, este de a raporta prin prisma
profesională, subiectivă.
3.5.
Lipsa sistemului statistic naţional unitar informatizat, deşi toţi medicii de
familie şi spitalele dispun de calculatoare şi sunt familiarizaţi cu raportările
online. În momentul de faţă, unele rapoarte ale direcţiilor de sănătate publică
sunt trimise sub forma unor tabele completate de mână (sic!), prin curier, la Centrul Naţional de Statistică şi
Informatică în Sănătate Publică, iar prelucrarea lor informatizată la nivelul
direcţiei de sănătate publică se face doar din iniţiativa personală a unor
conducători şi se loveşte frecvent de rezistenţa statisticienilor medicali instruiţi
pe vechiul sistem.
De ce date dispunem?
Registrele de diabet, de cancer, de infarct
miocardic acut, registrul renal pentru dializaţi au ameliorat parţial situaţia
raportărilor, dar nici registrele nu sunt complete (vezi registrul de cancer
sau cel de infarct), iar unele chiar lipsesc: registrul de HTA, de boli imune şi
autoimune, de obezitate, cel renal pentru predializă etc.
Faza de colectare a datelor în studiul
epidemiologic populaţional general intitulat „Programul Naţional de Evaluare a
Stării de Sănătate a Populaţiei“ (PNESSP) s-a încheiat de peste doi ani, în
ianuarie 2009. Unele rezultate parţiale preliminare au fost publicate înainte
de finalizare, dar analiza şi evaluarea ştiinţifică finală a datelor colectate
nu s-a efectuat până în prezent. Până în momentul de faţă, nicio analiză
fundamentată ştiinţific nu a fost făcută de vreun for ştiinţific de prestigiu,
recunoscut în domeniul medical şi statistic, asupra bazei de date imense create
prin acest program; s-au făcut doar declaraţii cu încărcătură politică, care
nu-şi au locul şi în demersul ştiinţific şi nu sunt argumente acceptate de
metodologia cercetării ştiinţifice, nici pro, nici contra.
Din comunicatul Ministerului Sănătăţii din
2010, rezultă că: „PNESSP a fost organizat şi derulat printr-o metodologie
originală (…) şi foarte costisitoare, în comparaţie cu metodologiile de
evaluare utilizate în Europa“. În continuare, se face o analiză financiară amănunţită
a costurilor programului derulat din iulie 2007 până în ianuarie 2009, utilă
probabil organismelor de control financiar, dar fără relevanţă în evaluarea
consistenţei bazei de date create. Chiar dacă nu este enunţată în mod direct,
este conturată intenţia de a se renunţa definitiv la prelucrarea datelor
colectate în cadrul programului de către medicii de familie.
În judeţul Harghita, am efectuat un studiu
prin chestionarea anonimă a tuturor medicilor de familie (N = 153) asupra
percepţiei lor despre derularea şi beneficiile PNESSP. Rata de răspuns a fost
de 88,88% din cei chestionaţi, iar 84% din repondenţi ar dori ca datele
colectate de la pacienţi să fie prelucrate ştiinţific. Medicii de familie din
Harghita apreciază că 75% din populaţia zonei în care îşi desfăşoară
activitatea s-a prezentat la medic pentru a participa în program. Aprecierea
este similară cu datele oficiale ale Direcţiei de Sănătate Publică şi ale Casei
Judeţene de Asigurări de Sănătate Harghita, care au pus în evidenţă, la încheierea
programului (ianuarie 2009), o rată de participare de peste 71% în judeţ (cea
mai mare din ţară). Documentele de la nivelul judeţului vin în contradicţie cu
rata de participare cea mai ridicată declarată de reprezentantul Ministerului Sănătăţii
în 2010, care greşise şi judeţul.
68% din medicii de familie se folosesc şi în
prezent de datele clinice şi de laborator stocate de ei în cadrul PNESSP, 82%
din repondenţi apreciază rolul educativ asupra sănătăţii populaţiei al participării
la program, iar 99% sunt convinşi că acest program a avut un rol însemnat în
stabilirea diagnosticului precoce al unor boli în cazul pacienţilor lor şi al
populaţiei în general. Rezultatele parţiale ale studiului au fost prezentate la
manifestări ştiinţifice, iar concluziile finale vor fi publicate în curând.
Aceste concluzii mă îndreptăţesc să formulez
propunerea ca experţi recunoscuţi în prelucrarea datelor statistice şi
monitorizarea sănătăţii, cercetători independenţi, neimplicaţi în vreun fel în
planificarea, derularea sau stoparea înainte de termen a programului (experţi
ai Organizaţiei Mondiale a Sănătăţii, de exemplu) să analizeze datele colectate
în cadrul PNESSP prin prisma valorii lor ştiinţifice. Numai ei ar putea să se
pronunţe asupra fezabilităţii valorificării bazei de date şi oportunităţii ca
aceste date să fie prelucrate cu metodele statisticii şi informaticii moderne,
capabile să corecteze şi să elimine evidentele distorsiuni ale rezultatelor
cauzate de imperfecţiunea metodei. Faptul că Institutul Naţional de Statistică
a publicat un „Studiu privind starea de sănătate a populaţiei“, în 2008,
efectuat pe un eşantion reprezentativ la nivel naţional şi al regiunilor de
dezvoltare, ale cărui rezultate sunt aproximativ identice cu rezultatele parţiale
obţinute la un an de la derularea PNESSP, susţine propunerea mea. Nu mai sunt
resurse pentru repetarea şi corectarea acestui amplu şi nereuşit experiment,
dar resursele cheltuite vor fi cu adevărat şi în totalitate irosite doar dacă
se blochează în continuare accesul cercetătorilor la datele care îşi pierd din
valoare pe zi ce trece. Prelucrarea cu instrumente statistice şi informatice
performante nu ar mai costa foarte mult, dar, fără parcurgerea acestei faze,
ipoteza că PNESSP a fost un eşec total nu poate fi susţinută ştiinţific cu
responsabilitate.
Concluzii
Dacă dorim ca politicile de sănătate
elaborate pentru salvarea sistemului sanitar românesc să fie fundamentate şi
fezabile, este necesară şi urgentă
implementarea sistemului de monitorizare a stării de sănătate a populaţiei,
care să cuprindă atât registrele şi sistemul de raportare statistică a morbidităţii,
cât şi evaluarea planificată şi periodică a sănătăţii populaţiei care nu intră în
contact cu sistemul sanitar (considerată sănătoasă), repetată sistematic, după
modelul elaborat ştiinţific propus de organismele internaţionale.
Există numeroase modele funcţionale
utilizate în alte ţări europene, care pot fi preluate şi adaptate. Datele pot
fi prelucrate prin softuri dedicate statisticii sanitare moderne, generându-se
astfel un raport naţional periodic
despre starea de sănătate a populaţiei, care să constituie fundamentarea
politicilor de sănătate, adică a strategiei
naţionale de sănătate pe termen lung, oferind şi posibilitatea ajustărilor
periodice a politicilor de sănătate în funcţie de rezultatele noilor evaluări.
Acesta ar obliga toţi factorii politici, chiar şi efemeri, la respectarea
principiilor prestabilite şi a direcţiei de acţiune, crescând puterea
argumentelor specialiştilor din domeniul medical.
Aceasta ne
lipseşte pentru a putea discuta responsabil şi profesionist despre proiectul
noii legi a sănătăţii.