Mortalitatea maternă şi
cea infantilă sunt considerate indicatori sintetici ai stării de sănătate a
unei comunităţi, reflectând acţiunea atât a factorilor economico-sociali şi de
mediu, cât şi a celor ce ţin de sistemul de servicii de sănătate. Aceste grupe
populaţionale au o mare importanţă demografică şi socio-economică, necesită îngrijiri
particulare şi asistenţă medicală preferenţială.
Anual, în lume,
358.000 de femei decedează în timpul sarcinii şi naşterii, iar 7,6 milioane de
copii mor înainte de cinci ani. Peste jumătate din decesele materne sunt
cauzate de hemoragii majore (35%) şi hipertensiune (18%). La copii, cel mai
mare risc de deces este în primele 28 de zile de viaţă, atunci înregistrându-se
40% din toate decesele la grupa de vârstă 0–5 ani, printre cauze numărându-se
prematuritatea, asfixia şi infecţiile severe.
La începutul anului
1990, România avea cea mai mare mortalitate maternă şi infantilă din Europa şi
una din cele mai ridicate din lume. Pentru a soluţiona această majoră problemă
de sănătate, Ministerul Sănătăţii a iniţiat un program naţional, ale cărui
rezultate bune nu au încetat să apară. Sunt acestea la nivelul obiectivelor
propuse?
Recent, Ministerul Sănătăţii şi Institutul
pentru Ocrotirea Mamei şi Copilului „Prof. dr. Alfred Rusescu“ Bucureşti (în
calitate de coordonator tehnic), au
organizat un atelier de lucru în care a fost realizată analiza de impact a Programului naţional de sănătate a femeii şi
copilului. La reuniune au participat cadre didactice şi medici din
specialităţile obstetrică-ginecologie, neonatologie, pediatrie, din întreaga ţară,
reprezentanţi ai MS, ai direcţiilor de sănătate publică judeţene. Au fost
prezentate şi discutate rapoarte, s-a analizat situaţia mortalităţii
materno-infantile în cadrul unor mese rotunde, s-au tras concluzii privind rezultatele
şi s-au lansat propuneri pentru îmbunătăţirea programului.
Mortalitatea
maternă
Dl conf. dr. Nicolae Suciu, managerul IOMC
„Alfred Rusescu“, a discutat despre Mortalitatea
maternă în România (2006–2010), aşa cum rezultă din datele oficiale centralizate
la nivelul MS (un raport realizat de conf. dr. Nicolae Suciu, dr. Şerban
Nicolescu, prof. dr. Gheorghe Bănceanu, prof. dr. Bogdan Marinescu, dr. Szabo
Béla). Rata mortalităţii materne a fost între 0,13 şi 0,15 (medie 0,14) la 1000
de născuţi vii, de şase ori mai mică faţă de cea din 1990 (0,84‰). Rata medie a
deceselor prin risc obstetrical direct a fost 0,1‰. Rata mortalităţii prin
avort a avut o scădere progresivă de la 0,05‰ în 2006, la 0,36‰ în 2009, pentru
a reajunge anul trecut la 0,05‰ născuţi vii.
Se constată creşterea progresivă a riscului
de deces între 20 şi 34 de ani şi o creştere bruscă la femeile cu vârste între
35 şi 44 de ani.
Este cunoscut faptul că luarea în evidenţă
precoce a sarcinii şi urmărirea ei printr-o consultaţie prenatală de calitate
constituie principalul mijloc de prevenire a mortalităţii materne, prin
depistarea din timp a riscurilor obstetricale existente şi direcţionarea
cazurilor către unităţi specializate. În perioada analizată, 55,59% din femeile
decedate prin risc obstetrical direct nu au fost luate în evidenţă şi numai o
cincime din ele au fost cunoscute din primele trei luni de evoluţie a sarcinii,
ceea ce evidenţiază calitatea slabă a consultaţiei prenatale. Cele mai multe
decese produse prin risc obstetrical direct (45,6%) au avut loc în lăuzie, iar
26,14% în timpul naşterii.
Existenţa avorturilor autoprovocate (54 în
2010, 238 în perioada 2006–2010) prin metode empirice e o dovadă a lacunelor în
educaţia sanitară. Din totalul de 51 de avorturi ce au cauzat decesul matern în
2010, 31 au fost provocate. În mediul rural este necesară o campanie intensă de
educaţie sanitară şi planificare familială, cu accesibilitate crescută la
mijloacele moderne de contracepţie, deoarece aici se înregistrează cea mai mare
proporţie a deceselor prin avort provocat (71,58%). O atenţie deosebită trebuie
acordată educaţiei sanitare în şcoli şi cu tinerele cupluri, având în vedere
numărul mare de decese prin avort provocat la vârste foarte tinere (trei la vârsta
sub 20 de ani; patru la 20–24 de ani, în 2010).
Mortalitatea maternă e condiţionată de
factori multipli şi complecşi. Printre ei se numără lipsa de educaţie, ignoranţa,
iresponsabilitatea şi necooperarea gravidelor, precum şi erorile din asistenţa
medicală (depăşirea competenţelor stabilite, asistenţă medicală de proastă
calitate în unităţi private, incorectitudine în completarea documentelor
medicale, neprezentarea şefului de secţie la solicitarea pentru un caz grav,
nesupraveghrea postoperatorie, neefectuarea controlului manual post-partum,
travalii supravegheate doar de moaşe, dirijare greşită a travaliului,
neefectuarea trombofilaxiei postoperatorii după cezariene cu risc, chiuretaje
uterine intempestive, efectuate după expulzia produsului de concepţie la avorturi
complicate prin infecţie etc.).
Au
fost formulate propuneri de acţiuni pentru scăderea mortalităţii materne: • încadrarea
unităţilor sanitare cu personal conform normativelor • campanii de informare,
educare şi conştientizare privind consultaţiile prenatale • motivarea,
stimularea medicilor de familie în activitatea de supraveghere a gravidelor şi
examene de bilanţ la sugari • auditarea şi creditarea standardelor şi
protocoalelor în obstetrică-ginecologie • revitalizarea reţelei de planificare
medicală • întâlniri anuale ale specialiştilor OG şi neonatologi din ţară
pentru analiză • reconsiderarea rolului moaşelor şi încadrarea lor în reţeaua
spitalicească • suplimentarea metodologiei privind sistemul de analiză confidenţială
a deceselor materne, actualizat, coordonat şi implementat de Societatea de
Obstetrică şi Ginecologie din România.
Sănătatea
copilului
Dl dr. Alin Stănescu a prezentat raportul Repere ale sănătăţii copilului în România,
2010 (realizat în colaborare cu sociolog Ecaterina Stativă, dr. Petronela
Stoian şi dr. Mihaela Antal).
Copiii (0–18 ani) – aproximativ 22% din
populaţia ţării – prezintă particularităţi biologice caracterizate prin schimbări
profunde şi rapide, sunt mari consumatori de servicii medicale. Cauza
determinantă a evoluţiei mortalităţii infantile este cea socio-economică.
Serviciile medicale pot contribui la ameliorarea stării de sănătate în măsura în
care sunt accesibile şi adaptate populaţiei. Din cele opt obiective ale dezvoltării
mileniului, adoptate de Adunarea Generală a ONU în 2000, obiectivul 4 prevede
reducerea cu două treimi, în perioada 2000–2015, a mortalităţii la copiii cu vârsta
sub 5 ani. Obiectivele asumate de ţara noastră pentru aceeaşi perioadă: înjumătăţirea
ratei mortalităţii copiilor cu vârsta 1–4 ani şi reducerea cu 40% a celei
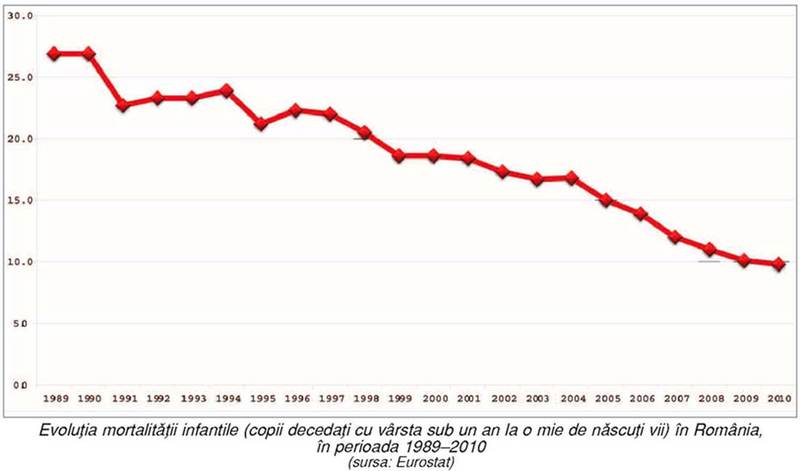
infantile. Anul trecut, mortalitatea infantilă a fost 9,8‰ nou-născuţi (în 2000
– 20,5), iar mortalitatea 1–4 ani – 0,49‰. Iată situaţia în alte câteva ţări
europene‰: Republica Moldova – 12,8; Ucraina – 9,3; Bulgaria – 8,6; Rusia –
8,1; Ungaria – 5,1; Grecia – 3,3; Cehia, Slovenia – 2,8. În ţară, cifrele cele
mai mari sunt înregistrate în regiunea de sud-est – 12; iar cele mai mici în centru – 8,7. Principalele cauze de
deces 0–1 an: cauze perinatale – 34,4%; anomalii congenitale 24,8%, iar la
grupa 1–4 ani, 66,5% – accidente; 14,1% – afecţiuni respiratorii; 5,2% –
anomalii congenitale.
Mortalitatea neonatală (5,5‰ născuţi vii în
2010) constituie peste jumătate din mortalitatea infantilă (MI). Greutatea mică
la naştere (≤ 2.500 g) are o pondere importantă în MI.
Mortalitatea infantilă, după locul decesului
(exclusiv decedaţii în maternităţi), arată astfel: 58% în spital şi 42% la
domiciliu. În 2010 au decedat la domiciliu 337 de copii, din care 90% neasistaţi
medical. 68% din cauze au fost afecţiuni ale aparatului respirator.
În ceea ce priveşte indicatorii de
mortalitate, există diferenţe, uneori mari între judeţe (de exemplu la
mortalitatea neonatală, media pe ţară – 5,5‰, Brăila – 9,9; Dolj – 1,9). Nu
este clar dacă ele sunt datorate inegalităţii dezvoltării social-economice,
calităţii serviciilor medicale sau (in)corectitudinii raportărilor. Situaţia
necesită o analiză pertinentă.
Bolile
cronice (hipotiroidismul, fenilcetonuria, fibroza chistică etc.) au o pondere
din ce în ce mai crescută în morbiditatea infantilă. E bine ştiut că depistarea
precoce poate preveni apariţia complicaţiilor şi că tratamentul adecvat îmbunătăţeşte
calitatea vieţii şi inserţia socială.
Concluzii:
mortalitatea infantilă este crescută; accidentele la grupa de vârstă 1–4 ani au
incidenţă mare; proporţia copiilor decedaţi la domiciliu neasistaţi medical e îngrijorătoare;
se constată insuficienţa serviciilor de suport comunitar (în special rural) şi
a capacităţilor de intervenţie în malformaţiile congenitale.
Printre propunerile pentru scăderea mortalităţii
infantile se numără: • recunoaşterea problemei şi estimarea importanţei
acesteia, prin crearea de registre de boală • priorităţi la finanţare, instituţii
coordonatoare • elaborarea de ghiduri de diagnostic şi tratament şi de
protocoale de uz intern • crearea unui sistem de monitorizare a calităţii • continuitatea
îngrijirilor neonatologie–pediatrie–comunitate.
În ceea ce priveşte îmbunătăţirea activităţii
în neonatologie, dna prof. dr. Silvia Stoicescu a punctat dezideratele: • continuarea
intervenţiilor cuprinse în Programul naţional de sănătate a femeii şi copilului
privind screeningul neonatal pentru retinopatie, luxaţie congenitală de şold,
malformaţii renale • ierarhizarea maternităţilor private similar celor de stat •
contracte între maternităţile de nivel inferior şi cele de nivel superior,
pentru transferul/preluarea cazurilor de nou-născuţi ce nu pot fi rezolvate • respectarea
regionalizării • restructurarea secţiilor de terapie intensivă neonatală din
toate maternităţile, pentru deblocarea celor de nivel 3, supraaglomerate • intrarea
în legalitate a Ordinului m.s. nr. 910/2010, prin publicarea în Monitorul
Oficial • întocmirea protocoalelor OG–NN cu privire la administrarea
cortizonului antenatal, a surfactantului la prematuri, reanimarea nou-născutului
• intensificarea transportului in utero al
nou-născuţilor cu risc şi îmbunătăţirea transportului postnatal, prin transfer
rapid (24 de ore) în clinici care pot rezolva cazurile • suplimentarea
personalului superior şi mediu în toate secţiile de neonatologie • continuarea
elaborării de ghiduri în neonatologie şi de protocoale pe baza ghidurilor
existente.
Nutriţia copiilor sub doi ani
StudiulEvaluarea eficienţei intervenţiilor
incluse în programele naţionale privind nutriţia copiilor sub doi ani –
le-a avut drept autoare pe dr. Michaela Iuliana Nanu, dr. Florentina Moldovanu,
Cornelia Novak, sociolog Ecaterina Stativă, prof. dr. Silvia Stoicescu. Se
cunoaşte faptul că malnutriţia este primul determinant al bolilor la copii şi că,
în statele în curs de dezvoltare, se asociază cu jumătate din decesele anuale
ale copiilor sub cinci ani. Studiul a avut ca scop evaluarea statusului nutriţional
al copilului până la doi ani, a practicilor nutriţionale şi a modalităţilor de
implementare a programelor naţionale de sănătate cu rol în profilaxia deficienţelor
nutriţionale la copil şi la femeia gravidă. Au fost incluşi 2.117 copii în vârstă
de 0–24 de luni; 1.002 mame ale copiilor (în vârstă de 0–12 luni); 486 de
gravide în ultimul trimestru de sarcină.
Rezultate
obţinute:
• Creştere şi dezvoltare. Prevalenţa greutăţii
mici pentru talie – 10,4% în 2010, faţă de 4,4% în 2004 – pune în discuţie
deficite nutriţionale severe, atribuibile unui mediu economic şi/sau educaţional
precar, cu posibile efecte serioase asupra sănătăţii copilului. Greutatea mare
pentru talie indică un exces alimentar cantitativ sau calitativ, ce predispune
la obezitate şi risc crescut de boli metabolice şi cardiovasculare la
maturitate. Prevalenţa sa a fost 5,4% în 2010, faţă de 4,2% în 2004.
• Profilaxia anemiei feriprive la sugar. S-au
realizat progrese în ceea ce priveşte reducerea ponderii formelor medii şi
grave de anemie, dar se menţin diferenţe de prevalenţă a anemiei în funcţie de
mediul de rezidenţă, nivelul de educaţie a mamei, rangul copilului. Reţeaua de
medicină de familie a jucat rolul predominant în implementarea acestei
profilaxii. Au fost totuşi relevate deficienţe în modul de administrare
profilactică a preparatelor de fier, în ceea ce priveşte vârsta de debut, doza,
modul şi durata administrării.
• Profilaxia rahitismului carenţial. Peste
90% din copii au fost incluşi în acest program, cu diferenţe urban/rural şi în
funcţie de nivelul de educaţie a mamei. S-au semnalat totuşi deficienţe de
administrare a vitaminei D în ceea ce priveşte iniţierea, doza, modul de
administrare şi durata profilaxiei. 44% din copii primiseră un preparat cu
calciferol în cabinetul MF şi numai 8% în maternităţi (mult sub indicatorii
preconizaţi în programele naţionale). Durata profilaxiei până la 18 luni s-a
respectat la 55% din copii.
• Profilaxia anemiei feriprive la femeia
gravidă. În 2010, anemia la gravide a avut în continuare o prevalenţă
crescută (41,3%), similară ţărilor în curs de dezvoltare. S-au constatat
deficienţe privind complianţa la tratament, modul de administrare a
preparatelor de fier şi durata de administrare. Faţă de anul 2004, s-a
constatat o prevalenţă net superioară (50%) a profilaxiei cu acid folic.
Medicul de familie a jucat rolul cel mai important în aceste activităţi de
profilaxie.
prevalenţă net superioară (50%) a profilaxiei cu acid folic.
Medicul de familie a jucat rolul cel mai important în aceste activităţi de
profilaxie.
• Creşterea accesului, a calităţii şi a
eficienţei serviciilor medicale specifice pentru gravidă şi lăuză. „Caietul
gravidei“ a ajuns doar la jumătate din femeile vizate. Documentul constituie un
instrument util pentru informarea asupra profilaxiilor, a programării consultaţiilor
prenatale şi a evoluţiei sarcinii.
• Situaţia alăptării, analizată prin
prisma indicatorilor recomandaţi de OMS:
–
Iniţierea timpurie a alăptării – în prima jumătate de oră – s-a realizat la
8,3% din copii; proporţia a fost de trei ori mai mare în „spitalele prietene
ale copiilor“ certificate de UNICEF. Vârsta
mediană la care s-a iniţiat alăptarea a fost 6,8 ore în acestea şi 11,9 ore în
celelalte spitale. La aproape 40% din copiii născuţi pe cale vaginală se iniţiase
alăptarea în primele patru ore de viaţă, faţă de 9% – la cei născuţi prin
cezariană.
– Alăptarea exclusivă. Rata alăptării
exclusive a fost 12,6%. Durata medie a acesteia pentru copiii 0–6 luni a fost de 2,43 luni. Prevalenţa a fost
15,4% în mediul urban şi 9,8% în rural.
– Alăptarea predominantă pentru copiii sub şase
luni a avut o rată de 20,4%. În primele trei luni de viaţă, jumătate din copii
erau alăptaţi exclusiv sau predominant, dar la patru luni, ponderea lor a scăzut
la 25%.
– Prevalenţa oricărei alăptări la şase luni
a fost 49,4%.
– Rata alăptării continuate la vârsta de 12
luni – 21,3%.
– Rata copiilor în vârstă de până la un an alăptaţi
vreodată – 93%.
– Durata medie pentru orice tip de alăptare
– 9,93 luni.
• Educaţia
pentru alăptare în timpul sarcinii şi lăuziei. Doar 56% din mame au vorbit,
în timpul sarcinii, cu medicul curant, despre alăptare şi doar o treime au
afirmat că au fost instruite în maternitate asupra alăptării exclusive, iar o
cincime – că nu au primit vreo informaţie despre alăptare în maternitate.
• Evaluarea
practicilor de hrănire a copiilor până la doi ani.
– Introducerea alimentelor solide şi semisolide.
Până la vârsta de 9 luni, toţi copiii nealăptaţi şi aproape toţi cei alăptaţi
(97%) au avut în dietă un aliment complementar.
–
Dieta minim diversificată. O treime din copiii sub un an nu aveau dieta minim
diversificată, prin consumul de alimente din cel puţin trei grupe alimentare,
prevalenţa fiind mai crescută în rural. După vârsta de un an, ponderea a
crescut la 85%. Oul a fost alimentul cel mai rar întâlnit la toate grupele de vârstă.
Medicii de familie intervin prea puţin sau deloc în alegerea dietei copiilor.
–
Consumul unor alimente bogate în fier s-a constatat la mai puţin de jumătate
din copiii sub un an, proporţia maximă (65%) fiind la segmentul de vârstă
18–23,9 luni.
– Frecvenţa minimă a meselor. Proporţia
copiilor care beneficiază de numărul adecvat de mese a fost 83% la grupa de vârstă
6–11,9 luni şi 90% la 18–23,9 luni.
– Frecvenţa minimă a meselor de lapte pentru
copiii nealăptaţi. Ponderea celor care au numărul de mese asigurat scade de la
77% pentru grupa de vârstă 6–11,9 luni la 45% pentru 18–23,9 luni.
– Dieta mimim acceptabilă. Cel mai afectat
grup a fost cel al copiilor alăptaţi, în vârstă de 6–11,9 luni (48%).
Pentru îmbunătăţirea indicatorilor alăptării
şi a practicilor de nutriţie a copiilor până la doi ani este necesară
elaborarea de către MS a unei politici naţionale privind alăptarea şi nutriţia
copiilor sub cinci ani. Domeniile majore care trebuie vizate prin această
politică sunt: îmbunătăţirea calităţii comunicării pentru schimbarea
comportamentelor, creşterea impactului şi a vizibilităţii Codului internaţional
de marketing privind substituenţii de lapte matern; încurajarea extinderii iniţiativei
„spital prieten al copiilor“; sprijinirea cercetării în domeniul alăptării şi
nutriţiei copilului mic.
Ce-i
de făcut?
Recomandări pentru creşterea eficacităţii
programelor: • combinarea strategiilor de abordare pentru populaţia generală
cu strategii la risc înalt, destinate anumitor grupuri defavorizate (mediu
rural, nivel socio-economic scăzut) • intervenţiile legate de profilaxia
anemiei feriprive şi a rahitismului la copil trebuie să beneficieze de sisteme
mai active de monitorizare şi raportare, de instruirea medicilor de familie şi
de o campanie de educare a mamelor • elaborarea unui program de monitorizare a
corectitudinii respectării protocoalelor de administrare a preparatelor de fier
şi vitamina D în reţeaua medicală primară • îmbunătăţirea colaborării
interdisciplinare şi interinstituţionale în diagnosticul şi profilaxia tulburărilor
nutriţionale, continuarea în comunitate a intervenţiilor din spitale • dezvoltarea
unor acţiuni de educaţie nutriţională, iniţiate în maternitate şi continuate de
MF • întărirea reţelei de asistenţă comunitară, care să consilieze mamele şi să
monitorizeze îngrijirea copiilor.
Din Evaluarea
programului de sănătate (autori: conf. dr. Nicolae Suciu, dr. Michaela
Nanu, dr. Mihaela Bardoş, dr. Petronela Stoian) au fost prezentate activităţi
propuse pentru includerea în program: • Intervenţii noi: screening neonatal
pentru alte afecţiuni metabolice decât fenilcetonurie şi hipotiroidie;
screeningul luxaţiei congenitale de şold; prevenirea transmiterii verticale în
perioada perinatală a antigenului HBs etc.; • reintroducerea unor intervenţii
anterioare: şcoala mamei; riscul oncogen; infertilitate; asistenţa comunitară;
extinderea sistemului „rooming-in“ din maternităţi; Supravegherea dezvoltării
copiilor în unităţi de învăţământ.
De asemenea,
au fost subliniate punctele forte şi componentele deficitare ale programului.
Pentru eficientizarea programului naţional de sănătate a femeii şi copilului,
sunt necesare măsuri pe multiple planuri: • îmbunătăţirea
managementului – organizarea unor întâlniri periodice ale coordonatorului
naţional cu coordonatorii locali şi între DSP-uri, MS şi IOMC pentru un program
de lucru unitar; realizarea unor machete de raportare cu indicatori care să
reflecte eficienţa programului; reintroducerea programului informatic de raportări;
evaluare periodică a programelor prin studii de specialitate • financiar – stabilirea bugetului
programelor, la începutul anului; finanţare în funcţie de nevoi; demararea la
timp a procedurilor de achiziţie la nivel naţional şi furnizarea produselor
specifice • legislative – reactualizarea,
modificarea sau completarea unor prevederi legislative, revizuirea unor
metodologii de lucru; reducerea numărului de subprograme şi intervenţii şi
alocarea de fonduri suficiente şi la timp pentru programele care şi-au dovedit
eficienţa.
 prevalenţă net superioară (50%) a profilaxiei cu acid folic.
Medicul de familie a jucat rolul cel mai important în aceste activităţi de
profilaxie.
prevalenţă net superioară (50%) a profilaxiei cu acid folic.
Medicul de familie a jucat rolul cel mai important în aceste activităţi de
profilaxie.