Este
foarte greu, pentru orice privitor, să vadă, să înţeleagă sau să experimenteze
moartea creierului la o persoană a cărei inimă încă bate, în pofida faptului că
aparatul care asigură ventilaţia este obligatoriu necesar pentru a menţine
această aparenţă.
Noţiunea de moarte cerebrală a fost introdusă în stabilirea decesului după ce
progresul medical a însemnat că utilizarea aparatului de ventilaţie artificială
şi a terapiei intensive poate susţine funcţionarea unor organe umane în pofida
pierderii unităţii organismului în integritatea sa. Conform tuturor uzanţelor,
moartea cerebrală nu este un sinonim
pentru deces, nu implică decesul şi
nici nu este echivalentă cu acesta;
moartea cerebrală este deces. Mai
mult, utilizarea termenului de moarte cerebrală nu înseamnă că ar fi mai multe
tipuri de moarte, ci doar identifică o anumită etapă dintr-o secvenţă de
evenimente ce constituie moartea unei persoane: încetarea ireversibilă a
tuturor activităţilor vitale ale creierului (prin creier înţelegând emisferele
cerebrale şi trunchiul cerebral). Deşi creierul este mort, funcţionarea
celorlalte organe poate fi asigurată, direct sau indirect, cu mijloace
artificiale.
Conform opiniei specialiştilor, odată
constatată moartea cerebrală a unei persoane, aparţinătorilor acesteia trebuie
să li se comunice că ruda lor a încetat din viaţă (nu că ar fi în moarte
cerebrală) şi că aparatele la care încă este conectată produc doar aparenţa vieţii. Trebuie evitate, în
aceste situaţii, expresii precum „aparate de suport vital“ sau „tratament“,
întrucât realitatea este că sistemele de suport sunt aplicate unui cadavru. De
altfel, conceptul de moarte cerebrală a fost necesar tocmai pentru a permite
întreruperea manevrelor intensive, care nu mai pot aduce niciun beneficiu unei
persoane care a încetat din viaţă.
Fiecare ţară are regulile ei
Cu toate că există un consens general în
privinţa conceptului propriu-zis, există diferenţe, de la o ţară la alta, în
mai toate aspectele legate de moartea cerebrală, începând cu definiţia,
continuând cu stabilirea etiologiei, perioada minimă de observaţie înainte de
formularea diagnosticului, pregătirea personalului medical care poate formula
diagnosticul, repetarea testării şi intervalul în care aceasta trebuie făcută,
modul în care trebuie efectuat testul de apnee, până la rolul şi necesitatea
investigaţiilor de confirmare a morţii cerebrale.
În fiecare ţară, regulile de declarare a morţii
cerebrale au fost adoptate după dezbateri ample, la care au participat nu doar
medici din diverse specialităţi – terapie intensivă, neurologie,
neurochirurgie, pediatrie, medicină internă, cardiologie, chirurgie de transplant,
medicină legală –, ci şi eticieni, avocaţi, clerici. De altfel, religia joacă
un rol important în adoptarea standardelor şi protocoalelor de declarare a morţii
cerebrale, date fiind nu atât preceptele, cât cutumele religioase şi vederile
diferitelor credinţe asupra sfârşitului vieţii şi, mai departe, asupra donării şi
transplantului de organe. Nu este deloc întâmplător faptul că ţările cu religii
puternic împământenite şi foarte influente au optat pentru legislaţii mai
stufoase, care implică obligatoriu mai mulţi medici şi efectuarea de teste de
confirmare, în pofida dovezilor din ţările cu politici mai liberale, în care nu
s-a înregistrat niciun caz de diagnostic greşit al morţii cerebrale şi nici
vreo revenire la viaţă a persoanelor declarate decedate prin moarte cerebrală
la care îngrijirile intensive au continuat şi după declararea decesului.
Problemele principale, în diagnosticul
actual al morţii cerebrale, sunt reprezentate de: cine trebuie să efectueze
examenul clinic şi dacă acesta este suficient pentru diagnostic; dacă sunt sau
nu utile testele de confirmare şi, similar, dacă acestea sunt sau nu necesare;
dacă există vreun consens internaţional sau dacă sunt organizaţii ştiinţifice
interesate să realizeze un astfel de consens.
Examenul clinic este suficient
La întrebarea noastră, profesorul Eelco F. Wijdicks, neurolog la Mayo
Clinic, de departe cel mai citat autor în domeniul morţii cerebrale, el semnând
atât ghidul din 1995 pentru declararea morţii cerebrale, cât şi actualizarea
din 2010, din partea Academiei americane de neurologie (AAN), ne-a răspuns fără
echivoc: examinarea clinică este suficientă pentru diagnostic şi nu este nevoie
nici de repetarea examinării, nici de teste suplimentare. Opiniile profesorului
Wijdicks pot părea destul de radicale, dar precondiţiile pentru ca un astfel de
examen să fie suficient  sunt experienţa medicului investigator, probitatea sa
profesională şi respectarea întru totul a ghidurilor existente. Eelco Wijdicks
afirmă că testele de confirmare nu sunt utile, dar nici măcar necesare şi îşi
exprimă speranţa că un consens internaţional va fi atins într-un orizont de
timp apropiat. De altfel, profesorul american este cooptat în majoritatea
grupurilor internaţionale de lucru pe tema morţii cerebrale.
sunt experienţa medicului investigator, probitatea sa
profesională şi respectarea întru totul a ghidurilor existente. Eelco Wijdicks
afirmă că testele de confirmare nu sunt utile, dar nici măcar necesare şi îşi
exprimă speranţa că un consens internaţional va fi atins într-un orizont de
timp apropiat. De altfel, profesorul american este cooptat în majoritatea
grupurilor internaţionale de lucru pe tema morţii cerebrale.
O poziţie oarecum similară are şi profesorul Robert E. Harbaugh, preşedintele
Asociaţiei americane a neurochirurgilor (AANS), directorul Institutului de
neuroştiinţe şi profesor de neurochirurgie la Pennsylvania State University,
care însă nuanţează un pic lucrurile. Din răspunsul pe care ni l-a dat, am reţinut
că determinarea morţii cerebrale ar trebui să fie un proces în doi paşi. Întâi,
evaluarea pacientului ar trebui să fie efectuată de un neurolog sau un
neurochirurg, care să se asigure că patogeneza disfuncţiei neurologice este
ireversibilă. Apoi, examinarea standardizată, conform ghidurilor, poate fi
realizată de medicul specialist neurolog, neurochirurg, ATI sau de un rezident
din anii mari din aceste specialităţi. La copil, pe lângă aceste specialităţi,
pot fi implicate şi neonatologia sau terapia intensivă pediatrică. Important,
preşedintele AANS ne precizează că nu pot fi eligibili pentru diagnosticarea
morţii cerebrale medicii implicaţi în coordonarea transplanturilor sau în
procesul de procurare a organelor. Spre deosebire de Eelco Wijdicks, Robert
Harbaugh consideră că nu este necesară realizarea unui consens internaţional
pentru diagnosticul morţii cerebrale.
Dr.
Jean-Pierre van Besouw, preşedintele Colegiului regal al anesteziologilor
din Marea Britanie, nu a dorit să îşi exprime o opinie personală pe această temă,
specificând faptul că domeniul este foarte bine reglementat în Marea Britanie
prin Codul de practică pentru diagnosticul şi confirmarea morţii cerebrale,
elaborat de Academia colegiilor medicale regale (al cărei vicepreşedinte este
J.-P. van Besouw) în 2008.
Delimitări etice
Punctul de vedere al eticianului cu o vastă
experienţă în ATI ni l-a oferit dr.
Dominic Wilkinson, director de etică medicală la Centrul Uehiro pentru etică
practică al Universităţii din Oxford, medic neonatolog şi intensivist. Conform
acestuia, deşi examenul clinic este suficient pentru diagnosticul morţii
cerebrale (întrucât nu a fost documentat niciodată vreun caz diagnosticat cu
moarte cerebrală care să-şi fi revenit), examinarea trebuie repetată şi este
necesar ca ea să nu fie efectuată de aceeaşi persoană. Testele de confirmare nu
sunt necesare, dar pot fi utile în situaţiile în care examenul clinic uzual nu
este posibil. Eticianul de la Oxford ne-a explicat că, date fiind diferenţele
socioculturale dintre ţări, este firesc ca definiţiile morţii cerebrale să
difere de la un stat la altul. Moartea cerebrală nu este definită ştiinţific,
ci este un concept socio-legal care reflectă înţelegerea prognosticului şi valoarea
supravieţuirii în absenţa capacităţii de a respira şi a stării de conştienţă.
Dominic Wilkinson crede însă că o definiţie valabilă de la o ţară la alta ar fi
de ajutor în situaţiile în care există potenţialul transferului internaţional
al organelor donate.
Ne-am adresat, în acest sens, profesorului Bruno Meiser, preşedintele şi
directorul general ad-interim al Eurotransplant, pentru a afla dacă organizaţia
prin intermediul căreia Austria, Belgia, Croaţia, Germania, Luxemburg, Olanda, Slovenia şi Ungaria
cooperează în domeniul transplantului este interesată de realizarea unui
consens al ţărilor membre în privinţa diagnosticului morţii cerebrale. Organizaţia
nu este însă oficial implicată în diagnosticul morţii cerebrale, pentru care
fiecare din cele opt state din Eurotransplant are ghiduri şi proceduri proprii.
Organizaţia transnaţională îşi limitează activitatea la alocarea organelor
recoltate de la donatori decedaţi către pacienţii de pe listele de aşteptare.
Poziţia oficială a Eurotransplant ne-a fost
confirmată şi de dr. Axel Rahmel,
fost director medical Eurotransplant până în primăvara acestui an, când a optat
pentru funcţia de director medical la Deutsche Stiftung Organtransplantation
(DSO) – organizaţia germană de procurare a organelor pentru transplantare.
Medicul de origine olandeză ne-a mărturisit însă că subiectul a fost discutat
de mai multe ori în cadrul Eurotransplant, fără a se intra însă în dezbateri
privind determinarea morţii cerebrale. Consensul de facto, pentru ţările din
Eurotransplant, este că o persoană se află în moarte cerebrală dacă este
declarată astfel în acord cu legislaţia fiecărei ţări membre. Subiectul face
parte dintr-o serie mai largă de discuţii, în care principala preocupare o
reprezintă donarea de organe de la persoanele în moarte cardiacă, unde ischemia
organului ce urmează să fie transplantat reduce viabilitatea ulterioară a
acestuia. Pe scurt, deşi Eurotransplant nu are niciun rol în armonizarea
legislaţiei sau în stabilirea unor reguli comune pentru diagnosticul decesului,
organizaţia este foarte interesată de acest subiect.
Nici DSO nu este implicată activ în
dezbateri, ne-a mai explicat Axel Rahmel, întrucât separarea strictă a activităţii
de transplant de cea de diagnosticare a morţii cerebrale este foarte importantă
pentru a câştiga încrederea publicului în donarea şi transplantul de organe.
Directorul DSO este convins că armonizarea internaţională şi standardizarea
procedurilor ar fi extrem de utilă deopotrivă pentru experţi şi pentru public.
În prezent, Asociaţia medicală germană lucrează la actualizarea ghidului german
de diagnostic al morţii cerebrale, iar dr. Axel Rahmel face parte din grupul de
lucru, nu ca expert în domeniul creierului, ci ca director DSO care s-a lovit
de problema documentării adecvate a diagnosticului de moarte cerebrală.
Oficialul agenţiei germane a ţinut să sublinieze faptul că o persoană nu poate
fi declarată în moarte cerebrală decât dacă diagnosticul a fost pus urmând
toate regulile şi dacă fiecare element de diagnostic a fost atent documentat.
Trebuie să fie clar pentru oricine nu a fost implicat în diagnostic (de
exemplu, pentru coordonatorul de transplant sau pentru echipa de prelevare a
organelor) că testele au fost efectuate conform cerinţelor.
Definiţia operaţională
a morţii
Cel mai aproape de un consens internaţional
pare să fie canadianul Sam D. Shemie,
profesor de pediatrie la Universitatea McGill şi directorul medical al
Programului de suport vital extracorporal la spitalul de copii din Montreal.
Acesta ne-a indicat un prim pas realizat către un consens internaţional,
realizat printr-un forum al experţilor, în colaborare cu Organizaţia Mondială a
Sănătăţii. Articolul publicat în revista Intensive
Care Medicine, avându-l prim autor pe profesorul Shemie, a reuşit să obţină
consensul asupra unei definiţii operaţionale unice a morţii umane: „Pierderea
permanentă a capacităţii de conştienţă, ca o consecinţă a încetării permanente
a circulaţiei sau a unei leziuni cerebrale catastrofice“. Următorul pas al
proiectului internaţional îl constituie lărgirea grupului de lucru şi redactarea
unui ghid clinic, pe baza analizei comprehensive a datelor existente.
Se renunţă prea uşor
la EEG
România
a avut, până în urmă cu câteva săptămâni, o legislaţie în care electroencefalografia
era obligatorie pentru stabilirea morţii cerebrale. Legislaţia românească
adaugă, în plus faţă de examenul clinic, şi un test de confirmare. După noua
reglementare, acesta poate fi EEG, angiografia celor patru vase (arterele
carotide interne şi vertebrale), scintigrafia cu techneţiu sau angio-CT
cranian. În alte ţări, testele de confirmare includ şi potenţialele evocate.
Pentru a afla mai multe detalii despre rolul investigaţiilor neurofiziologice,
am luat legătura cu profesorul Mark
Hallett, de la National Institute of Neurological Disorders and Stroke
(Bethesda), preşedintele Federaţiei internaţionale de neurofiziologie clinică
(IFCN). Acesta însă ne-a transmis că IFCN nu a redactat un ghid oficial pentru
diagnosticul neurofiziologic al morţii cerebrale.
L-am rugat atunci să ne ajute pe profesorul Florin Amzica, de la Universitatea din
Montreal, unul dintre cei mai citaţi cercetători în domeniul comelor, de altfel
şi descoperitor (alături de clujeanul Bogdan Florea) al unei noi stări
electrice a creierului uman – complexele niu,
asociate cu coma foarte profundă, dincolo de linia izoelectrică. Testele de
confirmare sunt necesare, este opinia profesorului Amzica, deoarece ele au
puterea de a proteja medicul împotriva erorii şi furnizează, în acelaşi timp,
un suport medico-legal. Un examen cu putere mare de definiţie şi discriminare
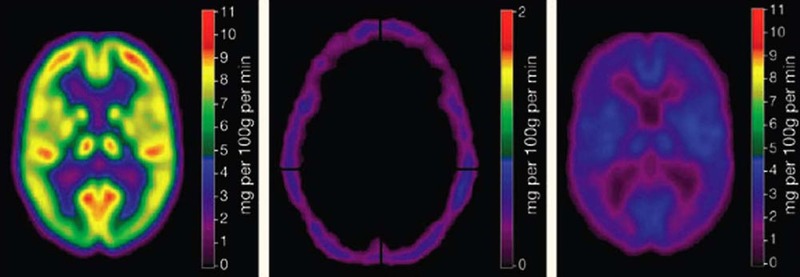
este cel al perfuziei cerebrale (eco Doppler), obligatoriu, acolo unde este
disponibil, pentru diagnosticul de moarte cerebrală.
Un alt test este cel electroencefalografic
(EEG), fie ca EEG continuu ori ca potenţiale evocate. Testul, aflăm de la
universitarul canadian de origine română, a fost şi este utilizat în mod
variabil, în funcţie de criterii mai mult sau mai puţin justificate. „Deşi în
trecut a constituit un element de diagnostic esenţial în moartea cerebrală, EEG
şi/sau potenţialele evocate sunt marginalizate la ora actuală în multe ţări.
Din păcate, ignoranţa şi agnozia EEG (deficienţa unor medici de a citi, recunoaşte
şi interpreta undele EEG) joacă un rol important în neglijarea acestui test
extrem de util. De ce? Pe de o parte, un creier mort produce un EEG plat
(izoelectric) la amplificări maxime, deci şi potenţialele evocate vor fi
absente. Pe de altă parte, un EEG izoelectric nu reflectă obligatoriu un creier
mort. Iar potenţiale evocate caracteristice pot fi obţinute în condiţiile unui
EEG plat. Iată deci o situaţie complexă, de care rutina medicală tinde să se
îndepărteze în loc s-o rezolve. Soluţiile mi se par totuşi simple: educarea
corectă a specialiştilor şi a tehnicienilor electrofiziologi pentru obţinerea şi
interpretarea corectă a semnalelor EEG. Nu trebuie neglijat potenţialul EEG de
a trăda activitatea cerebrală. Acest
lucru este relevant, deoarece creierul decedează în urma unui proces patologic
prealabil, a cărui descifrare revine aceloraşi specialişti. Cu alte cuvinte,
monitorizarea EEG a pacienţilor neurologici în stare gravă ar trebui să facă
parte din rutina practicii. Dacă se aderă la acest principiu, evaluarea EEG în
situaţii potenţial fatale nu mai reprezintă un test suplimentar, ci unul deja
disponibil.“ Profesorul Amzica subliniază şi un alt avantaj important al
înregistrării EEG: costurile foarte abordabile.
|
Criterii de
diagnostic pentru confirmarea morţii cerebrale
Datele
pe care trebuie să le conţină actul constatator
I.
Diagnosticul morţii cerebrale se stabileşte pe baza următoarelor criterii:
1.
absenţa reflexelor de trunchi cerebral;
2.
absenţa ventilaţiei spontane, confirmată de testul de apnee (la un PCO2 de 60
mm Hg);
3.
traseu electroencefalografic care să ateste lipsa electrogenezei corticale sau
angiografia celor patru axe vasculare carotidiene ori scintigrafia cerebrală cu
techneţiu sau angio-CT cranian care să ateste lipsa circulaţiei sanguine
intracerebrale.
Setul
de examinări prevăzut la pct. I, care confirmă moartea cerebrală, se repetă la
un interval de cel puţin şase ore pentru adulţi. Pentru copii, intervalul este
de 48 de ore pentru nou-născutul cu vârsta între 7 zile şi 2 luni, 24 de ore
pentru copilul cu vârsta între 2 luni şi 2 ani şi 12 ore pentru copilul cu
vârsta între 2 şi 7 ani. Pentru copiii cu vârsta peste 7 ani, intervalul este
acelaşi ca la adulţi. La nou-născutul cu vârsta mai mică de 7 zile nu se declară
moartea cerebrală.
II.
Cauza care a determinat moartea cerebrală trebuie să fie clar stabilită.
III.
Excluderea altor cauze reversibile care ar putea produce un tablou clinic, asemănător
cu cel din moartea cerebrală (hipotermia, mai mică de 35°C, medicamente
depresoare ale sistemului nervos central, hipotensiune arterială – presiune
arterială medie mai mică de 55 mm Hg).
IV.
Diagnosticul de moarte cerebrală va fi stabilit de doi medici primari
anestezie-terapie intensivă sau de un medic primar anestezie-terapie intensivă şi
un medic primar neurologie sau neurochirurgie.
V.
Diagnosticul de moarte cerebrală va fi înregistrat în protocolul de declarare a
morţii cerebrale. (...)
Moartea
cerebrală a numitului/numitei ... a fost declarată la data de ..., ora ...
(Selecţiuni
din Anexa 3 a Ordinului ministrului sănătăţii nr. 1.170 din 10 octombrie 2014,
publicat în Monitorul Oficial nr. 765 din 22 octombrie 2014) |
 sunt experienţa medicului investigator, probitatea sa
profesională şi respectarea întru totul a ghidurilor existente. Eelco Wijdicks
afirmă că testele de confirmare nu sunt utile, dar nici măcar necesare şi îşi
exprimă speranţa că un consens internaţional va fi atins într-un orizont de
timp apropiat. De altfel, profesorul american este cooptat în majoritatea
grupurilor internaţionale de lucru pe tema morţii cerebrale.
sunt experienţa medicului investigator, probitatea sa
profesională şi respectarea întru totul a ghidurilor existente. Eelco Wijdicks
afirmă că testele de confirmare nu sunt utile, dar nici măcar necesare şi îşi
exprimă speranţa că un consens internaţional va fi atins într-un orizont de
timp apropiat. De altfel, profesorul american este cooptat în majoritatea
grupurilor internaţionale de lucru pe tema morţii cerebrale.