În ianuarie 1990, prof. dr. Dan Enăchescu,
fost ministru între 1969 şi 1972, în Guvernul Gh. Maurer, era numit titular al
portofoliului sănătăţii. Noul ministru „deschide“ porţile formării de manageri
pentru sistemul de îngrijiri de sănătate (SIS).
În septembrie 1990, prima delegaţie a Băncii
Mondiale cu referenţi pentru sănătate propunea Ministerului Sănătăţii o analiză
a sistemului din partea unui grup de independenţi; este ales King’s Fund
College din Londra.
În 1991, prima echipă de experţi vine în
România; este condusă de Ritchard Brazil1, care face primele cercetări
asupra SIS românesc. O primă concluzie: România nu are dispensare rurale
dezvoltate şi nu are experţi de strategii pentru SIS. Se poartă discuţii cu
Banca Mondială, pentru un program mai vast, care să cuprindă punctele critice
observate de Ritchard Brazil.
„O Românie sănătoasă“
În decembrie 1991, Parlamentul votează Legea
79, care avea trei componente importante legate de sistemul de sănătate: • reabilitarea
a 420 de dispensare rurale, astfel încât acolo medicii să locuiască, dar să şi
poată efectua analize medicale sau ECG • îmbunătăţirea serviciilor de asistenţă
pentru „sănătatea reproducerii umane“, pentru că era perioada în care România
avea cel mai mare număr de avorturi din Europa, iar mortalitatea infantilă era
de circa 40 la 1.000 de nou-născuţi vii • înfiinţarea unui institut de
management pentru SIS, care să permită formarea de specialişti în strategii
pentru SIS. Totodată, Legea 79 permitea finanţarea în continuare a programului
de analiză a sistemului, care va purta numele „O Românie sănătoasă“. Tot prin
această lege, Banca Mondială finanţa stagii de pregătire pentru personalul
medical, ales din patru judeţe (Suceava, Braşov, Sibiu şi Vâlcea), pentru
studiul comparativ al altor sisteme de sănătate din Europa.
Între 1991 şi 1993 au loc mai multe
întâlniri ale responsabililor din SIS cu experţii străini, cu organizaţii
civile şi sindicale din ţară, pentru analiza informaţiilor aduse de reprezentanţii
celor patru judeţe din ţările vizitate (Suceava – Danemarca; Vâlcea – Suedia;
Sibiu – Marea Britanie; Braşov – Germania), în vederea alegerii unui model
valabil pentru România.
La mijlocul anului 1992, Ritchard Brazil
face public raportul „O Românie sănătoasă“. Am participat la acea prezentare.
Am extras din raportul de atunci câteva elemente cheie: • sistemul de sănătate
românesc este supercentralizat şi trebuie descentralizat • SIS este prea axat
pe spital, ceea ce conduce la cheltuieli prea mari pentru a putea fi suportate
de bugetul alocat; din acest motiv, serviciile efectuate de spital trebuie
transferate spre asistenţa ambulatorie • profesioniştii din SIS sunt foarte
prost plătiţi şi aceasta este motivul pentru care există „plăţi informale“ (under the table); pentru ca acestea să
înceteze, este necesar ca salariul unui medic să fie trei ori salariul mediu pe
economie.2
Ritchard Brazil observa că există foarte
multe internări în România: 4,2 milioane pe an la o populaţie de 22 milioane.
În acel moment, în Marea Britanie erau circa 10 milioane de internări la 65 de
milioane de cetăţeni. Proporţional, erau cu 25% mai multe în România. Ritchard
Brazil a pus numărul mare de internări pe seama numărului mare de paturi din
spitalele din România, făcând apoi propunerea ca acestea să scadă. Totodată,
expertul britanic a scos în evidenţă necesitatea întăririi medicinii primare şi
de urgenţă, precum în Anexa la Legea 79.
Dezacorduri şi compromis
În noiembrie 1993, la Sinaia, avea loc
reuniunea finală a experţilor români, pentru a alege sistemul de sănătate
potrivit României. La întrunire au participat reprezentanţi HOPE, de la Bruxelles,
experţi ai Băncii Mondiale, dar şi ministrul sănătăţii de atunci, prof. dr.
Iulian Mincu. Grupul experţilor analizează cele patru sisteme propuse, un
cuvânt „greu“ având profesorul Enăchescu. În final, în dezacord cu ministrul,
care propunea sistemul german, de tip Bismarck, grupul alege sistemul britanic,
de tip Beveridge. Cu toate acestea, Ministerul Sănătăţii, prin consilierul
ministrului, dr. Francisc Jesenski (UDMR), propune Parlamentului (iniţiator a
fost Senatul, prin 13 senatori PDSR) o lege de tip Bismarck (viitoarea lege de
asigurări sociale de sănătate).
Pentru a diminua din critica, în special
externă, asupra alegerii (Germania vs. Marea Britanie), ministrul Mincu ordonă
reducerea numărului de paturi în spitale, precum sugera raportul „O Românie sănătoasă“,
şi iniţiază un proiect-pilot pentru transformarea medicului de circă în „medic
de familie“ (general practitioner),
pe placul experţilor britanici şi canadieni (veniţi între timp, în ianuarie
1994, în cadrul cursului de management finanţat pe baza Legii 79).
Ministrul Mincu anunţa, în nota de
fundamentare a Hotărârii Guvernului nr. 370, din 4 iulie 1994, că alege să pună
în aplicare raportul Ritchard Brazil, enunţând că transformarea medicului de
circă (dependent de spital) în medic de familie (independent) este cerută de
experţii internaţionali pentru a diminua numărul de internări în spitale. De
altfel, în fiecare moment, medicul de familie va fi definit ca gatekeeper. Adică „portarul“ spitalelor,
cel care va scădea numărul de internări propus încă din 1992.
În 1998, medicul de familie devine medic cu
practică independentă, prin fondarea cabinetelor medicale (OUG nr. 24/1998).
Tot atunci, sistemul de asigurări sociale de sănătate (votat ca Legea nr. 145
din 27 iulie 1997) este pus în aplicare de la 1 ianuarie 1999, şi ca urmare a
modificării drastice a legii „germane“ a lui Mincu, într-o struţocămilă
britanico-germană, prin aportul unui alt ministru, Hajdu Gabor (UDMR), autorul
ordonanţelor de urgenţă nr. 30 şi nr. 72, amândouă din 1998.
Între timp, a trecut probabil destul de
neobservată critica făcută de noi concluziilor experimentului 370, iar analiza
deciziei ministrului sănătăţii din acea perioadă, profesorul Drăgulescu (CDR),
nu a fost luată în seamă. Concluzia era bazată pe observaţia că, din 1994 până
în 1997, în cele opt judeţe în care s-a desfăşurat experimentul 370, nota de
fundamentare a HG nr. 370/1994 nu a fost adusă la îndeplinire. Medicul de familie, născut atunci, nu a reuşit
să scadă numărul de internări în acele judeţe. Cu toate aceste, conceptul a
fost introdus în practică!
Ce se observă, cu internările atât de
criticate în 1992 de Ritchard Brazil: prin sistemul de asigurări sociale de sănătate,
au crescut nepermis de mult, într-un ritm constant până în 2010, corelat şi cu
alocări de fonduri extrem de mari şi neadecvate către spitale. De aceea, în 2009, România se angaja în faţa Fondului
Monetar Internaţional să scadă numărul de internări în spitale cu 10%. Dar, în
loc să scadă cu 10% numărul de paturi în spitalele care internează, România
desfiinţează 10% din spitalele ţării (HG nr. 212/2011).
Probleme şi soluţii
Astăzi ne găsim în acelaşi punct ca în urmă
cu 20 de ani. Una din principalele racile ale sistemului este că internează
excesiv de mult. Se afirmă3 că primul diagnostic la internările din
România este hipertensiunea arterială, fapt cu totul neobişnuit în Uniunea
Europeană, unde hipertensiunea se tratează acasă.
Constatăm
că Ministerul Sănătăţii caută să limiteze numărul de internări în spitale, dar
nu găseşte mecanismele. Încearcă introducerea coplăţii în spitale, dar nu a reuşit
cu experimentul de 5 lei şi 10 lei. Încearcă să dea salarii mai mari medicilor
de familie, dar creşterea acestora cu 126% în 2008 nu a condus la scăderea
internărilor în 2009/2010. Numai limitarea drastică a fondurilor alocate sănătăţii,
în 2010 şi anii următorii (dar pentru toate capitolele FNUASS), a condus la
limitarea contractuală a serviciilor spitalelor.
Care
ar fi soluţiile? Iată două poziţii, din Marea Britanie şi din Noua Zeelandă,
aparent divergente în a explica de ce creşte numărul internărilor în spitale: •
Gillam (Marea Britanie, 2010) – numărul de internări depinde de numărul de
filtre; cu cât sunt mai multe
„filtre“, cu atât sunt mai multe
internări • Durie (Noua Zeelandă, 2004) – numărul de internări în spitale
depinde de numărul de profesionişti din acele spitale; cu cât sunt mai mulţi medici în spital, cu atât vor
fi mai multe internări.
Consecinţe paradoxale
Din
punctul de vedere britanic (Gillam), în ultimul timp revine în atenţie
fenomenul de „filtru“ pentru spitale. Termenul anterior a fost de gatekeeper. Atenţia a fost atrasă de
„avalanşa“ de internări, cu 6% mai mult în 2008 decât în 2003. Asta în Marea
Britanie, pentru că la noi creşterea este de 300%! Explicaţia, destul de
complexă, poate fi redusă la câteva fraze. Numărul de internări este dependent
de numărul de „filtratori“ (Gillam, 2010): „Multitudinea de noi căi de acces a
erodat rolul de prim filtru al medicilor generalişti. Dezvoltarea programului
de evaluare a calităţii şi a resurselor asistenţei medicale pare să fi avut
consecinţe paradoxale“4. Autorul britanic le numeşte „paradoxale“,
deşi mai adecvat era „perverse“.
Dacă, în Marea Britanie, atunci când numărul
de „filtratori“ creşte, creşte şi numărul de internări, se poate crede că la
fel se poate să se fi întâmplat şi în România. Dar, s-a considerat că
introducerea „medicului de familie“ drept gatekeeper
sau „filtrator“ va diminua acel număr de 4,6 milioane de internări pe an (în
1999). Fenomenul de creştere a numărului de internări de peste două ori (cu
100%) în România, pus, sub acest aspect (în viziunea britanică), pe seama numărului
de „filtratori“, când el ar fi trebuit să scadă, se numeşte „fenomen pervers“.
milioane de internări pe an (în
1999). Fenomenul de creştere a numărului de internări de peste două ori (cu
100%) în România, pus, sub acest aspect (în viziunea britanică), pe seama numărului
de „filtratori“, când el ar fi trebuit să scadă, se numeşte „fenomen pervers“.
Care să fie cauza pentru care, în Marea
Britanie, dar şi în Germania, Danemarca, Suedia etc., medicul de familie (general practitioner) este un filtru
pentru internări iar la noi nu? La o analiză atentă (care nu s-a făcut până
acum), se poate observa că, de fapt, numărul de „filtratori“ pentru internări a
crescut substanţial în România. Iniţiatorii sistemului de asigurări din România
nu au judecat corect situaţia filtratorilor în 1999. În 1999, filtrul de
internare era efectuat de medicii de specialitate din policlinici, în număr de
circa 4.500. În 1999 însă, s-a permis ca, de fapt, numărul de filtratori să
crească. El a crescut prin acceptarea ca medicul de familie să devină
filtratorul principal. Mai apoi, numărul filtratorilor a crescut şi prin alte
mecanisme. Astfel, celor 4.500 de medici din policlinici, din 1999, li s-au adăugat,
pe parcurs, alţii. Aceştia provin din: • creşterea numărului medicilor de
familie, de la circa 10.000 în 1998, la circa 12.000; aceasta s-a petrecut prin
acordul caselor judeţene de sănătate şi al colegiilor judeţene ale medicilor,
care au avizat şi aprobat intrarea în sistem a numeroşi medici de familie; s-a
ajuns, astfel, ca acei „1750 de cetăţeni“ de pe listele din vremea ministrului
Mincu să devină, în 2013, 800!5 • cei încă 3.500–5.000 de medici
specialişti („de policlinică“) intraţi în sistem după 1999; tot CASJ şi CMR
sunt vinovaţi • medicii de spital, care au primit dreptul de a lucra în
nou-înfiinţatele ambulatorii de spital;
aproximativ 20% din ei (circa 6.000) lucrează şi în ambulatoriile spitalelor.
Despre ambulatoriile de spital trebuie făcute
unele precizări. În 1998, Hajdu Gabor a elaborat Ordinul ministrului sănătăţii
nr. 360, care organiza ambulatoriul de spital pentru numai trei tipuri de acte
medicale, fără legătură principală cu internările. Altfel spus, se diminua
astfel numărul de internări în spitale. Cele trei tipuri de consult erau: • în vederea reevaluării evoluţiei unui
pacient externat în urmă cu până la o lună (de cele mai multe ori operat) • interdisciplinar, al unui pacient
trimis de la un alt spital • în
vederea programării unei internări inevitabile, la pacientul trimis de medicul
de circă.
Ulterior, rolul ambulatoriilor de spital a
crescut. De fapt, Ordinul 360/1998 a fost înlăturat tocmai pentru a permite
ambulatoriilor de spital să propună mai multe internări.6 Acesta este un efect
pervers al înfiinţării ambulatoriilor de spital şi al dreptului acestora de a
consulta orice pacient. În plus, consultaţiile din ambulatoriile de spital
cuplate cu internările de zi sunt de zece ori mai bine plătite decât consultaţiile
asemănătoare din policlinici, efectuate de medicii specialişti, cuplate cu
analizele din laboratoarele din policlinici. La spital, se punctează
„internarea de zi“ în jur de 250–300 de lei, în schimb în cabinete se punctează
consultaţia cu 10–20 lei (în perioada 2000–2013), plus analize în valoare de
până la 50–100 de lei.
Iată cum 4,2 milioane de internări în 1992 şi
4,6 milioane de internări în 1999 erau filtrate de 4.500 de medici. În schimb,
în 2010, circa 25.000 de medici filtrează 8,5 milioane de internări. Nu mai
este de mirare că a crescut numărul de internări cu 100% în zece ani.
Câteva noi paradoxuri
Punctul de vedere neozeelandez este mai nuanţat.
În esenţă, Mason Durie spune că cele mai multe cheltuieli în sistemul de sănătate
le fac spitalele mari7, cele care au foarte mult personal (cu referire, în
special, la medici, deşi medicii nu depăşesc 15% din personalul unui spital).
Paradoxul pleacă de la faptul că spitalele mari au mulţi pacienţi şi că sunt
considerate „eficiente“, spre deosebire de spitalele mici. Dar fenomenul
concret observabil este că, odată cu scăderea numărului de medici din spitalele
mari, s-a observat (în Noua Zeelandă) scăderea numărului de internări. S-ar
putea ca fenomenul din NZ să fie asemănător cu cel din România (Pereţianu,
2005).
Apare însă încă un paradox. Numărul de
medici8 ce lucrează în spitalele româneşti este considerat scăzut (37–40%) faţă
de media europeană (Raportul prezidenţial). În schimb, numai în Bucureşti există
13.000 de medici de toate specialităţile (inclusiv medici dentişti), cu tot cu
rezidenţi, ceea ce ar fi peste 20% din medicii ţării. De fapt, constatarea este
că în centrele universitare există o mai mare aglomerare de medici decât în urmă
cu zece ani!
Iată cum, de fapt, creşterea numărului de
medici în spitalele mari, cele ce au şi cele mai multe internări, explică
realist creşterea numărului de internări în România. Consumul de fonduri al
spitalelor mici (cele 67 puse „la index“ prin HG nr. 212/2011) era de sub 1%
din bugetul sănătăţii9 din România (din afirmaţia ministrului Cseke Attila,
citat de revista „22“ în 2011).
Numai că acest fenomen conduce la o altă
observaţie interesantă: dacă numărul de medici de circă – deveniţi „de familie“
– nu a crescut prea mult (de la 10.000 la 12.000), dacă numărul medicilor din
ambulatoriu s-a dublat, de la aproximativ 5.000 la 10.000 (dar fără o pondere
mare în totalul medicilor, sub o treime), iar numărul de medici din centrele
universitare a crescut şi el, atunci este clar că numărul de medici din
spitalele mici non-universitare a scăzut dramatic.
Adevăruri ascunse
În România, creşterea numărului de internări
s-a produs în 2004 şi ulterior. Fenomenul nu pare a fi explicabil doar prin
teoriile britanică şi neozeelandeză. Altceva trebuie să se fi întâmplat în SIS
românesc. Se poate ca momentul introducerii plăţii prin DRG să fie cauza? Sau
poate creşterea numărului de medici din marile oraşe şi presiunea pusă pe seama
spitalelor din centrele universitare?
Abordarea neozeelandeză sugerează că internările
(multe) efectuate în spitalele universitare sunt dependente de numărul mare de
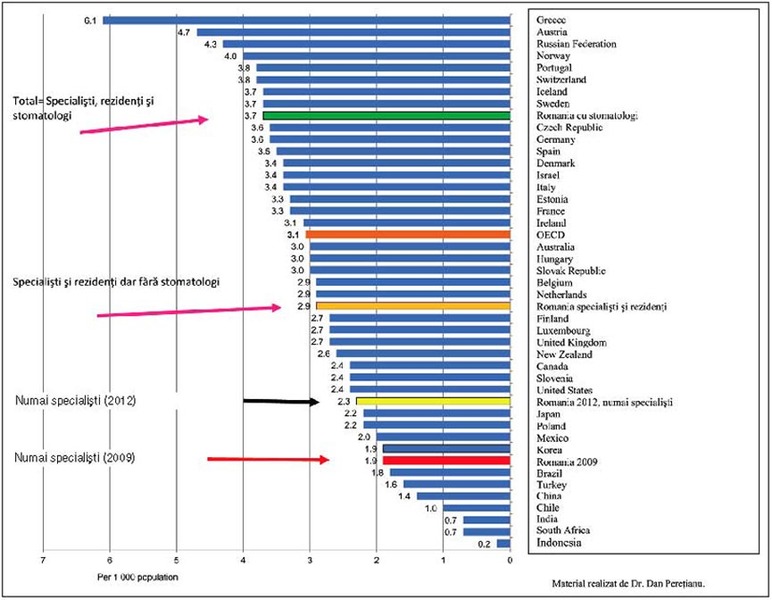
medici de acolo (fig. 1). Dar,
atunci, de unde provin aceşti medici, de unde apar noi medici în plus în
centrele universitare iar cei din provincie scad alarmant? Dacă fenomenul creşterii
numărului de internări este dependent de numărul de medici, atunci cauza este
formarea unui număr prea mare de medici şi afluenţa lor în spitalele mari, cele
care internează mult. Este ipoteza corectă? Ipoteza aceasta ar putea fi
demonstrată dacă se poate arăta că România produce prea mulţi medici (fig. 2).
Coplata şi biletele
de trimitere
Banca Mondială a făcut mai multe rapoarte către
Guvernul României (Ministerul Sănătăţii), legat de numărul de internări în
spitale. În cele din urmă, Guvernul a admis să aplice Acordul cu FMI.
Banca Mondială a considerat că introducerea
coplăţii în sistem ar fi un alt mecanism. Din păcate, nici acesta nu a fost
aplicat cu consecvenţă. S-a arătat că pentru a scădea numărul internărilor,
coplata trebuie să fie între 5 şi 10% din plată. Plata pe care casele judeţene
de asigurări o fac spitalelor pentru diferitele forme de internări este, în
medie, de 1.200 lei pentru medicină internă şi de 3.300 lei pentru specialităţile
chirurgicale. Ar  însemna, deci, ca această coplată să varieze între 60 şi 120
de lei la internarea în secţiile de medicină internă şi între 150 şi 300 de lei
pentru chirurgie. În prezent, ea este de 5–10 lei, indiferent de secţie dar
dependent de spital. Şi numai la unii pacienţi, nu la toţi. Sigur că decizia
este una politică.
însemna, deci, ca această coplată să varieze între 60 şi 120
de lei la internarea în secţiile de medicină internă şi între 150 şi 300 de lei
pentru chirurgie. În prezent, ea este de 5–10 lei, indiferent de secţie dar
dependent de spital. Şi numai la unii pacienţi, nu la toţi. Sigur că decizia
este una politică.
Un
alt fenomen care poate fi observat din analiza raportului medic de
familie/medic de spital este ponderea mare a internărilor din spitalele şi secţiile
terţiare, extrem de specializate. La astfel de spitale şi secţii se observă creşterea
numărului de internări cu trimitere de la MF, dar şi scăderea acestora de la
specialiştii în acele specialităţi. Poate că ar trebui modificat pachetul de
servicii existent, prin care să se limiteze recomandarea internărilor în marile
clinici (spitale/secţii „terţiare“) la specialiştii din acele specialităţi.
În concluzie, observăm că
problema centrală a sistemului de îngrijiri de sănătate românesc a rămas – de
20 de ani – aceeaşi: numărul mare de internări în spitale, sumele mari de bani
alocate spitalelor. Numărul mare de „filtratori“, apărut după 1999, este o cauză.
Proasta repartiţie a medicilor de spital poate fi un element adiţional, ca şi
numărul mare de medici de familie permis mai ales pentru oraşe.
1. Actualmente, Ritchard Brazil este Change manager / Consultant la Stamford
Forum, avînd peste 30 de ani de experienţă în Ministerul Sănătăţii din UK (NHS)
şi peste 12 ani de activitate la King’s
Fund
2. Mult timp după aceea, Federaţia Europeană
a Sindicatelor Medicilor (FEMS) adoptă, la Varna, în 2012 o rezoluţie prin care
cere guvernelor ţărilor din UE să acorde unui medic stagiar două-trei salarii
medii pe economie (cele din vest câte trei, cele din est câte două)
3. Dr. Aurora Dragomirişteanu. Simpozion
„Costuri în sănătate“, Sinaia, martie 2012
4. Este de remarcat pierderea de bani prin
Programul Naţional de Evaluare a Stării de Sănătate, iniţiat de ministrul Eugen
Nicolăescu în 2007
5. Se observă că legea Mincu permitea un număr
maxim de 12.500 de medici de familie; legea Nicolăescu (HG 117/2013) permite
existenţa a 25.000!
6. Fenomenul a fost observat la nivelul
Comisiei Naţionale de Acreditare a Spitalelor, care a observat creşterea numărului
de internări după ce spitalele îşi organizau ambulatorii (comunicare personală).
În 2008, a fost iniţiat Ordinul m.s. nr. 39, care organizează ambulatoriile
„integrate“ de spital – un rău şi mai mare
7. De exemplu, numai Institutul Clinic
Fundeni, în 2009, consuma 0,5% din bugetul sănătăţii (35 de milioane de euro),
adică 1,1% din bugetul tuturor spitalelor din România. Primele zece spitale din
Bucureşti consumau, în 2009, 17% din fondul alocat spitalelor din ţară. În 2010,
spitalele din Bucureşti au cheltuit 30% din fondul spitalelor din ţară
8. Se consideră că România are 1,9 medici la
1.000 de locuitori, adică 43.700. Dar acest fapt nu este real. În 1998, România
îşi putea permite plata neadecvată a 1,8 medici/1.000 locuitori (Ritchard
Brazil coroborat cu Enăchescu, 1999). Această statistică trebuie interpretată
cu prudenţă, căci în 1998 printre medici erau şi stomatologi. În 2013, numărul
de medici din România era: 43.000 medici activi specialişti (din care 2.000
pensionari activi), 13.000 rezidenţi şi 16.000 stomatologi
9. Bugetul votat este de 21.168.000.000 lei.
Afirmaţia MS de consum este de 200 milioane lei. Raport: 0,94%.
10. Raport CNAS 2010
11. De remarcat că datele furnizate de
Raportul prezidenţial sunt diferite de cele furnizate de MS: numărul de
consultaţii ar fi, după Raportul prezidenţial, de 6/cetăţean/an în 2005, ceea
ce sugerează 138 de milioane de consultaţii, spre deosebire de 55 de milioane
în tabelul CNAS în 2008
12. Adresă CNAS către Sindicatul Esculap
13. Raport CNAS 2008
14. Raport CNAS 2003
15. www.euro.who.int
16. De remarcat diferenţa de 16% în plus a
statisticii MS faţă de raportul CNAS
17. Număr estimat după valoarea trimestrului
3 (x4) din Raportul CNAS 2003
18. De observat lipsa de coordonare între
datele furnizate de Raportul prezidenţial, CNAS şi respectiv MS
 milioane de internări pe an (în
1999). Fenomenul de creştere a numărului de internări de peste două ori (cu
100%) în România, pus, sub acest aspect (în viziunea britanică), pe seama numărului
de „filtratori“, când el ar fi trebuit să scadă, se numeşte „fenomen pervers“.
milioane de internări pe an (în
1999). Fenomenul de creştere a numărului de internări de peste două ori (cu
100%) în România, pus, sub acest aspect (în viziunea britanică), pe seama numărului
de „filtratori“, când el ar fi trebuit să scadă, se numeşte „fenomen pervers“. însemna, deci, ca această coplată să varieze între 60 şi 120
de lei la internarea în secţiile de medicină internă şi între 150 şi 300 de lei
pentru chirurgie. În prezent, ea este de 5–10 lei, indiferent de secţie dar
dependent de spital. Şi numai la unii pacienţi, nu la toţi. Sigur că decizia
este una politică.
însemna, deci, ca această coplată să varieze între 60 şi 120
de lei la internarea în secţiile de medicină internă şi între 150 şi 300 de lei
pentru chirurgie. În prezent, ea este de 5–10 lei, indiferent de secţie dar
dependent de spital. Şi numai la unii pacienţi, nu la toţi. Sigur că decizia
este una politică.