Douăzeci
de sfaturi valoroase
Am observat, invariabil, cum oficialii din
sănătate – politicieni numiţi în funcţiile de conducere din Ministerul Sănătăţii
– se pricep puţin sau deloc la definirea priorităţilor de sănătate publică ale
României, favorizează adesea măsurile care aduc capital electoral pe termen
scurt şi sunt uşor de sensibilizat prin lobby-ul făcut de diverşii jucători din
sistem. Politicienii însă nu pot fi mai pricepuţi decât specialiştii care-i
consiliază şi aici pare să fie buba. Ceea ce-i uneşte, de pildă, pe preşedintele
României şi pe primul ministru nu este doar preocuparea declarativă pentru
sănătate şi recunoaşterea acesteia ca domeniu strategic, ci şi faptul că
niciunul dintre ei nu are, de jumătate de an, vreun consilier pe sănătate. Dar
cine are nevoie de sfaturi avizate atunci când oricum nu intenţionează să facă
altceva decât declaraţii sforăitoare?
Dincolo de primul nivel, acela al
consilierilor, un rol foarte important în definirea strategiilor de sănătate îl
joacă societăţile ştiinţifice de specialitate. Ele sunt (sau ar trebui să fie)
o contrapondere la presiunile interesate care vin din partea industriei şi a
prestatorilor de servicii. Cum stabileşti, de pildă, ce vaccinuri să introduci
în Programul naţional de imunizare? Le alegi pe cele cu bugetul de publicitate
cel mai mare? Pe cele pe care ţi le recomandă profesorii aflaţi în conflicte de
interese? Sau pe cele recomandate de analizele amănunţite de sănătate publică,
realizate pe baza unor date epidemiologice care nu există pentru că nimeni nu e
interesat sau competent să le obţină? Lucrurile sunt la fel de valabile şi în
cazul altor programe de interes pentru sănătatea publică: screeningul
oncologic, fertilizarea in vitro, tratamentul unor boli de mare impact
etc.
Puterea unei societăţi savante nu stă în
contractele de sponsorizare pe care le încheie cu industria şi nici în imaginea
bună din presă a unora sau altora dintre specialişti. Nu, puterea constă în
elaborarea de ghiduri şi recomandări susţinute de dovezi (adică din studii
riguroase realizate pe loturi largi din populaţia României, preferabil
publicate în reviste ştiinţifice internaţionale de bună calitate), care apoi să
fie implementate în practică nu pe cale administrativ-coercitivă, ci pentru că
medicii practicieni respectă valoarea ştiinţifică înaltă a respectivei societăţi
de specialitate şi pentru că sunt conştienţi că aplicarea acelor recomandări
este benefică pentru pacientul român. După acest criteriu, cât de puternice
sunt societăţile româneşti?
Nu este vorba de reinventarea roţii. Liderii
societăţilor ştiinţifice de specialitate de la noi au la îndemână exemple
simple şi foarte clare ale felului în care trebuie să procedeze. Şi nu vom
obosi să le prezentăm cu regularitate (şi) în cadrul acestei rubrici. American
College of Physicians ar fi un bun model de urmat, de pildă. Cea mai importantă
societate ştiinţifică a interniştilor americani (cu peste 140.000 de membri,
este depăşită doar de „generalista“ American Medical Association) are o misiune
clară: să crească deopotrivă calitatea şi eficacitatea îngrijirilor de sănătate
prin promovarea excelenţei şi a profesionalismului în practica medicală. Una
dintre modalităţile prin care ACP reuşeşte să îşi atingă obiectivele este
elaborarea de ghiduri de practică pe subiecte frecvent întâlnite în activitatea
clinică de zi cu zi. În plus, ACP este implicată activ în discutarea diverselor
iniţiative legislative din SUA şi este rapid reactivă atunci când diverse
probleme de practică ajung pe agenda publică.
La începutul acestei săptămâni, ACP a
publicat în Annals of Internal Medicine (factor de impact 16,104) două
articole care pot fi un bun exemplu al activităţii unei societăţi ştiinţifice
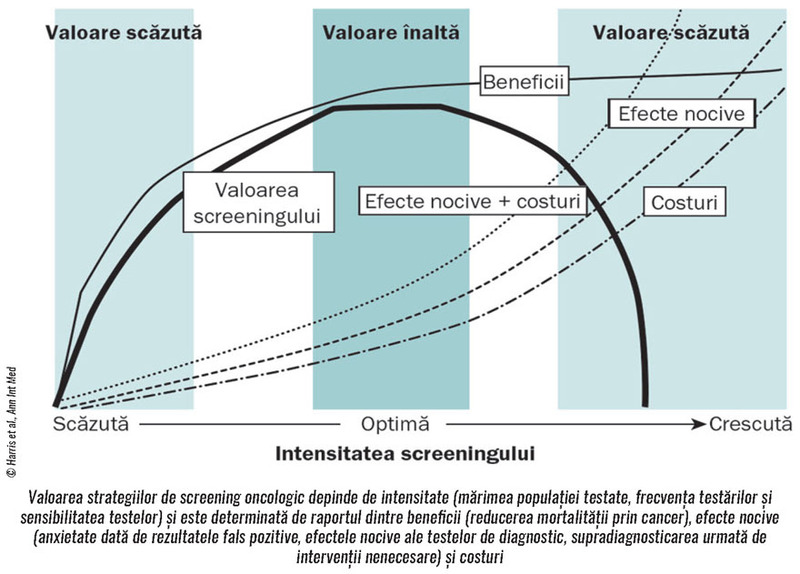
puternice. Primul articol1 defineşte conceptul de „îngrijire de mare
valoare“ (high-value care) în screeningul oncologic, punând în balanţă
intensitatea acestuia (mărimea populaţiei la care este indicat screeningul,
vârsta, frecvenţa testelor, investigaţiile avansate etc.) şi
beneficiile/riscurile şi costurile rezultate (fig. 1). Cu alte cuvinte,
înainte şi dincolo de un punct în care intensitatea screeningului se asociază
cu beneficiile maxime, procesul fie nu identifică suficiente cazuri care ar
putea beneficia de tratament precoce, fie identifică şi cazuri la care
beneficiul este scăzut sau inexistent (vârsta foarte avansată, de pildă,
contraindică intervenţiile agresive).
Ce înseamnă, mai exact, îngrijire de mare
valoare în screeningul cancerului detaliază cel de-al doilea articol2,
pentru cinci patologii oncologice.
Pentru cancerul de sân: 1. Clinicienii ar
trebui să discute beneficiile şi efectele nocive ale mamografiei cu femeile cu
vârsta de 40–49 de ani cu risc mediu şi să recomande screeningul o dată la doi
ani doar dacă femeia informată decide acest lucru; 2. Clinicienii ar trebui să
încurajeze screeningul mamografic o dată la doi ani la femeile de 50–74 de ani
cu risc mediu; 3. Clinicienii nu ar trebui să includă în screening femeile sub
40 de ani sau peste 75 de ani, cu risc mediu, şi screeningul nu trebuie să
includă femeile cu speranţa de viaţă mai mică de zece ani; 4. femeile cu risc
mediu, indiferent de vârstă, nu vor face screening prin IRM sau tomosinteză.
Pentru cancerul cervical: 5. Nu se va face
screening la femeile cu risc mediu cu vârsta sub 21 de ani; 6. La femeile cu
risc mediu, screeningul va începe la vârsta de 21 de ani, printr-un test
Papanicolaou o dată la trei ani (fără teste pentru HPV); 7. Pentru femeile cu
risc mediu, examenul citologic nu se va face mai des de o dată la trei ani; 8.
La femeile cu risc mediu cu vârsta peste 30 de ani, care preferă testele de
screening mai rare, o dată la cinci ani se poate efectua o combinaţie
Papanicolaou – HPV; 9. Testarea pentru HPV nu se va face la femeile cu risc
mediu cu vârsta sub 30 de ani; 10. Screeningul trebuie să înceteze la femeile
cu risc mediu după vârsta de 65 de ani dacă au avut trei citologii consecutive
cu rezultate negative sau două teste combinate (citologie + HPV) negative în
ultimii zece ani, cel mai recent fiind efectuat în ultimii cinci ani; 11. Nu
trebuie efectuat screeningul la femeile de orice vârstă dacă acestea au suferit
o histerectomie cu excizia cervixului; 12. Nu trebuie efectuat screeningul prin
examinare pelviană bimanuală.
Pentru cancerul colorectal: 13. Trebuie
încurajat screeningul adulţilor cu risc mediu cu vârsta de 50–75 de ani prin
teste fecale de sângerare ocultă (FOBT) sau imunochimice (FIT) cu sensibilitate
înaltă (anual) sau prin sigmoidoscopie (o dată la cinci ani) sau FOBT/FIT
(o dată la trei ani) plus sigmoidoscopie (o dată la cinci ani) sau colonoscopie
optică (o dată la zece ani); 14. Nu trebuie efectuat screening mai frecvent
decât este specificat la punctul 13; 15. Nu trebuie realizat screening fecal
sau prin sigmoidoscopie flexibilă la adulţii la care se efectuează screening
prin colonoscopie o dată la zece ani; 16. Nu trebuie realizat screeningul la
adulţii cu risc mediu cu vârsta sub 50 de ani sau peste 75 de ani şi nici la
cei cu speranţă de viaţă mai mică de zece ani.
Pentru cancerul ovarian: 17. Nu trebuie
efectuat screening la femeile cu risc mediu.
Pentru cancerul de prostată: 18. Trebuie
purtată o discuţie cu pacientul (mai multe, la cererea acestuia) cu risc mediu,
cu vârsta de 50–69 de ani, care întreabă despre screeningul prin PSA, pentru
a-l informa pe acesta despre beneficiile limitate şi efectele nocive importante
ale testului PSA; 19. Nu trebuie efectuat testul PSA la bărbaţii cu risc mediu,
cu vârsta de 50–69 de ani, în absenţa unei discuţii informate cu pacientul şi
dacă aceştia nu îşi exprimă clar alegerea pentru testul de screening; 20. Nu
trebuie realizat testul PSA la bărbaţii cu risc mediu, cu vârsta sub 50 de ani
sau peste 69 de ani, şi nici la cei la care speranţa de viaţă este mai mică de
zece ani.
Exemplul de mai sus este foarte elocvent.
Întrebarea care se ridică este însă dacă avem societăţi ştiinţifice suficient
de puternice pentru a formula recomandări similare, studiind populaţia
României. Şi, mai ales, dacă avem politicieni suficient de inteligenţi încât să
ceară astfel de sfaturi valoroase înainte de a semna pentru alocarea de fonduri
publice într-o parte sau alta.