Imunizarea personalului medical, chiar dacă
nu este cea mai importantă în prevenirea şi controlul gripei, este la fel de
valoroasă ca vaccinarea persoanelor cu risc crescut de complicaţii şi deces în
epidemiile de gripă. Există însă o dilemă în ceea ce priveşte realizarea
acestei măsuri: vaccinarea acestei categorii este o obligaţie sau o problemă de
conştiinţă?
Obligaţia
legală nu există pentru că ar încălca drepturile omului. În acest context,
există responabili din sănătatea publică în a căror opinie s-ar putea face o
prevedere legală prin care refuzul vaccinării să fie pedepsit, în cazul în care
se dovedeşte că un lucrător din domeniul sănătăţii, cu gripă, a îmbolnăvit una
sau mai multe persoane cu risc crescut pe care le îngrijeşte, având drept
consecinţă o complicaţie sau decesul; şi în acest caz, stabilirea răspunderii
este complicată. A existat şi propunerea ca lucrătorului din domeniul sănătăţii
care refuză vaccinarea să nu i se plătească indemnizaţia de concediu medical
dacă se îmbolnăveşte de gripă, dar şi această soluţie nu a putut fi aplicată pe
baza unui temei legal.
Obligaţia
profesională nu poate acoperi accepţiunea vaccinării totalităţii
personalului medico-sanitar, iar sancţiunile administrative nu au crescut
acoperirea vaccinală decât foarte puţin.
Poziţia
dublă a personalului medico-sanitar referitor la gripă: prima, de transmiţător,
în cazul îmbolnăvirii, a virusului gripal la persoanele pe care le îngrijeşte,
mai ales dacă acestea sunt cu risc crescut de complicaţii şi deces, dar şi la
colegii de la locul de muncă, ceea ce ar putea produce un focar în instituţia
medicală, cu perturbări importante în activitatea acesteia; a doua, de primitor
al virusului gripal de la persoanele gripate pe care le îngrijeşte, ceea ce ar
putea duce la o îmbolnăvire severă, mai ales dacă are o boală cronică asociată
(cardiovasculară, diabet, bronho-pulmonară), care să necesite internare sau
izolare la domiciliu.
Îmbolnăvirea personalului medico-sanitar şi
absenteismul său de la locul de muncă pot fi critice în cazul unei epidemii
severe, când lipsa de personal ar putea determina imposibilitatea sistemului
de-a asigura în condiţii optime îngrijirea numărului mare de îmbolnăviri în rândul
populaţiei. Un exemplu edificator este epidemia de gripă din sezonul 1989/1990
din Marea Britanie, când îmbolnăvirea masivă a personalului medical (la acel
moment nu exista o acoperire vaccinală importantă a personalului medical) a
creat probleme majore asistenţei medicale de toate profilurile (inclusiv de
urgenţă) şi a impus solicitarea unui ajutor extern (Franţa) pentru a suplini
lipsa de personal. Consecinţa: autorităţile de sănătate publică din Marea
Britanie au introdus în strategia de prevenire şi control al gripei
recomandarea fermă de vaccinare a personalului medico-sanitar.
Cea mai importantă problemă de conştiinţă
este însă povara pe care o poate suporta un lucrător medical care a transmis
gripa la un pacient pe care-l îngrijeşte şi acesta face o complicaţie gravă şi/sau
decedează. Deoarece conştiinţa este în principal o trăsătură individuală,
acceptul vaccinării antigripale este o problemă a fiecărui lucrător medical de
a realiza ce beneficiu are această imunizare pentru sine şi pentru comunitate.
O
acoperire vaccinală optimă în controlul gripei nu este doar apanajul ţărilor
mici, sărace, ci şi al unor ţări dezvoltate care se confruntă cu dificultăţi
asemănătoare în obţinerea unor niveluri corespunzătoare ale vaccinărilor în rândul
lucrătorilor medico-sanitari. Dacă ţările sărace au mari dificultăţi financiare
şi nu pot achiziţiona numărul corespunzător de doze, ţările dezvoltate au
suficiente resurse pentru a oferi o imunizare corespunzătoare populaţiei
generale şi categoriilor profesionale esenţiale pentru o comunitate.
Mai
multe studii au evidenţiat o evoluţie ciclică asemănătoare între acoperirea
vaccinală a populaţiei şi cea a lucrătorilor medicali, în sensul că sezoanele
cu intensitate şi răspândire joasă sau medie a activităţii gripale duc la un
interes scăzut atât al populaţiei, cât şi al lucrătorilor medico-sanitari. Reacţia
celor din urmă este dăunătoare, pentru că în acest fel promovarea vaccinării în
rândul populaţiei este mediocră, fără a mai vorbi despre impactul exemplului
propriu.
Situaţia
se schimbă atunci când apar epidemiile majore sau pandemiile, evenimente care
duc la o creştere semnificativă a vaccinărilor atât la nivelul populaţiei, dar şi
în rândul lucrătorilor medicali. Frica în aceste situaţii este principalul
motor, pentru că la doar doi ani după acestea, mai ales dacă sezoanele următoare
sunt „blânde“, interesul să scadă din nou.
Un
exemplu interesant este evoluţia observată în SUA: în sezonul 2007/2008, ratele
de imunizare antigripală a personalului medical erau de 40%; în sezonul
2009/2010, după pandemia A/H1N1, au crescut până la 97%; în sezonul 2013/2014,
ratele de imunizare antigripală a personalului medical au fost de 72,4%, dar
trebuie subliniat că, din 2009, autorităţile de sănătate publică din SUA au
lansat un program ambiţios de vaccinare universală, care include toate
persoanele cu vârsta mai mare de 6 luni. În sezonul 2013/2014, s-au vaccinat
antigripal 134,5 milioane de persoane (44,83% din totalul populaţiei SUA).
În România, evoluţia vaccinării
antigripale a personalului medico-sanitar este similară, cu creşteri şi scăderi
în funcţie de intensitatea activităţii gripale din diferitele sezoane, dar şi
cu sincope ale promovării imunizării de către corpul medical (fig. 1).
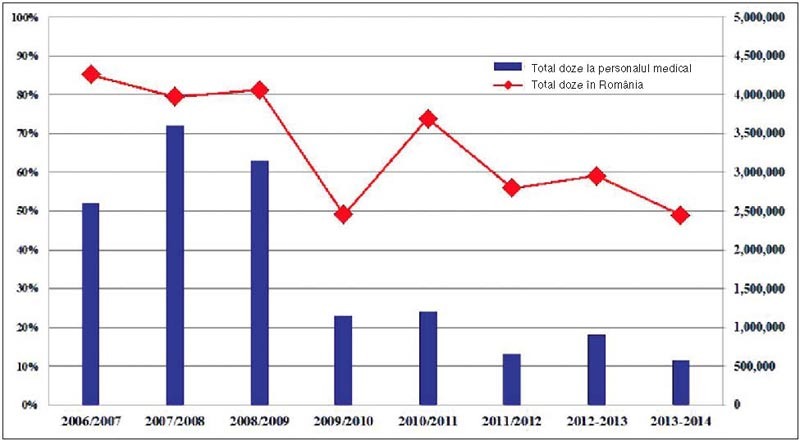
Din
analiza evoluţiei, observăm că numărul de vaccinări la personalul
medico-sanitar a depins de numărul total de doze vaccinale achiziţionate/distribuite/administrate.
În acest sens, în fiecare din sezoanele 2007/2008 şi 2008/2009 s-au administrat
în total peste trei  milioane de doze de vaccin. În sezonul 2009/2010, numărul
de doze de vaccin gripal sezonier a fost mai mic din cauza debutului pandemiei
A/H1N1 şi a dilemei OMS de a nu suprapune vaccinarea sezonieră cu cea
antipandemică. Creşterea acoperirii vaccinale în primul sezon de după pandemie
(2010/2011) a fost o reacţie la ameninţarea revenirii virusului pandemic. În
continuare, se înregistrează scăderi: 55,99% în sezonul 2011/2012, 59,12% în
sezonul 2012/2013 şi 49,02% în sezonul 2013/2014, concomitent cu scăderea numărului
total de vaccinări (650.000 de doze în 2011/2012; 904.753 de doze în 2012/2013;
507.057 de doze în 2013/2014).
milioane de doze de vaccin. În sezonul 2009/2010, numărul
de doze de vaccin gripal sezonier a fost mai mic din cauza debutului pandemiei
A/H1N1 şi a dilemei OMS de a nu suprapune vaccinarea sezonieră cu cea
antipandemică. Creşterea acoperirii vaccinale în primul sezon de după pandemie
(2010/2011) a fost o reacţie la ameninţarea revenirii virusului pandemic. În
continuare, se înregistrează scăderi: 55,99% în sezonul 2011/2012, 59,12% în
sezonul 2012/2013 şi 49,02% în sezonul 2013/2014, concomitent cu scăderea numărului
total de vaccinări (650.000 de doze în 2011/2012; 904.753 de doze în 2012/2013;
507.057 de doze în 2013/2014).
Considerăm
că tendinţa de scădere a vaccinărilor antigripale la personalul medico-sanitar
până la rata de 50% este un motiv de îngrijorare pentru controlul optim al
epidemiilor de gripă. Reamintim că OMS şi ECDC recomandă următorii parametri
optimi ai prevenirii şi controlului gripei: minimum 150 de vaccinări la 1.000
de locuitori; 75% din persoanele cu vârsta de peste 65 de ani; 50% din
persoanele cu boli cronice asociate; 100% din copiii cu vârste între 6 luni şi
2 ani; peste 50% din gravide (100% cele cu boli cronice asociate); 100% din
persoanele rezidente (copii şi adulţi) în instituţii de îngrijire pe termen
lung; 100% din personalul medico-sanitar care asistă direct persoanele cu risc
crescut, dar nu mai puţin de 75% din totalul personalului.
De
altfel, evoluţia acoperirii cu vaccin antigripal în România este atipică pentru
Uniunea Europeană, fiind apropiată de cea din ţările (extracomunitare) din
Europa de Est (fig. 2). Observăm că,
de la 100 de doze la 1.000 de locuitori, rata înregistrată în România în 2008,
s-a ajuns în 2011 la o acoperire vaccinală de 3,15 doze la 1.000 de locuitori,
situaţie care s-a perpetuat şi în anii următori.
Sperăm
ca vaccinarea antigripală a populaţiei României (şi, implicit, cea a
personalului medico-sanitar) va fi realizată în viitor conform parametrilor
optimi de control al gripei, recomandaţi de Organizaţia mondială a sănătăţii şi
Uniunea Europeană.
 milioane de doze de vaccin. În sezonul 2009/2010, numărul
de doze de vaccin gripal sezonier a fost mai mic din cauza debutului pandemiei
A/H1N1 şi a dilemei OMS de a nu suprapune vaccinarea sezonieră cu cea
antipandemică. Creşterea acoperirii vaccinale în primul sezon de după pandemie
(2010/2011) a fost o reacţie la ameninţarea revenirii virusului pandemic. În
continuare, se înregistrează scăderi: 55,99% în sezonul 2011/2012, 59,12% în
sezonul 2012/2013 şi 49,02% în sezonul 2013/2014, concomitent cu scăderea numărului
total de vaccinări (650.000 de doze în 2011/2012; 904.753 de doze în 2012/2013;
507.057 de doze în 2013/2014).
milioane de doze de vaccin. În sezonul 2009/2010, numărul
de doze de vaccin gripal sezonier a fost mai mic din cauza debutului pandemiei
A/H1N1 şi a dilemei OMS de a nu suprapune vaccinarea sezonieră cu cea
antipandemică. Creşterea acoperirii vaccinale în primul sezon de după pandemie
(2010/2011) a fost o reacţie la ameninţarea revenirii virusului pandemic. În
continuare, se înregistrează scăderi: 55,99% în sezonul 2011/2012, 59,12% în
sezonul 2012/2013 şi 49,02% în sezonul 2013/2014, concomitent cu scăderea numărului
total de vaccinări (650.000 de doze în 2011/2012; 904.753 de doze în 2012/2013;
507.057 de doze în 2013/2014).