Piciorul diform congenital este cea mai frecventă malformaţie întâlnită în ortopedia pediatrică. Reprezintă aproximativ o treime din totalul deformărilor congenitale osteoarticulare.
Toţi pacienţii cu picior var-equin, indiferent de vârstă, sunt trataţi, ca primă metodă terapeutică, conservator, prin tehnica Ponseti sau Bensahel. Aceste tehnici au crescut considerabil rata de succes și se menţin la un nivel bun chiar dacă rata recidivelor a înregistrat o creștere, de la 5% la 40%.
Astfel, rata intervenţiilor pentru relaxare medială și dorsală a crescut și ea. Când se reia decizia de tratament a complicaţiilor e bine să se înceapă tot cu una dintre aceste metode, pentru a asigura asuplizarea ţesuturilor și consolidarea unor rezultate favorabile. În cazul unui picior var-equin recidivat, rigid și ireductibil, tratamentul conservator nu are niciun efect.
Studiul de faţă prezintă o nouă tehnică eclectică și analizează rezultatele obţinute după relaxarea medială și dorsală, utilizând această tehnică chirurgicală la copiii cu picioare var-equin recidivate, reziduale sau neglijate, care au vârsta între 6 luni și 8 ani. A fost un studiu-proiect care a analizat datele statistice din trei lucrări de licenţă. Toţi pacienţii incluși în acest studiu au fost operaţi personal în două intervale; în perioada 2008-2016 în regim public și 2018-2022 în regim privat.
Evaluarea preoperatorie s-a efectuat după terminarea aplicării tehnicii Ponseti sau Bensahel și a constat în studiu radiografic, CT și CT-3D. După radiografie au fost selectaţi cei care aveau nevoie de CT și IRM. Aliniamentul talo-naviculo-cuneo-metatarsian l măsurat radiologic a fost invariabil axat pe splint în raza talusului și a refăcut raza tibială a piciorului. Arcul plantar a fost normal, iar divergenţa talocalcaneană în limite normale în plan coronal și sagital.
Rezultatele menţionate au arătat o excelentă corelaţie între configuraţia arcului plantar și cele trei elemente clinice esenţiale ale piciorului: formă, direcţie și poziţie. În faza de sprijin, piciorul operat se derulează normal de la punctul de contact pe calcaneu până la faza de sprijin digital.
Comparaţia cu piciorul normal a avut o similitudine de 89%, 25 de cazuri din 28. Raza tibială (medială) a piciorului axată și reconfigurată normal permite ca biomecanica piciorului să revină la o mobilitate cvasisimilară cu a unui picior normal.
În cadrul deformărilor congenitale osteoarticulare ale piciorului, clubfoot are cea mai mare frecvenţă, de 85%, și este cunoscut și sub sinonimul de talipes equinovarus. Tratamentul de elecţie al piciorului var-equin este conservator. Se folosește tehnica Ponseti, Bensahel sau metoda hibridă. Rezultatele obţinute și evaluate preliminar se deteriorează în evoluţie și diformitatea reapare sub diferite forme.
Studiile iniţiale, pe termen scurt, făcute pe pacienţi trataţi prin metoda Ponseti au arătat că numai 2% dintre aceștia ajung să fie operaţi (1), în studiile ulterioare această proporţie crescând la aproximativ 3% până la 5% (2). Mai târziu, rata consemnată a fost de 20% (3) și ulterior literatura a relevat o recurenţă pe termen mediu de 20% până la 41% dintre cazuri (4). Ultimul studiu, efectuat de Van Schelvenn în 2022 (5), arată că, după corectarea iniţială a piciorului diform var-equin prin tratamentul Ponseti, ratele de recurenţă au variat de la 26% la 48%.
Rata recurenţei după tehnica Bensahel este similară cu cea după tehnica Ponseti. Deși această rată a fost în continuă creștere, rezultatele obţinute după aceste metode sunt incontestabil cu mult deasupra celor obţinute înainte de introducerea lor în practica medicală.
Răspândirea pe scară largă a metodei de tratament concepută de Ponseti și Bensahel a făcut ca numărul cazurilor operate și amploarea intervenţiilor operatorii să scadă considerabil. Astfel, au fost eliminate intervenţiile operatorii extensive făcute la copiii mici, care uneori se soldau cu cicatrici retractile profunde, articulaţii rigide și atrofii musculare extinse (6,7).
Până la aplicarea acestor metode și generalizarea lor, numai formele medii și ușoare răspundeau la tratamentul operator. Ponseti a precizat că 71% dintre picioarele tratate aveau configuraţie normală, erau funcţionale și nedureroase, iar 28% prezentau ușoare deformări reziduale (8). În 1992, Ponseti comunica o rată de succes de 85-90% (9).
După tratamentul non-operator standardizat de Ponseti este necesar a se efectua alungirea tendonului lui Ahile (în 90% dintre cazuri), transpoziţia tendonului tibial anterior (la 15-40% din pacienţi), alungirea iterativă a tendonului lui Ahile sau fasciotomia plantară (10).
Recidivele apar mai frecvent în piciorul var-equin non-idiopatic. Apariţia recidivei tardive până la 8 ani (11) este mai rară, dar posibilă. Cu toate că se apreciază că majoritatea recidivelor se produc din cauza corecţiei insuficiente (12), un picior var-equin recidivat trebuie tratat.
Deși s-a redus numărul intervenţiilor operatorii pentru eliberarea chirurgicală extinsă, această intervenţie se efectuează pe scară largă și este o modalitate eficientă de tratare a piciorului var-equin recidivat, neglijat sau a deformărilor reziduale în circumstanţe speciale (13).
Am analizat statistica pacienţilor trataţi și intervenţiile efectuate personal consemnate în lucrările de licenţă efectuate de doctorii Gîrbotei L.M., Huzum E. și Mihalache E. Articolul expune experienţa acumulată în perioada 2008-2016 și 2018-2022, perioadă în care am tratat 92 de pacienţi (128 de picioare), dintre care 61 de pacienţi (89 de picioare) prin tehnica Ponseti și 31 pacienţi (39 de picioare) prin tehnica Bensahel. Tratamentul prin tehnica Bensahel a fost efectuat de kinetoterapeuţi și urmărit periodic la controalele ortopedice.
Diformitatea a recidivat în 28% dintre cazurile tratate prin tehnica Ponseti (adică la 17 pacienţi, 25 de picioare), și în 28,9% dintre cazurile tratate prin tehnica Bensahel (9 pacienţi, 11 picioare). În total, recidiva a fost consemnată la 26 de pacienţi (36 de picioare), dintre care 23 de pacienţi (28 de picioare) au avut indicaţie de relaxare medială și dorsală.
Când recidiva a prezentat 3-4 componente, s-a efectuat relaxarea medială și dorsală. Cele 4 componente pe care le-am întâlnit în piciorul recidivat au avut următoarea frecvenţă: adducţia antepiciorului în 95% dintre cazuri, equinul în 94% dintre cazuri, supinaţia în 68% și adducţia protarsului în 42%. Inversiunea asociată cu cavusul au fost prezente într-un singur caz. Recidiva prezentă la 28 de picioare a fost consemnată la 16 cazuri cu clubfoot idiopatic și 12 non-idiopatic.
Cele non-idiopatice au interesat 5 (5/7) pacienţi cu artrogripoză, 3 (3/6) cu displazia Streeter, 2 (2/2) cu mielodisplazie și câte unul cu sindromul Larsen (1/1) și prune belly syndrome (1/2). Rezultatele postoperatorii au fost bune. Configuraţia arcului plantar a permis formarea bolţii plantare și în toate cazurile s-a obţinut o formă, direcţie și poziţie normale. Comparaţia cu piciorul normal a avut o similitudine dinamică de 89%, 25 de picioare din 28, exceptând 3 picioare – 2 în artrogripoza și unul în sindrom Larsen.
3.1 Abord. Când operaţia se efectuează under tourniquet control, chirurgul are un confort sporit și durata intervenţiei scade. Relaxarea medială și dorsală se poate face prin abord unic sau dublu. Am preferat abordul dublu, medial și dorsal, pentru că lamboul cutanat dintre cele două incizii elimină riscul unei cicatrici hipertrofice în zona supusă unei tensiuni mari pentru a redresa adducţia și varusul protarsului.
3.1.1 Abordul medial (Fig. 1) se face printr-o incizie arcuată. Incizia pornește din punctul central al feţei mediale a calcaneului, ascensionează spre apexul maleolei tibiale și apoi coboară simetric până la marginea rebordului medial și se continuă distal, pe un traiect ușor curb, cu concavitatea orientată dorsal, până la 1 cm distal de interliniul articular
cuboido-metatarsian l.
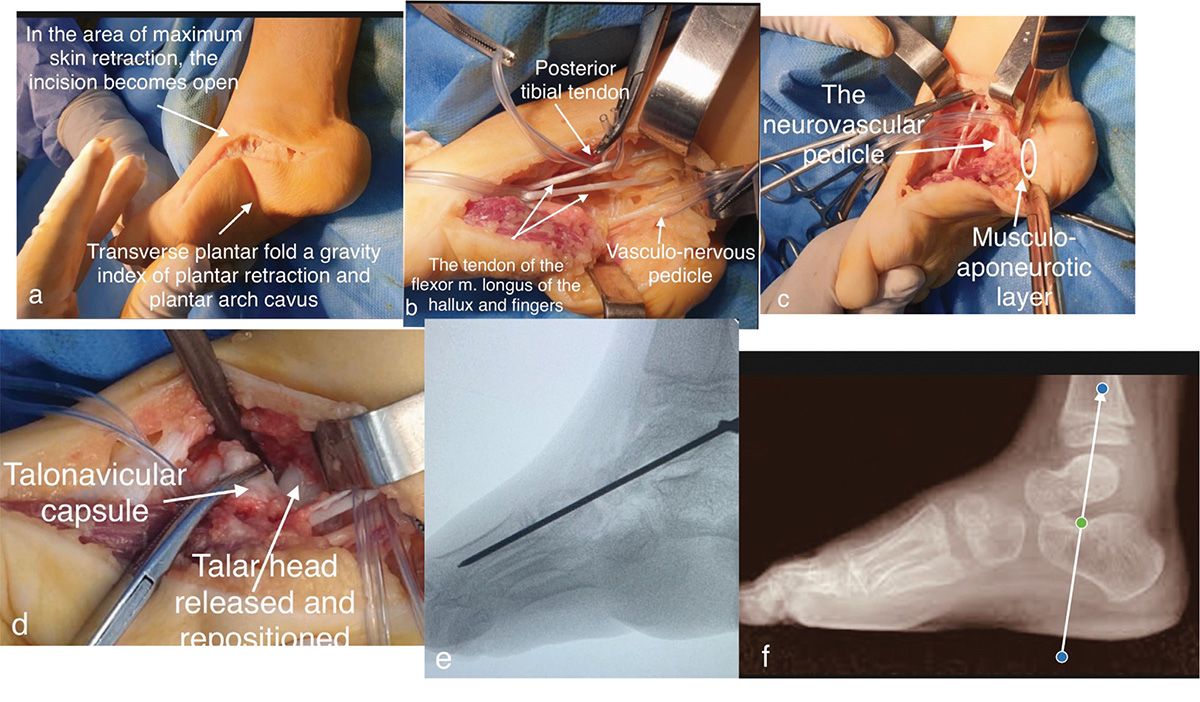
- se evidenţiază marginea medială a mușchiului abductor deget l, se decolează și se identifică încrucișarea flexorilor lung al halucelui și al degetelor și se izolează separat pe un șnur;
- fiecare flexor se disecă, se secţionează aderenţele fibroase și se eliberează parţial din tecile sinoviale; retinaculul flexorilor nu se secţionează sau se secţionează parţial, pentru a evita luxaţia în timpul
redresării;
- pediculul tibial posterior se identifică, se izolează pe un șnur și se eliberează proximal și distal pentru a evita lezarea lui și pentru a permite dezinserţia plantară în siguranţă;
- disecţia și eliberarea tibialului posterior începe cu reperarea tuberozităţii navicularului, locul de inserţie a mușchiului tibial posterior. Tendonul se eliberează din teaca sinovială, care apare evident îngroșată. Se identifică ramificaţiile plantare ale tendonului (Fig. 2), evidenţierea se face prin presiune digitală cu ajutorul unei comprese.

Cele 3-4 prelungiri digitale plantare se secţionează la nivelul inserturilor plantare, iar inserţia de pe navicular se secţionează și tendonul se detașează. Tendonul devine mai lung și permite reinserţia extremităţilor plantare pe tuberozitatea navicularului. Echilibrul potenţial al forţelor arcului plantar se realizează prin transpoziţia inserturilor plantare pe tuberozitatea naviculară, având în vedere că forţa de tracţiune a mușchiului nu scade ca după alungire.
3.1.2 Abordul dorsal constă într-o incizie dorsală dispusă pe marginea medială a tendonului ahilian, iar alungirea se face în plan sagital, păstrând inserţia laterală a tendonului pe calcaneu. Sindesmoliza posterioară deschide articulaţia tibiotalară și talocalcaneană.
3.2. Sindesmoliza medială completează sindesmoliza posterioară și cuprinde eliberarea razei metatarsului l și a articulaţiilor protarsului.
3.2.1. Sindesmoliza razei metatarsului l se face dorsal, medial și plantar pentru articulaţiile talonaviculară, naviculocuneană și cuneometatarsiană l. Inserţiile tendoanelor tibial anterior și posterior sunt puncte importante pentru reperarea interliniilor articulare.
Atenţie! Una dintre cele mai importante mobilizări se asigură prin eliberarea capului talar orientat lateral. Sindesmoliza talonaviculară trebuie făcută cu deosebită rigurozitate, pentru că există riscul lezării cartilajului articular din cauza formei convexe a capului femural.
Așadar, capul talar se vizualizează cu ajutorul unui elevator, fără a fi lezat. Elevatorul este plasat la nivelul colului talar și se aplică o tracţiune moderată, în timp ce se secţionează toate conexiunile talocalcaneene, inclusiv ligamentele talocalcaneene anterioare. Această eliberare asigură rotaţia talusului având ca centru de rotaţie ligamentul interosos.
Tehnica este folosită în mai multe procedee. Mobilizarea talusului și repoziţionarea lui anatomic anulează inversiunea antepiciorului și permit reducerea subluxaţiei calcaneocuboidiene prin eliberarea calcaneului blocat de capul talusului. Astfel, articulaţia talonaviculară se poate reconstitui și apoi se stabilizează pe un splint (Fig. 1e).

Ca splint este preferabil titanium elastic nail sau o broșă K (K wire) din titan cu dimensiuni adecvate vârstei: 1,2-1,4 și mai rar 1,6. Tijele elastice din titan pot fi menţinute 3-6 luni. Splintul se poate trece manual sau cu motorul, folosind un ghid care orientează broșa din marginea laterală a talusului, reperată prin incizia posterioară, spre centrul capului talar.
Splintul talar permite rotaţia talusului; la nevoie, cu elevatorul plasat pe colul talar, putem controla mult mai bine reducerea, iar splintul este avansat prin navicular, cuneiform l și metatars l. Avansarea splintului poate fi urmărită la fiecare trecere dintr-o articulaţie în alta.
Axul și arcul razei mediale sunt reconfigurate pe splint. Arcuirea se realizează prin fixarea splintului cu două pense speciale între două articulaţii și imprimarea curburii arcului plantar. La copiii mai mici se poate face prin fixarea splintului distal și arcuirea antepiciorului în equin.
3.2.2 Sindesmoliza protarsului. Lamboul cutaneo-subcutan sub formă de clepsidră, delimitat de cele două incizii, împreună cu pediculul vasculo-nervos retromaleolar tibial, este ancorat pe un șnur (string?!) pentru a evita lezarea lui și pentru a facilita sindesmoliza.
Sindesmoliza medială a protarsului completează sindesmoliza posterioară. Secţionarea medială se face minuţios și parcimonios. Acest timp operator devine mai ușor dacă se introduce un decolator prin articulaţiile posterioare talocalcaneană și tibiotarsiană, care ne permite o mai bună vizualizare a capsulei și ligamentelor mediale ale celor două articulaţii, mai greu de identificat, fiind îngroșate și retractate.
Atenţie! Sindesmoliza tibiotalară medială nu trebuie să lezeze suprafaţa articulară a maleolei tibiale sau maleola pentru a evita artroza precoce sau osificările heterotopice. Este preferabil a se efectua iniţial sindesmoliza talocalcaneană. După deschiderea articulaţiei talocalcaneene, axarea talusului se face mult mai ușor.
Dacă la tentativa de redresare se corectează varusul protarsului, iar capul talusului se poate realinia în axul metatarsului 1, se renunţă la sindesmoliza tibiotalară. Când se impune sindesmoliza tibiotalară, cele două articulaţii, tibiotalară și talocalcaneană, se deschid medial și dorsal la tentativa de redresare a piciorului.
Sindesmoliza talocalcaneană medială și dorsală permite deschiderea articulaţiei și repoziţionarea anatomică a calcaneului. Dacă există instabilitatea calcaneului, acesta se stabilizează provizoriu cu o broșă trecută prin calcaneu, talus și tibie (Fig. 1f).

În cazuri excepţionale, la copiii cu vârsta de peste 8 ani cu autism, retard psihic, idiosincrazie etc., care nu au indicaţie de implant
fixator extern, sindesmoliza medială permite o rezecţie subtalară cuneiformă talocalcaneană, în urma căreia se obţine o sinostoză echivalentă cu o artrodeză care corectează varusul (Fig. 3).
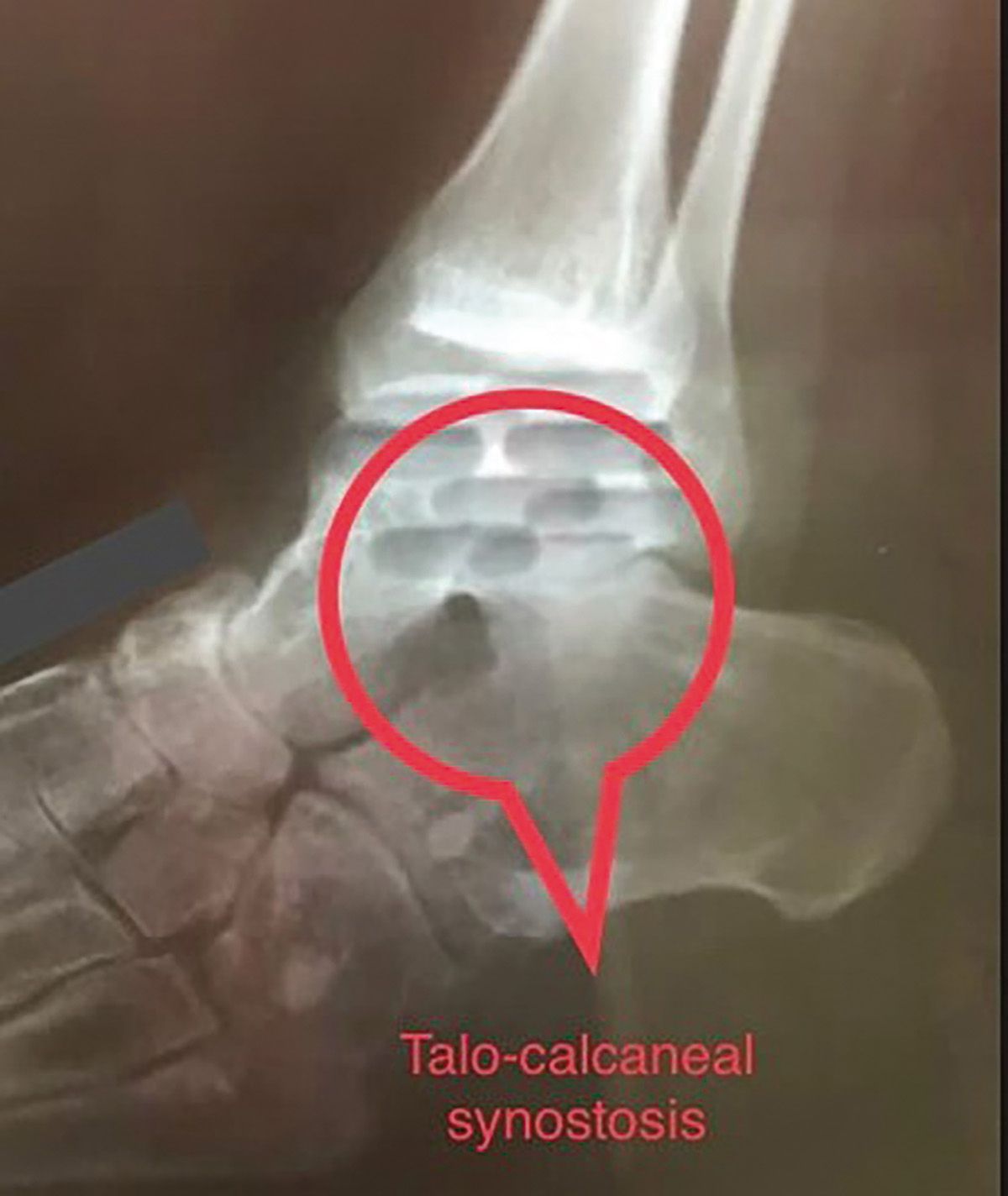
pentru o formă severă de picior var-equin recidivat după alungire de tendon
ahilean și aponevrotomie plantară a fost relaxarea medială. După sindesmoliza
protarsului, pentru corectarea varusului s-a efectuat rezecţie cuneiformă
talocalcaneană.Sinostoza realizată a permis corecţia diformităţii. La 8 ani
după operaţie piciorul are forma și direcţia normale, poziţie plantigradă, iar
copilul nu are dureri
3.3. Refacerea bolţii plantare. Talusul eliberat are o poziţie instabilă, iar redresarea piciorului prin axare pe splint impune ca, în timpul axării razei mediale, arcul plantar să ia o poziţie plată sau în hipercorecţie pentru a alinia primul cuneiform și metatars în axul splintului.
Axarea talus-navicular-cuneiform l-metatars l pe splint permite refacerea bolţii plantare. La extremitatea posterioară se configurează o ancoșă care se fixează cu un șurub special pe calcaneu. Șurubul are prevăzută o canelură în care se fixează ancoșa broșei. Canelura poziţionează broșa și permite fixarea convexităţii dorsal, iar ancoșa nu creează presiune talocalcaneană, pentru că are dimensiuni mai mici decât canelura.
Fixarea broșei permite încurbarea ei pentru a reface bolta plantară. Pentru a menţine poziţia broșei cu convexitatea dorsal este foarte importantă fixarea; se va evita rotaţia pentru a nu se prăbuși arcul plantar și se va evita migrarea ei. După aplicarea splintului și relaxarea piciorului, în poziţie liberă, piciorul este corectat parţial. În poziţia liberă pulsoximetria indică de regulă o saturaţie de 85-95%.
Sutura ţesutului celular subcutan și a tegumentelor se face cu piciorul poziţionat anatomic. Pansamentul este lax, iar compresele se acoperă cu fașă din vată, fără să comprime. Imobilizarea se face în aparat gipsat larg cu piciorul în poziţia obţinută după operaţie, fără a se redresa în poziţia normală pentru a evita fenomenele ischemice.
Apoi, periodic, la intervale de 7-10 zile, se începe reducerea progresivă a piciorului până la redresarea completă a formei, direcţiei și poziţiei. Durata imobilizării este proporţională cu vârsta pacientului; 4-6 săptămâni în aparat gipsat, perioadă în care se reduce succesiv diformitatea, și apoi în orteze gambiero-podale de mers.
Kinetoterapia este de mare importanţă. Simultan se face și tratament recuperator pentru a asigura stabilitatea piciorului în poziţie normală și un echilibru static și dinamic între mușchii flexori-extensori, supinatori-pronatori și în special între mușchii care asigură eversiunea și inversiunea.
Citiți și: Factori de risc ai trombozei venoase la pacientul oncologic (2)
Bibliografie
1. Charles YP, Canavese F, Dimeglio A. Early functional treatment of congenital clubfoot. Orthopede. 2006;35(665–668):670–3
2. Willis RB, Al-Hunaishel M, Guerra L, Kontio K. What proportion of patients need extensive surgery after failure of the Ponseti technique for clubfoot? Clin Orthop Relat Res. 2009;467:1294–7
3. Morcuende JA, Dolan LA, Dietz FR, Ponseti IV. Radical reduction in the rate of extensive corrective surgery for clubfoot using the Ponseti method. Pediatrics. 2004;113:376–380. doi: 10.1542/ peds.113.2.376
4. Bergerault F, Fournier J, Bonnard C. Idiopathic congenital clubfoot: Initial treatment. Orthop Traumatol Surg Res. 2013;99:S150–S9
5. Van Schelven H, Moerman S, Van Der Steen M, Besselaar AT, Greve C. Prognostic factors for recurrent idiopathic clubfoot deformity: a systematic literature review and meta-analysis. 2022 Arta Orthopaedica
6. Wenger DR, Rang M. The art and practice of children orthopedics. 1992; New York: Raven Press
7. Coplan JA, Herzenberg JE. Non-operative treatment of congenital clubfoot. In: McCarthy JJ, Drennam JC. The child’s foot and ankle (2 nd edition) Philadelphia: Lippincott Williams & Wilkins, 2010: 64-74
8. Ponseti IV, Smoley EN. Congenital club foot: The results of treatment. J Bone Joint Surg [Am] 1963; 45A: 261-344
9. Ponseti IV. Treatment of congenital club foot. J Bone Joint Surg [Am] 1992; 74A 448-54
10. Eidelman M, Kotlarsky P, Herzenberg JE. Treatment of relapsed, residual and neglected clubfoot: adjunctive surgery J Child Orthop 2019;13:293-303
11. Azarpira MR, Emami MJ, Vosoughi AR, Rahbari
K. Factors associated with recurrence of clubfoot treated by the Ponseti method. World J Clin Cases. 2016 16;4(10):318-22. doi: 10.12998/ wjcc.v4.i10.318. PMID: 27803913; PMCID: PMC5067494
12. Dobbs MB, Corley CL, Morcuende JA, Ponseti IV. Late recurrence of clubfoot deformity: a 45-year followup. Clin Orthop Relat Res. 2003;(411):188–92
12. Kuo KN, Smith PA. Correcting residual deformity followin clubfoot releases. Clin Orthop Relat Res. 2009; 467(5): 1326-33.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe