În
alegerea regimului antialgic, trebuie să ţinem cont de tipul de durere şi de
severitatea acesteia. Este frecvent necesară combinarea antialgicelor neopiode
cu cele opioide sau adăugarea de coanalgezice, deoarece diferitele tipuri de
dureri pot coexista. Astfel că primul pas în tratamentul durerii îl reprezintă
o evaluare minuţioasă a durerii, pentru a determina tipul, intensitatea şi
toate dimensiunile acesteia (fizică, funcţională, psihosocială şi spirituală).
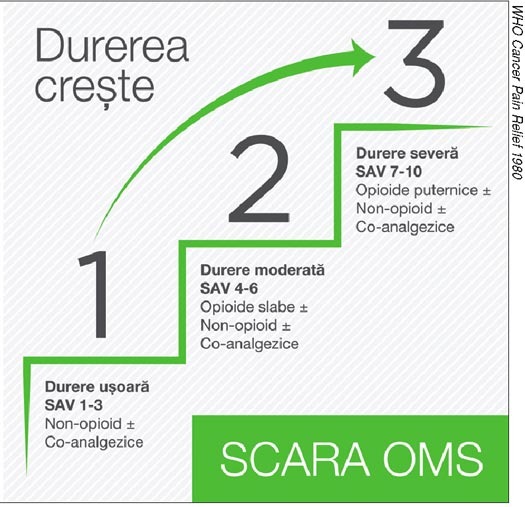
Scala analog vizual (SAV) este cel mai frecvent utilizată în practica clinică şi
permite clasificarea durerii în durere uşoară (SAV < 4), durere moderată
(SAV 4–6) şi durere severă (SAV > 6).
Adunarea mondială a sănătăţii, organismul de
decizie al Organizaţiei Mondiale a Sănătăţii, a votat, la 21 mai 2014, rezoluţia*
vizând integrarea şi creşterea capacităţii serviciilor de îngrijiri paliative
ca parte componentă a sistemelor de sănătate. Rezoluţia este un pas major în
dezvoltarea îngrijirilor paliative la nivel mondial, deoarece miniştrii sănătăţii
şi-au asumat astfel dezvoltarea serviciilor, mai ales în comunitate, sprijinul
aparţinătorilor prin programe de informare şi instruire, dezvoltarea de
programe educaţionale pentru profesionişti, de ghiduri şi protocoale clinice,
de instrumente de monitorizare a calităţii serviciilor oferite, facilitarea
accesului la medicaţie adecvată pentru pacienţi, precum şi parteneriate cu
societatea civilă în asigurarea îngrijirilor.
*http://apps.who.int/gb/ebwha/pdf_files/EB134/B134_R7-en.pdf
Al doilea pas în tratamentul durerii este
alegerea potrivită a regimului antialgic. Zech şi colab., într-un studiu
prospectiv desfăşurat pe durata a zece ani, au demonstrat că utilizarea
tratamentelor farmacologice în concordanţă cu scara de analgezie OMS poate înlătura
durerea în 90% din cazuri, ceea ce obligă cu atât mai mult medicii să cunoască şi
să aplice corect terapia antialgică.
Scara de analgezie concepută în 1980 de
Organizaţia Mondială a Sănătăţii descrie paşii de folosire a terapiei
antialgice în funcţie de intensitatea durerii. Pornind de la cele trei tipuri
de durere (uşoară, moderată şi severă), scara de analgezie OMS clasifică medicaţia
antialgică pe trei trepte:
• Treapta
I – antialgice neopioide (antiinflamatoarele nesteroidiene şi paracetamolul);
• Treapta
II – antialgice opioide slabe (opioide de treapta a doua);
• Treapta
III – antialgice opioide puternice (opioide de treapta a treia).
Treapta I este reprezentată de antialgicele
neopioide şi cuprinde:
• Acetaminofen
(paracetamol) – doză maximă 4–6 grame/zi;
• Diclofenac
– 150–200 mg/zi;
• Ibuprofen
– 2,4–3,2 g/zi;
• Naproxen
– 750 mg – 1 g/zi;
• Indometacin
– 150 mg/zi;
• Piroxicam
– 20–40 mg/zi.
Opioidele de treapta a doua înregistrate în
România sunt:
• Tramadolul
sub formă de soluţie, tablete cu eliberare imediată (50 şi 100 mg) şi retard
(100, 150 şi 200 mg), supozitoare (doză maximă 400–600 mg/zi);
• Codeina
sub formă de tablete de 15 mg sau în combinaţii cu paracetamol;
• Dihidrocodeina
(DHC) sub formă de tablete retard de 60, 90 şi 120 mg (doză maximă 240–360
mg/zi);
• Pentazocina
sub formă de tablete de 50 mg şi fiole de 30 mg; nu se foloseşte în tratamentul
durerii cronice, deoarece, fiind agonist-antagonist şi agonist pe receptorii
Kappa, are efecte secundare psihomimetice.
Opioidele
de treapta a treia înregistrate în România sunt:
• Morfina
sulfat sau hidroclorid sub formă de tablete cu eliberare imediată (10 şi 20
mg), retard (10, 30, 60, 100 şi 200 mg) sau fiole 20 mg/fiolă; medicamentele
opioide de pe treapta a treia nu au doză maximă;
• Oxycodon
(în doze mici, apare uneori trecut ca preparat de treapta a doua) sub formă de
tablete cu eliberare prelungită (Oxycontin) 10, 20, 40, 80 mg;
• Fentanilul
sub formă de plasturi cu eliberare timp de 72 de ore, de concentraţie 25, 50 şi
100 micrograme/oră, tablete cu eliberare imediată de 100, 200, 300, 400, 600 şi
800 micrograme şi fiole care se folosesc în ATI;
• Hidromorfonul
sub formă de fiole cu 2 mg/fiolă;
• Metadona sub formă de tablete de 2,5 mg;
• Petidina
(Mialgin) nu se utilizează în tratamentul durerii cronice, deoarece are timp
de acţiune scurt şi metabolitul său normeperidina este responsabil de
fenomenele toxice.
Tratamentul antialgic trebuie să înceapă cu
medicamentele de pe treapta scării analgezice OMS corespunzătoare severităţii
durerii. Prescrierea analgeziei iniţiale trebuie întotdeauna ajustată în funcţie
de modificările apărute în severitatea durerii. Astfel, dacă pacientul are
durere uşoară (SAV < 4), se administrează medicaţie antialgică de treapta I:
paracetamol sau AINS (diclofenac, aspirină, ibuprofen etc.). Dacă durerea se
accentuează, se măreşte doza preparatului respectiv până se ajunge la doza
maximă. Dacă analgezia prescrisă este insuficientă sau dacă boala pacientului
progresează, analgezia este crescută într-un mod ordonat de la non-opioid, la
opioid slab, la opioid puternic, conform scării de analgezie OMS.
Coanalgezicele trebuie utilizate oricând este indicat.
Dacă durerea nu este controlată cu antialgic
de treapta I la doză maximă, se adaugă un opioid slab de treapta a doua, de
exemplu tramadol. De asemenea, dacă durerea este apreciată de pacient la o
intensitate SAV 4–6, se iniţiază tratament cu antialgice de treapta a doua.
Antialgicele de treapta I se pot combina atât cu cele de treapta a doua, cât şi
cu cele de treaptă a treia, aducând beneficiul unui control mai bun al durerii.
Dacă durerea continuă să se intensifice şi
se ajunge la doza maximă din preparatul de treaptă a doua, acesta este înlocuit
cu un preparat opioid de treaptă a treia, de exemplu morfină. Pentru
preparatele opioide de treaptă a treia nu există doză maximă, ci doar doză
optimă eficientă, la care efectul benefic este maxim cu minimum de efecte
secundare.
Preparatele opioide de pe treapta a doua nu
se combină cu cele de treapta a treia deoarece mecanismul lor de acţiune este
similar. În funcţie de tipul de durere, pe oricare treaptă a scării de
analgezie OMS se pot combina şi coanalgezicele.
Concluzii:
• Ţinta tratamentului este rapida ameliorare
a durerii şi prevenirea recurenţei sale;
• Tratamentul se bazează pe o evaluare minuţioasă a
fiecărei dureri în parte pentru a determina tipul şi intensitatea;
• Scara
de analgezie OMS prevede terapia în trei trepte a durerii în funcţie de
intensitatea acesteia;
• Treapta
I se poate combina fie cu II, fie cu III, dar treptele II şi III nu se pot
combina între ele;
• Medicamentele opioide de pe treapta a
treia nu au doză maximă.
Educaţie şi dezvoltare
A
15-a ediţie a Conferinţei naţionale de îngrijiri paliative va avea loc la
Timişoara în perioada 23–25 octombrie 2015. Detalii şi înscrieri: www.anip.ro
Cursurile
online de îngrijiri paliative sunt recomandate medicilor care doresc să aprofundeze
subiecte ca managementul durerii, comunicarea unui diagnostic de boală gravă,
starea terminală în îngrijiri paliative. În prezent sunt disponibile zece
cursuri, din care patru creditate EMC de Colegiul Medicilor din România.
Absolvenţii primesc diplome eliberate de Hospice „Casa Speranţei“. Înscrierile
se fac online: www.studiipaliative.ro
Rubrică realizată de Hospice „Casa Speranţei“ (www.hospice.ro),
promotor al îngrijirii paliative în România din 1992, centru de excelenţă în
Europa de Est şi unul dintre modelele recunoscute la nivel global de servicii şi
educaţie în paliaţie. Coordonator: conf.
dr. Daniela Moşoiu (Universitatea „Transilvania“ din Braşov, director educaţie
şi dezvoltare Hospice „Casa Speranţei“)