Vom
prezenta în acest articol două cazuri clinice în care afecțiunile care impun
tratament anticoagulant se asociază cu comorbidități care contraindică
anticoagularea: fibrilație atrială – trombocitopenie, fibrilație atrială –
unele forme de cancer. Decizia terapeutică în astfel de cazuri a necesitat
practic extrapolarea recomandărilor din ghidurile actuale. Astfel de scenarii
nu sunt reproduse complet de studiile
care fundamentează protocoalele terapeutice.
Un
al treilea scenariu pe care îl vom prezenta evidențiază limitele scorului CHA2DS2-VASc,
pornind de la un caz clinic cu valoarea 1 a acestui scor, în context de flutter
atrial, la care ecocardiografia transesofagiană a evidențiat un tromb
intraauricular (plauzibil, dar rar întâlnit). S-a ridicat problema intricării
unui status de hipercoagulabilitate asociat triadei Virchow revizuite, valabilă
pentru fibrilația și flutterul atrial.
Începând
cu centenara heparină extrasă de McLean din ficat în 1916, continuând cu
warfarina (alături de ruda sa est-europeană – acenocumarolul) și culminând cu
noile anticoagulante orale – NOAC, rebotezate „DOAC“ (direct oral
anticoagulants), tratamentul anticoagulant a constituit o adevărată revoluție
în medicină. Indiscutabila putere profilactică și curativă a acestei categorii
de agenți terapeutici a generat o vastă literatură de specialitate și un număr
imens de manifestări științifice, a angrenat un număr redutabil de cercetători
care au încercat să răspundă în mod corespunzător la următoarea întrebare: „Care agent
anticoagulant, în ce doză, în ce context clinic și pentru cât timp este util și
benefic în diverse patologii?“.
Astfel,
în prezent dispunem de un număr mare de studii care au încercat să reproducă
diverse scenarii clinice, evaluând beneficiile și reacțiile adverse ale
diferitelor molecule care interferează cu cel puțin o verigă din procesul
coagulării. Pe baza acestor studii s-au formulat și revizuit ghiduri ale
diferitelor societăți științifice medicale, pentru asigurarea unei baze
teoretice în raționamentul clinic din abordarea terapeutic-anticoagulantă a
pacientului real. Cum, însă, „viața bate filmul“ există în practica clinică
situații în care niciun ghid și niciun studiu nu pot anticipa sau analiza
constelația unică de comorbidități pe care le poate avea un pacient. Astfel,
uneori, raportul beneficiu-risc al tratamentului anticoagulant se poate schimba
în cazul unor pacienți cu un profil de comorbidități puțin descris în
literatura care fundamentează acest tip de tratament. Prezentăm în continuare
experiența noastră dobândită prin îngrijirea acestor cazuri rare.
Un
prim caz este cel al unei paciente de 80 de ani, hipertensivă cu valori
moderate sub tratament, cu stenoză de IVA nesemnificativă hemodinamic (20%). În
urmă cu cinci ani, s-a prezentat în serviciul de urgențe cu un prim episod
documentat de fibrilație atrială de vechime incertă, în asociere cu care
probele biologice au evidențiat limfocitoză și trombocitopenie moderată
(80.000/mm3), modificări hematologice până atunci ignorate.
Medicul
urgentist instaurase deja (chiar dacă palpitațiile păreau să țină de mai mult
de 48 de ore) administrarea de amiodaronă în perfuzie intravenoasă, sub care
pacienta s-a convertit la ritm sinusal câteva ore mai târziu. Astfel, frecvența
ventriculară era controlată, tensiunea arterială normală, simptomele și semnele
de decompensare cardiacă în repaus lipseau. Odată ce am preluat cazul, ne-am
concentrat pe problema instaurării tratamentului anticoagulant în contextul
trombocitopeniei.
Un
prim argument pentru administrarea tratamentului anticoagulant a fost scorul
CHA2DS2-VASc de 4. Astfel, riscul unui eveniment
cardioembolic a fost estimat la cel puțin 4% pe an (1). În al doilea
rând, trombusul care se formează în atriul stâng fibrilant este bogat în
hematii și sărac în trombocite (trombus roșu). Mecanismul prin care se formează
reproduce într-o oarecare măsură condiția de apariție a trombozei venoase
(stază, leziune parietală, hiperadezivitate celulară) (2, 3). Este deci de
presupus că poate apărea chiar și în condiții de trombocitopenie.
Argumente
pentru abținerea de la tratamentul anticoagulant au fost în număr de trei.
Pentru început, ecocardiografia efectuată după conversia la ritm sinusal a
arătat, alături de o funcție sistolică excelentă a ventriculului stâng, atriile
nedilatate și un pattern tip I (E<A) al fluxului diastolic transmitral,
pledând pentru o sistolă atrială eficace, deci „protectoare contra trombozei“
(4). În al doilea rând, scorul HAS-BLED era de cel puțin 3. Această
valoare nu contraindică anticoagularea, dar obligă la o monitorizare mai atentă
(5), care s-a dovedit dificilă din cauza conjuncturii sociale a pacientei. În
al treilea rând, în momentul descoperirii nu cunoșteam nici cauza și nici potențialul
evolutiv al anomaliilor hematologice.
Datele
din literatură care să ofere suportul teoretic al tratamentului anticoagulant
în fibrilația atrială în condiții de trombocitopenie sunt destul de puține.
Studiile care au comparat noile anticoagulante cu warfarina au exclus pacienții
cu trombocitopenie. Astfel, în Rocket-af (6) nu au fost incluși pacienții cu un
număr de trombocite sub 90.000/mm3, iar Averroes (7) și Rely (8) au
exclus subiecții cu trombocite sub 100.000/mm3.
La
pacienții cu numărul de trombocite peste 100.000/mm3 tratamentul
anticoagulant se poate prescrie în condiții normale. După ce am regăsit in
literatură (5) recomandările de evitare a tratamentului anticoagulant la un
număr de trombocite sub 50.000/mm3, am cântărit bine raportul
risc/beneficiu atunci când numărul de trombocite se situează între 50.000 și
100.000/mm3. Ghidul Societății europene de cardiologie, atât în
varianta extinsă din 2010 (1), cât și în cea actualizată din 2012 (9) recomandă
utilizarea scorurilor de risc hemoragic (preferabil HAS-BLED), fără a preciza
însă limitările cu privire la numărul de trombocite.
Utilizând
cuvintele cheie „anticoagulation in thrombocytopenia“, am regăsit în literatura
medicală anglo-saxonă prezentarea anecdotică (6) a două cazuri de
trombocitopenie, dintre care una severă, provocate de febra Denga, la pacienți
tineri la care anticoagularea era impusă de prezența valvelor mecanice. Autorii
au oprit anticoagularea doar la pacientul cu trombocitopenie severă, pentru
patru zile, până la corecția parțială a acesteia. Evoluția a fost favorabilă în
ambele cazuri.
În
cazul pacientului nostru, am optat pentru anticoagulare cu acenocumarol, țintind
un INR între 2 și 3, propunând pacientei o urmărire frecventă a INR și
hemogramei. Anecdotic, menționăm că un coleg îi oferise pacientei mostre de
Rivaroxaban. Am explicat opțiunea noastră pentru acenocumarol invocând
excluderea pacienților cu trombocitopenie din studiul Rocket-af, precum și
absența antidotului în cazul unui eveniment hemoragic.
Pacienta
a fost urmărită aproximativ trei luni, timp în care medicul specialist
hematolog a definitivat diagnosticul de leucemie limfatică cronică. Din punct
de vedere cardiologic, s-a menținut ritmul sinusal, iar INR s-a dovedit stabil.
Scurta perioadă de urmărire nu a fost marcată de evenimente trombotice sau
hemoragice.
O
altă asociere de afecțiuni incomplet investigată de studiile cu medicamente
anticoagulante este cea dintre fibrilația atrială și diverse cancere. La acești
pacienți, tratamentul anticoagulant este o extrapolare, pornind fie de la
indicațiile pentru pacientul cu fibrilație atrială, fie de la indicațiile
pentru pacientul cu cancer. Extrapolările se lovesc de următoarele limite:
antivitaminele K administrate la pacientul cu fibrilație atrială se dovedesc
adeseori dificil de optimizat datorită asocierii medicației citostatice și
altor medicamente necesare tratamentului diferitelor complicații ale bolii
maligne (durere, infecții, neutropenie, anemie etc.). În plus, unele afecțiuni
maligne se asociază cu prezența de paraproteine care interferează cu procesul
coagulării, generând fie o variabilitate mare a INR, fie evenimente trombotice
chiar în prezenta unui INR terapeutic. Din aceste motive, există recomandarea
ca cel puțin în tratamentul altor forme ale bolii tromboembolice decât fibrilația
atrială, la pacienții oncologici să se administreze heparinele cu greutate
moleculară mică (HGMM) în doze terapeutice (7). Nu există însă studii cu
privire la administrarea pe termen lung a HGMM în fibrilația atrială și nici
recomandare fermă în acest sens (8).
NOAC
reprezintă o opțiune interesantă și probabil de viitor, în această asociere de
afecțiuni (fibrilație atrială-cancer), dar încă insuficient testată în studii.
Mai mult comentată, dar de asemenea insuficient susținută de trialuri clinice
este utilizarea NOAC în asocierea cancer–tromboembolism venos (7, 10).
O
altă asociere de afecțiuni care poate ridica probleme de tearapie
anticoagulantă este cea dintre trombofilie și fibrilația atrială, evidențiind și
una dintre posibilele limite ale scorului CHA2DS2-VASc.
Datele de care dispunem fac discuția pur teoretică, dar apărută cu ocazia
îngrijirii pacientul a cărui prezentare urmează.
Un
pacient în vârstă de 57 de ani este diagnosticat de medicul specialist neurolog
cu flutter atrial, în contextul explorărilor pentru un sindrom vertiginos.
Pacientul este trimis pentru bilanț cardiologic. Diagnosticul de flutter atrial
se confirmă, iar pacientului i se propune ablația de istm cavo-tricuspidian.
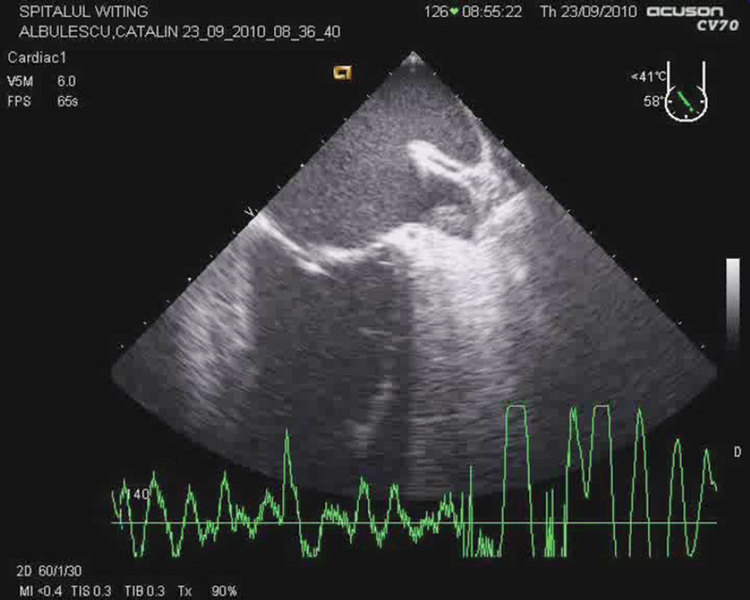
Ecocardiografia transesofagiană pre-intervențională a evidențiat un trombus la
nivelul auriculului stâng (figura), iar scorul CHA2DS2-VASc
a fost stabilit la valoarea 1, din cauza hipertensiunii arteriale. Programarea
pentru ablație a fost anulată, flutterul atrial s-a dezorganizat în fibrilație și
două ecocardiografii transesofagiene efectuate ulterior cu intenția de a evalua
pacientul înainte de cardioversie prin șoc electric extern au evidențiat
persistența trombusului, în ciuda tratamentului anticoagulant optim dozat.
Analizarea
atentă a cazului ne-a dus la speculații cu privire la motivele „ghinionului“
pacientului: oare prezența unui trombus auricular la un pacient cu fibrilație
atrială cu scor CHA2DS2-VASc mic (sub 2) n-ar obliga la
căutarea unei trombofilii? Din cauza binecunoscutelor motive financiare, în
cazul prezentat, autorii n-au reușit să facă această cercetare înaintea inițierii
tratamentului anticoagulant.
În
cazul de față, indicația de anticoagulare cronică a fost impusă de prezența
trombusului, justificată de triada Virchow ce caracterizează inclusiv mediul
din atriul stâng fibrilant (11). Altfel, ghidurile în vigoare recomandă abținerea
de la tratamentul anticoagulant în cazul valorii nule a scorului și efectuarea
unei atente balanțe risc-beneficiu în cazul scorului 1. Oare în această balanță
nu ar trebui introduse și ecocardiografia transesofagiană și cercetarea unei
trombofilii?