Apare tot mai evident că, deși se manifestă ca o boală respiratorie autolimitată de severitate mică/medie la circa 80% dintre cazuri, COVID-19 poate îmbrăca un tablou clinico-biologic complex și poate afecta și alte organe în afara plămânului.
În acest context se înscriu și modificări ale parametrilor hematologici, fără să existe până în prezent dovezi că virusul ar interesa direct organele hematopoietice și limfopoietice.
Alterările numărului de elemente figurate ale sângelui constau cel mai frecvent din: leucopenie moderată (>2.000/µl), mai rar leucocitoză cu neutrofilie, aceasta întâlnindu-se de regulă la cazurile cu evoluţie severă (cu o medie de 11.600/µl, faţă de 3.500/µl la cei non-severi); limfopenie (întâlnită la circa 70% dintre cazuri) cu valori de 500-1.000/µl (rareori mai mici); număr mai mic de monocite (200/µl); trombocitopenie (la 20% dintre cazuri) cu valori în genere moderate, valorile ≤50.000/µl asociindu-se cu un risc de circa trei ori mai mare de evoluţie critică. Limfopenia a fost mai severă la pacienţii internaţi în serviciul de urgenţe (400/µl faţă de 1.200/µl la ceilalţi), acest parametru, respectiv valoarea <600/µl, fiind propus ca indicator de severitate a bolii și ca instrument de monitorizare.
Pe frotiul de sânge periferic se constată adesea o proporţie mai mare de limfocite reactive, unele cu aspect limfoplasmocitoid. Un nivel ridicat al D-dimerilor, de aproximativ 3-5 ori faţă de normal, este un
indicator prevestitor de deces.
Tulburări ale mecanismului de coagulare în COVID-19 au fost semnalate încă de la începutul epidemiei din China. Ele se manifestă în principal prin instalarea sindromului de coagulare intravasculară diseminată (SCID), cu fibrinoliză secundară, evidenţiat la circa 70% dintre cazurile aflate în stare critică și care au decedat.
Modificările testelor de laborator cel mai frecvent constatate și indicatoare de coagulopatie sunt: timp de protrombină prelungit și nivel al D-dimerilor crescut (întâlnit la circa 60% dintre cazurile cu forme severe), precum și nivel scăzut al fibrinogenului și al antitrombinei (îndeosebi în stadiile terminale).
Rareori se pot pune în evidenţă anticorpi antifosfolipidici, al căror rol patogenic este însă greu de evaluat în contextul unei coagulopatii trombotice complexe precum cea din COVID-19.
Coagulopatia este un indicator de severitate și este în corelaţie cu afectarea multi-sistemică, un nivel al D-dimerilor ≥2mg/l (de 4-5 ori mai mare faţă de normal) indicând un SCID sever. Mortalitatea prin COVID-19 s-a dovedit a fi dublă faţă de cea din cazul unui lot de pneumopatii acute infecţioase luat ca referinţă, unde coagulopatia în diverse grade a fost, de asemenea, prezentă, dar de două ori mai rară decât în COVID-19.
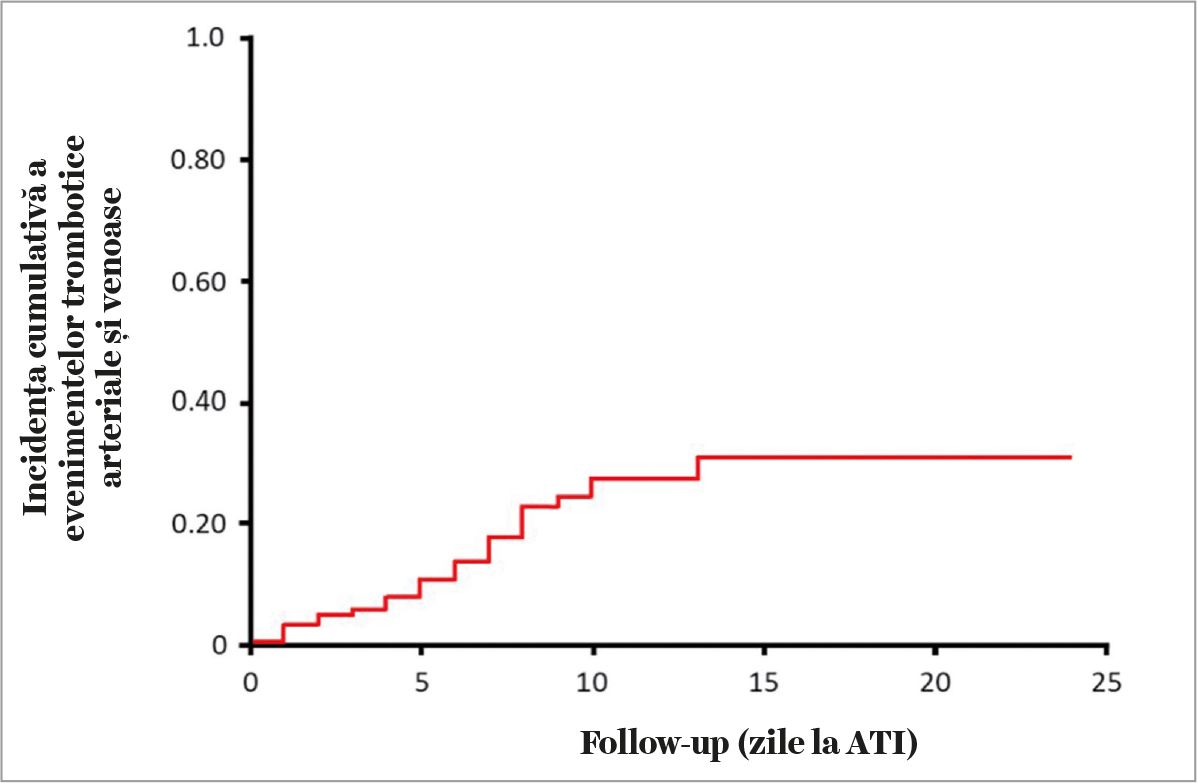 Manifestările trombotice au fost înregistrate clinic la circa 30% dintre pacienţii cu COVID-19 dintr-un serviciu de reanimare, cea mai mare parte sub formă de tromboembolii pulmonare și tromboze profunde, ele reprezentând și o frecventă constatare necroptică.
Manifestările trombotice au fost înregistrate clinic la circa 30% dintre pacienţii cu COVID-19 dintr-un serviciu de reanimare, cea mai mare parte sub formă de tromboembolii pulmonare și tromboze profunde, ele reprezentând și o frecventă constatare necroptică.
Societatea Internaţională de Tromboză și Hemostază (ISTH) consideră că unul dintre cele mai semnificative elemente de prognostic rezervat în COVID-19 este apariţia coagulopatiei.
Ea a difuzat un ghid de practică pentru diagnosticul și abordarea coagulopatiei din cursul COVID-19 în care recomandă efectuarea unui triaj al pacienţilor în funcţie de: existenţa unui timp de protrombină prelungit (cu >3 secunde), a unui nivel al D-dimerilor ≥0,5 mg/l, a unui număr de trombocite <100.000/µl și a unui nivel al fibrinogenului plasmatic <200 mg/dl, obligând medicul să interneze pacientul chiar în absenţa simptomatologiei de COVID-19 și să-l monitorizeze repetând aceste teste zilnic sau de două ori pe zi. S-a observat un maxim al coagulopatiei în zilele a zecea și a 14-a.
ISTH recomandă ca tratamentul coagulopatiei să fie început profilactic, înainte de apariţia manifestărilor trombotice, în scopul inhibării cât mai de timpuriu a procesului de generare a trombinei.
Se preferă, în absenţa contraindicaţiilor, heparina cu greutate moleculară mică timp de minimum 7 zile, care, fără să producă rezultate spectaculoase, a redus riscul de mortalitate cu circa 25% într-unul dintre studii.
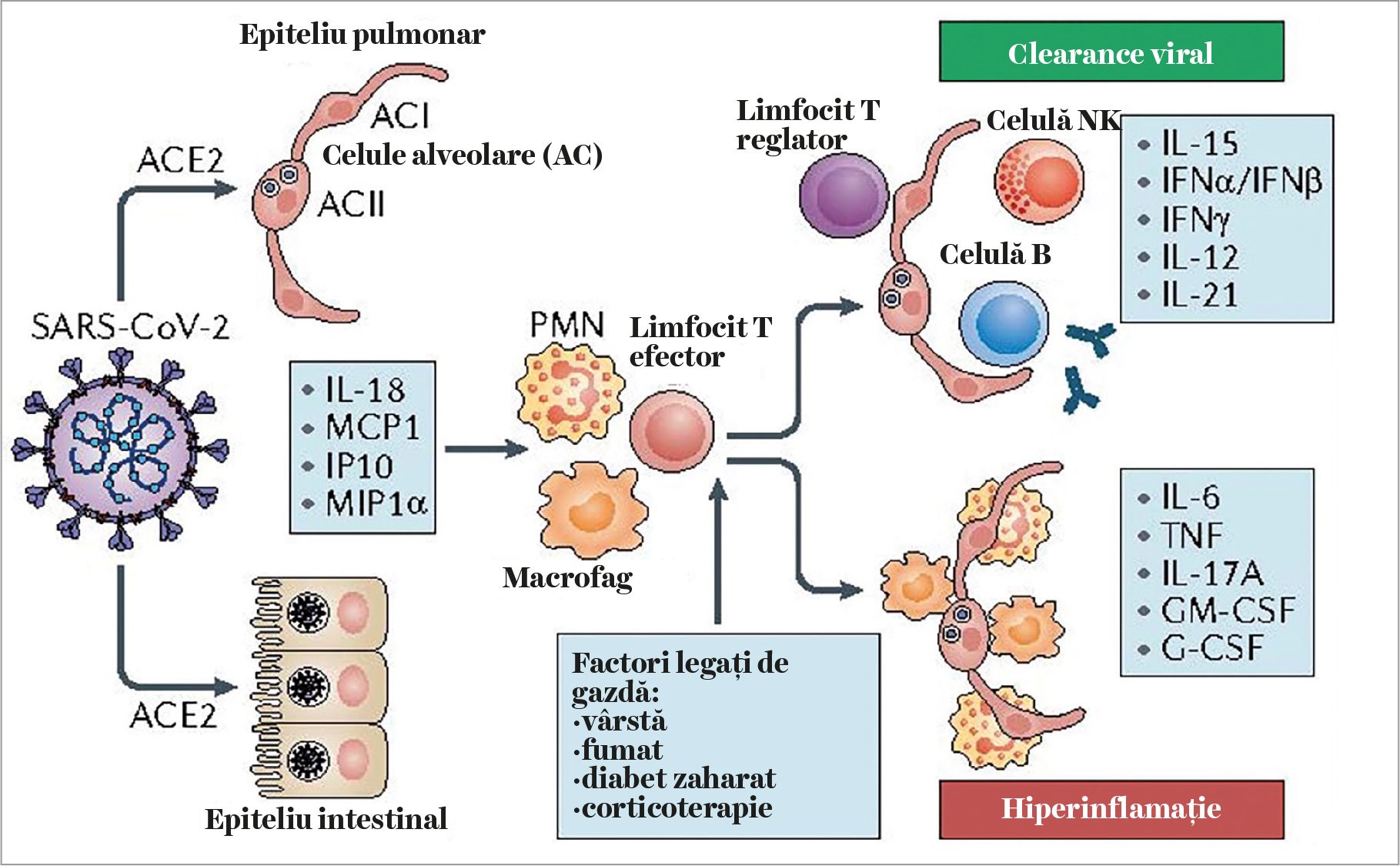
Răspunsul imun excesiv și necontrolabil al gazdei la o infecţie virală este un fenomen cunoscut în imunopatologie și se întâlnește, cu o frecvenţă încă necunoscută și în COVID-19.
Având ca substrat o hiperactivare a limfocitelor T efectoare, reglatoare, de memorie, predominant Th1, dar și Th2, manifestată printr-o eliberare în cantitate mare de citokine proinflamatorii, această hiperactivare și cortegiul de manifestări clinice și de laborator consecutive au primit numele de „sindrom de furtună citokinică” (cytokine storm
syndrome), un echivalent al „sindromului de eliberare de citokine” descris în hemato-oncologie.
El se exprimă umoral prin creșterea nivelului seric al multor citokine, precum factorul de necroză tumorală (TNF), IL-1b, IL-2R,
IL-6, IL-17A, IL-8, IL-10, factorul de creștere granulocitar (G-CSF) și granulomonocitar (GM-CSF) și chemokine (IL-18, MCP1, IP10). Acest nivel se află în corelaţie cu severitatea bolii și cu rata mortalităţii.
Ele atrag celule inflamatorii, ca de exemplu neutrofile, monocito-macrofage, care infiltrează în primul rând ţesutul pulmonar, ulterior și alte ţesuturi. De menţionat că citokinele proinflamatorii sunt critice pentru răspunsul inflamator la infecţie, dar nu și pentru clearance-ul viral în sine, care s-ar realiza mai eficient prin intermediul altor citokine, ca de exemplu IL-15, interferonii (fig. 1).

Instalarea acestui sindrom clinic sever, ameninţător de deces prin el însuși, care are loc independent de acţiunea directă a virusului și de titrul acestuia, este anunţată de modificarea unor parametri biologici uzuali, cum sunt: creșterea nivelului feritinei serice ≥500 ng/ml, asociată cu o limfopenie accentuată (<1.000/µl), nivel crescut al proteinei C-reactive, nivel crescut al transaminazelor serice, al lactat-dehidrogenazei (LDH) în ser (crescut până la de >3 ori în cazurile cu forme severe de boală), nivel crescut al D-dimerilor.
Acest sindrom a fost asemănat, ca tablou clinico-biologic, cu limfohistiocitoza hemofagocitică secundară, un alt sindrom de hiperactivare imună agresiv și letal, apărut după infecţii virale.
Sindromul furtunii de citokine joacă un rol important în agravarea bolii, fiind considerat drept o cauză majoră a sindromului de detresă respiratorie acută ce caracterizează COVID-19 și a instalării insuficienţei multiple de organ. De aici necesitatea imperioasă de a suprima acest proces, alături de reducerea cât mai rapidă a încărcăturii virale, pentru salvarea vieţii pacienţilor.
În acest scop, în tratarea sindromului de furtună de citokine din COVID-19 sunt luaţi în considerare, pentru acţiunea lor imunomodulatoare, o serie de produși, unii deja aprobaţi pentru utilizare în tratamentul altor afecţiuni.
Printre aceștia sunt de menţionat interferonul gama, corticosteroizii, Anakinra (Kineret) – antagonist al IL-1b, Tocilizumab (Actemra) – antagonist al IL-6, inhibitori ai interferonilor-a/b (în stadiile incipiente ale bolii au acţiune antivirală, dar în cele tardive au efect de recrutare a macrofagelor), Ulinastatin – anti-inflamator natural, Eritoran – antagonist al TLR4, terapia cu celule stem mezenchimale pentru efectul ei antiinflamator și imunomodulator.
Lor li se pot adăuga procedurile de epurare a sângelui. Toate se află în stadiul de medicamente investigaţionale, așteptând a fi aprobate pentru utilizare în SUA și Europa, după confirmare prin trialuri
clinice concludente.
Bibliografie
1. Lippi G. et al. Thrombocytopenia is associated with severe coronavirus disease 2019 (COVID-19) infections: A meta-analysis. Clin Chem Acta 2020, 506:145
2. Bingwen Eugene Fan,et al. Hematologic parameters in patients with COVID-19 infection. Am J Hematol. 2020
3. Shiyu Yin et al. Difference of coagulation features between severe pneumonia induced by SARS-CoV2 and non-SARS-CoV2. J Thromb Thrombolysis 2020
4. Ning Tang et al. Abnormal coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia. J Thromb Haemost. 2020;18:844
5. Thachil J. et al. ISTH interim guidance on recognition and management of coagulopathy in COVID-J Thromb Hemost 2020
6. Zhang Yan et al. Coagulopathy and antiphospholipid antibodies in patients with Covid-19. N Engl J Med 2020
7. Klok F.A. et al. Incidence of thrombotic complications in critically ill ICU patients with COVID-19. Thrombosis Research 2020
8. Qing Ye et al. Cytokine Storm in COVID-19 and Treatment. J Infect 2020
9. Schett G. et al. COVID-19: risk for cytokine targeting in chronic inflammatory diseases? Nature Reviews, Immunology 2020, doi.org/10.1038/s41577-020-0312-7.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe