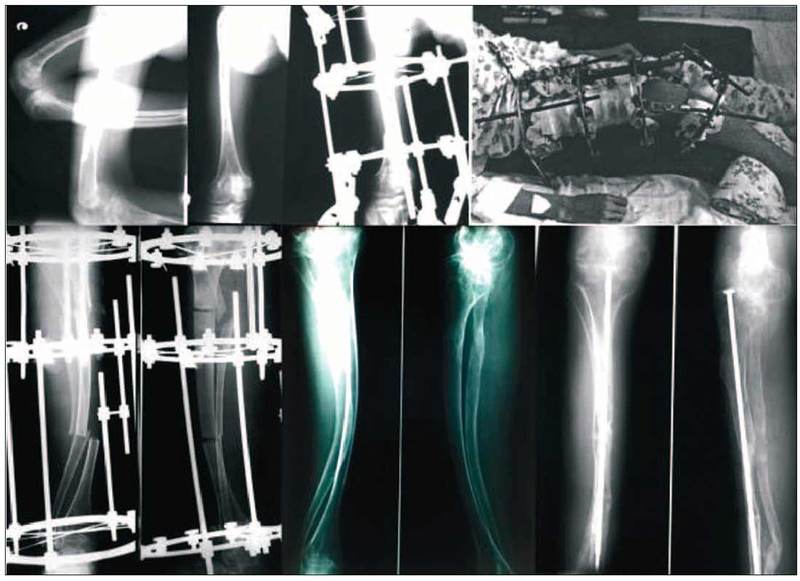
|
Egalizarea membrelor
inegale se poate face prin alungire, scurtare sau epifiziodeză, metoda cel mai
frecvent utilizată fiind alungirea cu fixator extern. Apariţia fixatoarelor
externe a conferit ortopediei moderne posibilitatea efectuării unor acte
terapeutice în afecţiuni malformative şi dobândite nerezolvabile prin
procedeele clasice sau cu procent de vindecare foarte mic.
Dacă până în secolul al XVII-lea inegalităţile
de membre au fost privite ca afecţiuni bizare, fiind practic ignorate
terapeutic, începând cu secolul al XVIII-lea, diferenţele mici de lungime
dintre segmentele membrelor au început să fie tratate prin rezecţii osoase
segmentare. Lipsa unor metode de fixare adecvate a făcut ca aceste rezecţii să
fie în scurt timp abandonate. La începutul secolului al XIX-lea, metoda a fost
reluată, după apariţia mijloacelor de osteosinteză fermă.
Inegalităţile de peste 3–4 cm erau tratate
numai prin protezare. Egalizarea membrelor prin alungire a devenit posibilă la începutul
secolului XX. În primele trei decenii, se practicau alungiri extemporanee de
2–3 cm, ajungându-se mai târziu la elongaţii extemporanee de maximum 5 cm.
Alungirea membrelor, lent şi progresiv, a fost posibilă după apariţia şi perfecţionarea
fixatoarelor externe. Primele fixatoare externe au fost utilizate în
traumatologie, pentru tratamentul fracturilor deschise, dar nu asigurau
stabilizarea fermă fragmentelor. Perfecţionarea lor a permis, mai târziu,
trecerea la alungiri, ajungându-se la elongaţii greu de imaginat, de până la
25–30 cm la un singur membru.
Studiul fixatoarelor externe a consemnat,
de-a lungul istoriei, cercetători şi chirurgi remarcabili: Lambotte, Ilizarov,
Peretti, de Bastiani, Canadell etc. În România, o contribuţie deosebită în
acest domeniu şi-au adus doi străluciţi chirurgi: Ernest Juvara şi Corneliu
Zaharia. Profesorul Juvara a conceput un fixator extern, îmbunătăţind
instrumentaţia lui Lambotte şi utilizând un alt principiu: „Fixatorul meu este
mult mai simplu, mai mic, mai solid şi mai uşor de aşezat şi de scos decât
fixatorul lui Lambotte“ – astfel este citat Juvara în cartea lui Ion Făgărăşanu
„Ernest Juvara – omul şi opera“. Profesorul Zaharia a conceput şi introdus în
practica medicală, în anii ’70, două dispozitive (atestate prin brevete de
invenţie în 1973), care au permis ca în România să se practice cu succes
alungirea de membre. Unul dintre dispozitive era aplicat pentru alungirea
extemporanee, iar celălalt pentru alungirea progresivă.
Fixatoarele externe de tip monoplan au fost
primele dispozitive folosite, iar succesul deplin a venit în momentul apariţiei
fixatorului extern circular de tip Ilizarov şi, mai târziu, Taylor, care, prin
prezenţa articulaţiilor, permit alungirea şi corecţia simultană a malformaţiilor
asociate. Montajul de tip Taylor este simplu, format din două inele conectate
prin coloane, fiecare coloană având articulaţii la baza de inserţie. Coloanele
aplicate în puncte bine stabilite, controlate printr-un program computerizat,
permit alungirea; fiecare punct de pe segmentul osos se va deplasa pe un
traiect bine stabilit, asigurându-se concomitent alungirea, corectarea diformităţilor
asociate şi stabilitatea. Graţie acestor noi dispozitive, inegalităţile de
membre şi diformităţile asociate, hemimeliile membrelor, pseudartrozele
congenitale sau dobândite, chiar şi cele supurate, pot fi tratate, procentul
vindecărilor fiind considerabil mai mare comparativ cu procedurile clasice sau
cu utilizarea fixatorului extern monoplan.
În prezent, pentru toate afecţiunile greu
de rezolvat însoţite de inegalităţi ale membrelor, soluţia terapeutică
principală este fixatorul extern circular. În opinia experţilor, rolul acestuia
va fi preluat în viitor de metode de osteo-condro-reconstrucţie auxologică.
În România, primele alungiri cu fixator
extern monoplan (bilateral) pentru corecţia inegalităţilor de membre au fost făcute
la adulţi de I. Olaru şi colab., în 1971, obţinând alungiri de gambă până la
5–6 cm. Primele alungiri de membre cu fixator extern circular, la noi în ţară,
au fost făcute într-un spital de adulţi – Spitalul Universitar Bucureşti – de
prof. dr. A. Denischi şi prof. dr. M. Nicolescu. În spitalele de copii, am
efectuat prima intervenţie pentru alungiri de membre cu fixator extern circular
tip Ilizarov, la Spitalul Teritorial Mangalia, în 1986, ca medic specialist
chirurgie şi ortopedie pediatrică. În 1993, în urma unei lucrări de cercetare
efectuată în Clinica de chirurgie şi ortopedie pediatrică a Spitalului „M. S.
Curie“ Bucureşti, clinică ce poartă astăzi numele regretatului prof. dr.
Alexandru Pesamosca, eu şi colaboratorii, împreună cu ing. Al. Moldovanu şi
ing. Gh. Ştefan, de la Institutul de Mecatronică Bucureşti, am conceput şi
realizat multiple intervenţii cu un fixator extern care avea ca inovaţie
aplicarea unor coloane cu articulaţii înglobate, permiţând deviaţii de până la
30°. În anul 2000, am susţinut lucrarea de doctorat cu titlul „Utilizarea
fixatoarelor externe în ortopedia pediatrică“, iar în 2002, a apărut, la
Editura Universitară „Carol Davila“ Bucureşti, tratatul „Osteosinteze şi
alungiri de membre în ortopedia pediatrică cu fixatoare externe“.
În ultimii zece ani s-au făcut progrese în
domeniul alungirilor de membre, aplicate în multe centre din lume şi din România:
modernizarea metodelor de axare, iniţiată de Wasserstein, alungirea pe două
tije TEN, utilizarea navigaţiei pe computer în timpul rezecţiilor parţiale ale
cartilajului de creştere în închiderea lui prematură, introducerea sistemului
de arhivare a imaginilor medicale, coroborată cu planning-ul preoperator şi în
evoluţie, alungirea pe dispozitive intramedulare de tip Albizzia, Fitbone şi
ISKD (Intramedullary Skeletal Kinetic
Distractor) şi tehnici hibride, care combină fixarea internă şi externă,
reducând timpul de fixare externă.
Prof. dr. Gheorghe BURNEI |
Diagnostic
Diagnosticul inegalităţilor de membre se
stabileşte prin măsurători clinice, radiologice şi scanografice. Pentru a
diagnostica inegalităţi de până la 2 cm, la sugari şi copii până la vârsta de
trei ani, se impun fie măsurători radiologice, fie scanografie, măsurătorile
clinice, în special la această vârstă şi în general la toţi copiii nefiind
foarte exacte. Pentru ca măsurătorile să fie mai exacte, aceste determinări se
fac sub anestezie generală, atunci când se impune stabilirea diagnosticului:
inegalităţi secundare unor afecţiuni survenite la această vârstă, cazuri
medico-legale sau la cererea expresă a părinţilor. La evaluarea radiologică, măsurătorile
trebuie corectate în funcţie de indicele de augmentare al aparatului. Măsurătorile
electronice pe scanografie impun fixarea unor repere care să evite determinarea
unor valori incorecte. Cea mai exactă metodă de apreciere a discrepanţei de
lungime a membrelor rămâne evaluarea electronică pe scanografia CT, pentru că
se respectă scara 1/1 de redare a imaginilor. Pentru diferenţele mari de
lungime, diagnosticul se stabileşte cu uşurinţă, rămânând să se determine prin
măsurători electronice valorile exacte.
Diagnostic prenatal
Diagnostic etiopatogenic
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe