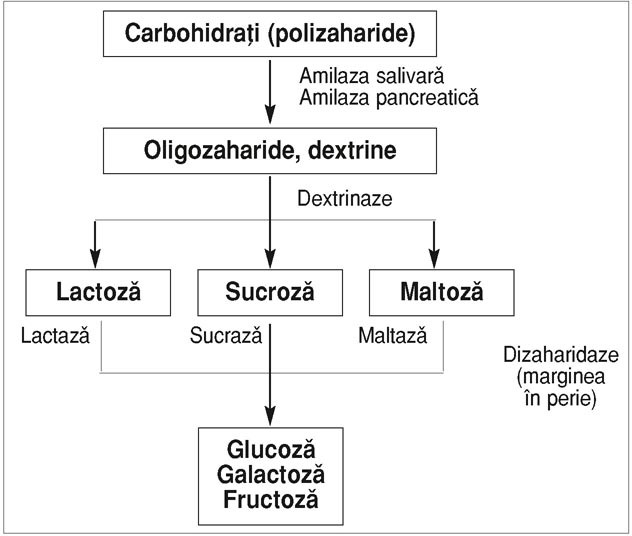
 ajunşi în colon suferă rapid procesul fermentaţiei sub acţiunea
florei microbiene colonice. FODMAP includ fructoza, lactoza,
fructo-oligozaharide, galacto-oligozaharide, sorbitol, maltitol, xilitol,
manitol.
ajunşi în colon suferă rapid procesul fermentaţiei sub acţiunea
florei microbiene colonice. FODMAP includ fructoza, lactoza,
fructo-oligozaharide, galacto-oligozaharide, sorbitol, maltitol, xilitol,
manitol. la nivelul primelor porţiuni ale intestinului
subţire (duoden şi jejun) prin transport activ. Atunci când dieta conţine
carbohidraţi mai greu digerabili, digestia şi absorbţia acestora este încetinită
şi, de regulă, are loc la nivelul ileonului.
la nivelul primelor porţiuni ale intestinului
subţire (duoden şi jejun) prin transport activ. Atunci când dieta conţine
carbohidraţi mai greu digerabili, digestia şi absorbţia acestora este încetinită
şi, de regulă, are loc la nivelul ileonului. nedigerabili sau care suferă de carenţe
enzimatice, digestia şi absorbţia parţială a carbohidraţilor nu este suficientă
pentru generarea tabloului clinic specific SII. În cazul acestor pacienţi există
alţi factori adjuvanţi sau favorizanţi, de exemplu disbioza intestinală,
hipersensibilitatea viscerală sau alterarea barierei intestinale, pentru apariţia
simptomatologiei în condiţiile unei diete bogate în FODMAP.
nedigerabili sau care suferă de carenţe
enzimatice, digestia şi absorbţia parţială a carbohidraţilor nu este suficientă
pentru generarea tabloului clinic specific SII. În cazul acestor pacienţi există
alţi factori adjuvanţi sau favorizanţi, de exemplu disbioza intestinală,
hipersensibilitatea viscerală sau alterarea barierei intestinale, pentru apariţia
simptomatologiei în condiţiile unei diete bogate în FODMAP. Totuşi, abordarea unei astfel de diete pentru o perioadă lungă
de timp ar putea avea drept consecinţă schimbări semnificative ale florei
microbiene colonice. Testul respirator pentru intoleranţa la carbohidraţi este
esenţial în diagnosticul şi managementul SII. Cu toate că literatura disponibilă
se arată favorabilă abordării dietei sărace în FODMAP ca terapie a SII, sunt
necesare studii viitoare pentru evaluarea eficacităţii şi profilului de siguranţă
a utilizării de lungă durată a dietei cu conţinut redus de FODMAP, precum şi
efectele negative ale acesteia asupra florei microbiene colonice (de exemplu
reducerea bifidobacteriilor) şi posibilele carenţe nutriţionale care ar putea
rezulta printr-o dietă restrictivă (de ex. carenţă de calciu prin aport scăzut
de lactate).
Totuşi, abordarea unei astfel de diete pentru o perioadă lungă
de timp ar putea avea drept consecinţă schimbări semnificative ale florei
microbiene colonice. Testul respirator pentru intoleranţa la carbohidraţi este
esenţial în diagnosticul şi managementul SII. Cu toate că literatura disponibilă
se arată favorabilă abordării dietei sărace în FODMAP ca terapie a SII, sunt
necesare studii viitoare pentru evaluarea eficacităţii şi profilului de siguranţă
a utilizării de lungă durată a dietei cu conţinut redus de FODMAP, precum şi
efectele negative ale acesteia asupra florei microbiene colonice (de exemplu
reducerea bifidobacteriilor) şi posibilele carenţe nutriţionale care ar putea
rezulta printr-o dietă restrictivă (de ex. carenţă de calciu prin aport scăzut
de lactate).Bibliografie
1. Barrett JS. Extending our knowledge of fermentable, short-chain carbohydrates for managing gastrointestinal symptoms. Nutr Clin Pract. 2013 Jun;28(3):300-6.
2. de Roest RH, Dobbs BR, Chapman BA, Batman B, O’Brien LA, Leeper JA, Hebblethwaite CR, Gearry RB.The low FODMAP diet improves gastrointestinal symptoms in patients with irritable bowel syndrome: a prospective study. Int J Clin Pract. 2013 Sep;67(9):895-903.
3. Fedewa A, Rao SS. Dietary fructose intolerance, fructan intolerance and FODMAPs. Curr Gastroenterol Rep. 2014 Jan;16(1):370.
4. Gibson PR, Muir JG. Non-nutritional effects of food: an underutilized and understudied therapeutic tool in chronic gastrointestinal diseases. J Gastroenterol Hepatol. 2013 Dec;28 Suppl 4:37-40.
5. Gibson PR, Shepherd SJ. Evidence-based dietary management of functional gastrointestinal symptoms: The FODMAP approach. J Gastroenterol Hepatol. 2010 Feb;25(2):252-8.
6. Halmos EP, Power VA, Shepherd SJ, Gibson PR, Muir JG. A diet low in FODMAPs reduces symptoms of irritable bowel syndrome. Gastroenterology. 2014 Jan;146(1):67-75 e5.
7. Mearin F, Peña E, Balboa A. şImportance of diet in irritable bowel syndromeţ. şArticle in Spanishţ Gastroenterol Hepatol. 2014 May;37(5):302-10
8. Muir JG, Gibson PR. The Low FODMAP Diet for Treatment of Irritable Bowel Syndrome and Other Gastrointestinal Disorders. Gastroenterol Hepatol (N Y). 2013 Jul;9(7):450-2.
9. Sharma A, Ghoshal UC. Low FODMAP diet in the treatment of irritable bowel syndrome: is it the end of the road or the beginning of a journey? Gastroenterology. 2014 Jun;146(7):1830.
10. Simrén M. Diet as a therapy for irritable bowel syndrome: progress at last. Gastroenterology. 2014 Jan;146(1):10-2.
11. Staudacher HM, Irving PM, Lomer MC, Whelan K. Mechanisms and efficacy of dietary FODMAP restriction in IBS. Nat Rev Gastroenterol Hepatol. 2014 Apr;11(4):256-66.
12. Topping DL, Clifton PM. Short-chain fatty acids and human colonic function: roles of resistant starch and nonstarch polysaccharides. Physiological Rev. 2001 Jul;81(3):1031-64.
13. Tuck CJ, Muir JG, Barrett JS, Gibson PR. Fermentable oligosaccharides, disaccharides, monosaccharides and polyols: role in irritable bowel syndrome. Expert Rev Gastroenterol Hepatol. 2014 Sep;8(7):819-34.
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe