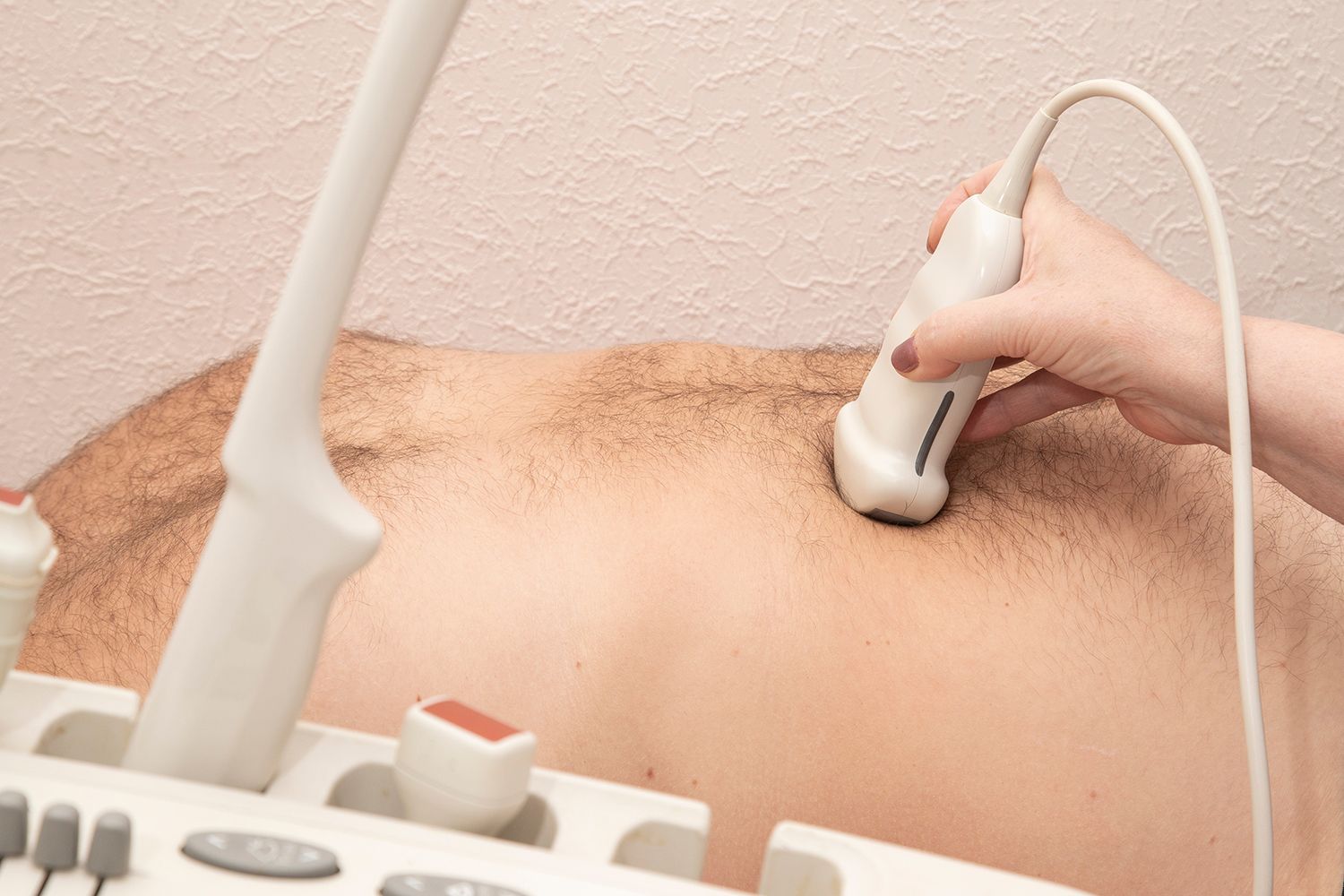
Neinvazive, cu riscuri minime și un disconfort foarte mic pentru pacient, investigaţiile tind să devină principalele metode pentru diagnosticarea steatozei hepatice.
Boala ficatului gras non-alcoolic (non alcoholic fat liver disease, NAFLD) reprezintă acumularea intrahepatică de lipide, asociată de obicei cu insulinorezistenţă. Se caracterizează din punct de vedere histologic prin prezenţa steatozei în peste 5% din hepatocite sau printr-o fracţie de grăsime de peste 5,6% estimată prin spectroscopie prin rezonanţă magnetică (MRS) (1,2).
Afectează, după ultimele statistici, peste 30% din populaţia întregii lumi şi se asociază frecvent cu diabetul zaharat, dislipidemia, obezitatea și hipertensiunea arterială în cadrul sindromul metabolic (1).
Boala este descoperită cel mai adesea întâmplător în urma efectuării unei ecografii abdominale și evoluează cu nivel normal sau crescut al enzimelor hepatice de citoliză. NAFLD are în general o evoluţie benignă, sub forma steatozei hepatice, dar în unele cazuri poate duce la apariţia steatohepatitei non-alcoolice sau poate evolua către ciroza hepatică ori chiar carcinom hepatocelular (3).
Confirmarea prezenţei NAFLD și controlul evoluţiei bolii depind de evaluarea cantităţii de lipide intrahepatice. Biopsia hepatică este considerată esenţială pentru diagnostic și pentru clasificarea standard a NAFLD. Cu toate acestea, procedura ar trebui folosită numai atunci când nu există alte alternative, deoarece este invazivă, provoacă disconfort pacientului și asociată riscului de complicaţii. Mai mult decât atât, hepatosteatoza este o boală heterogenă, uneori fiind dificilă stabilirea diagnosticului, deoarece probele biopsiate reflectă doar o porţiune foarte mică din arhitectura celulelor hepatice. Din aceste motive, biopsia hepatică este utilizată în prezent mai mult în diagnosticul steatozelor hepatice focale sau parcelare, care impun diferenţierea de tumori hepatice (1,4). Prin urmare, se încearcă utilizarea pentru diagnostic a unor metode mai puţin invazive, cu riscuri minime și un disconfort cât mai mic pentru pacient. Investigaţiile imagistice tind să devină principalele metode pentru diagnosticarea steatozei hepatice (ultrasonografia, elastografia, tomografia computerizată şi spectroscopia prin rezonanţă magnetică – MRS) (5).
Ultrasonografia (US) reprezintă principala modalitate de diagnosticare a NAFLD și este cea mai utilizată tehnică la nivel mondial atât prin disponibilitate, cât și prin caracteristici, fiind neinvazivă și fără risc de radiaţii. Parenchimul hepatic normal are ecostructură omogenă, asemănătoare cu cea a rinichiului și a splinei. Acumularea intracelulară a lipidelor determină creşterea ecogenităţii parenchimului hepatic, care se vizualizează hiperecogen (aspect de „bright liver”). Ca urmare a acestui aspect, structurile venoase intrahepatice sunt mai uşor vizibile (aspect de pseudodilataţii de tip venos în parenchimul hepatic), iar corticala rinichiului drept capătă un aspect fals transonic prin accentuarea contrastului cu lobul drept hepatic hiperecogen. Creşterea densităţii ţesutului hepatic ca urmare a acumulării de lipide determină o reflexie mai mare a ultrasunetelor incidente, astfel încât posterior de ficat apare fenomenul de atenuare acustică (6,7).
Tehnica prezintă și anumite limitări, în special în cazul detectării steatozei ușoare sau diferenţierii fibrozei hepatice de steatoză. Anumite studii au demonstrat o sensibilitate de 60% și o specificitate de 80% în detectarea NAFLD. Aspectele descrise sunt influenţate de experienţa medicului examinator, gradul de obezitate al pacientului, interpoziţia în unele situaţii a flexurii hepatice a colonului și imposibilitatea estimării cantitative a steatozei (7).
Reprezintă o tehnică imagistică utilizată în aprecierea elasticităţii ţesutului hepatic și poate fi utilizată în caracterizarea steatozei și stadializarea fibrozei hepatice (8). În prezent sunt utilizate două tehnici: elastografia impulsională şi elastografia în timp real.
Elastografia impulsională:
Elastografia în timp real:
O alternativă rapidă, non-dependentă de operator, pentru a diagnostica hepatosteatoza este tomografia computerizată (CT). NAFLD se determină în urma folosirii unei CT fără substanţă de contrast prin evaluarea atenuării cantitative a ficatului. Utilizând protocoalele cu doze mici de radiaţii, CT fără substanţă de contrast măsoară atenuarea parenchimului hepatic folosind anumite regiuni de interes circulare selectate din ambii lobi, de dimensiuni variabile (4).
Evaluarea CT a pacienţilor cu boală hepatică non-alcoolică depinde de valoarea HU (Hounsfield Units), ce reprezintă atenuarea parenchimului hepatic. Parenchimul hepatic normal are o valoare medie a atenuării de 55-65 HU. Cu cât atenuarea la CT fără substanţă de contrast este mai mică, cu atât este mai mare conţinutul în lipide. Ca urmare, se consideră că CT este metoda capabilă să diagnosticheze hepatosteatoza moderată și severă cu o specificitate de 100% și o sensibilitate de 82%. În plus, valorile medii de atenuare a ficatului mai mici de 40 HU sau o diferenţă între valorile medii de atenuare ficat-splină >10 HU confirmă prezenţa hepatosteatozei. Studiile au arătat că o infiltrare lipidică a parenchimului de 30% este echivalentă unei atenuări de 40 HU și că metodele de diagnosticare prin CT fără substanţă de contrast au o precizie foarte bună în determinarea cantităţii lipidelor intrahepatice (4,6).
Metoda are anumite limite: nu poate identifica steatoza incipientă, iar atenuarea parenchimului hepatic poate fi modificată în cazul unor afecţiuni precum ciroză hepatică, hepatită acută alcoolică, hepatită acută toxică sau în cazul administrării unor medicamente (de exemplu, metotrexat sau amiodaronă), motiv pentru care se pot înregistra rezultate fals-pozitive în aceste situaţii (5).
Imagistica prin rezonanţă magnetică (IRM) pentru evaluarea ficatului este o metodă complementară şi de fineţe în evaluarea afecţiunilor hepatice. NAFLD se poate diagnostica în urma efectuării unui examen IRM fără substanţă de contrast care include o serie de secvenţe, printre care se numără și secvenţele T1, T1 in-phase (T1 IP), T1 out-of-phase (T1 OOP), T2, precum și secvenţele cu supresie de grăsime (5,9).
Conceptul de „chemical shift imaging” (imagistică prin schimburi chimice) presupune achiziţia de imagini în secvenţele T1 IP și T1 OOP și prezintă o sensibilitate de 90% și o specificitate de 91% în diagnosticarea NAFLD. Această tehnică se bazează pe faptul că vectorii de magnetizare transversală a apei și a lipidelor dezvoltă o diferenţă de fază pe perioada timpului de ecou (TE) și în opoziţie de fază. Pierderea de semnal în secvenţa T1 OOP este direct proporţională cu cantitatea de lipide. De asemenea, intensitatea semnalului în secvenţa T1 IP este în relaţie directă de proporţionalitate cu nivelul de lipide. Astfel, este posibilă determinarea fracţiei de grăsime după formula:
Fracţia de grăsime = ((ISip– ISop) / 2ISip) x 100
ISip este intensitatea semnalului hepatic în secvenţa T1 IP, iar ISop este intensitatea semnalului hepatic în secvenţa T1 OP.
Tehnica Dixon a fost explicată pentru prima dată în anul 1984 de către W.T. Dixon și a generat numeroase artefacte inacceptabile ca urmare a limitărilor tehnice la acea perioadă. Odată cu progresele tehnologice înregistrate de-a lungul timpului în domeniul rezonanţei magnetice, această tehnică a fost îmbunătăţită semnificativ și oferă o serie de avantaje: supresie uniformă a semnalului generat de ţesutul adipos, număr redus de artefacte tehnice, compatibilitate crescută cu multiple tipuri de secvenţe. În plus, obţinerea imaginilor cu și fără supresie de grăsime este posibilă în cadrul unei singure achiziţii de imagini (9,10).
NAFLD se evidenţiază IRM în hipersemnal în secvenţele T1 și T2. În plus, pentru o evaluare mai precisă a acestei afecţiuni, se recomandă utilizarea secvenţelor T1 IP și T1 OOP. Astfel, parenchimul hepatic afectat apare în hipersemnal în secvenţa T1 IP, în timp ce în secvenţa T1 OOP se înregistrează o scădere puternică a semnalului datorită conţinutului adipos de la nivelul ficatului (11).
În concluzie, NAFLD devine o problemă globală. Evaluarea steatozei hepatice prin utilizarea de metode neinvazive precum ultrasonografia, CT, IRM și MRS oferă o altă perspectivă asupra NAFLD. Diversitatea modalităţilor imagistice și alternativelor neinvazive de cuantificare a gradului de steatoză hepatică reprezintă o ușurare atât pentru medici, cât și pentru pacienţi. Fiecare metodă are avantaje și dezavantaje și alegerea uneia dintre ele trebuie făcută ţinând cont de pacient. Necesitatea unor metode precise, non-invazive de estimare a conţinutului lipidic hepatic este extrem de mare. Pacienţii au nevoie de o evaluare periodică și eficientă pentru a putea determina rezultatele tratamentului și modificările stilului de viaţă.
Articol publicat în volumul „Gastroenterologie 2020 - Metode moderne de diagnostic și tratament”
Bibliografie
1. Adams LA, Lindor KD. Nonalcoholic fatty liver disease. Ann Epidemiol. 2007;17:863–869
2. Idilman IS, Aniktar H, Idilman R, Kabacam G, Savas B, Elhan A, Celik A, Bahar K, Karcaaltincaba M. Hepatic steatosis: quantification by proton density fat fraction with MR imaging versus liver biopsy. Radiology. 2013;267:767–775
3. Glen J, Floros L, Day C, Pryke R. Non-alcoholic fatty liver disease (NAFLD): summary of NICE guidance. BMJ. 2016;354
4. de Alwis NM, Anstee QM, Day CP. How to Diagnose Nonalcoholic Fatty Liver Disease. Dig Dis. 2016;34(Suppl 1):19–26
5. Lee SS, Park SH. Radiologic evaluation of nonalcoholic fatty liver disease. World J Gastroenterol. 2014;20:7392–7402
6. Obika M, Noguchi H. Diagnosis and evaluation of nonalcoholic fatty liver disease. Exp Diabetes Res. 2012;2012:145–574
7. Schwenzer NF, Springer F, Schraml C, Stefan N, Machann J, Schick F. Non-invasive assessment and quantification of liver steatosis by ultrasound, computed tomography and magnetic resonance. J Hepatol. 2009;51:433–445
8. Sandrin L, Fourquet B, Hasquenoph JM, Yon S, Fournier C, Mal F, Christidis C, Ziol M, Poulet B, Kazemi F, Beaugrand M, Palau R. Transient elastography: a new noninvasive method for assessment of hepatic fibrosis. Ultrasound Med Biol. 2003;29:1705–1713
9. Dixon WT. Simple proton spectroscopic imaging. Radiology. 1984;153:189–194
10. Yokoo T, Bydder M, Hamilton G, Middleton MS, Gamst AC, Wolfson T, Hassanein T, Patton HM, Lavine JE, Schwimmer JB, Sirlin CB. Nonalcoholic fatty liver disease: diagnostic and fat-grading accuracy of low-flip-angle multiecho gradient-recalled-echo MR imaging at 1.5 T. Radiology. 2009;251:67–76
11. Meisamy S, Hines CD, Hamilton G, Sirlin CB, McKenzie CA, Yu H, Brittain JH, Reeder SB. Quantification of hepatic steatosis with T1-independent, T2-corrected MR imaging with spectral modeling of fat: blinded comparison with MR spectroscopy. Radiology. 2011;258:767–775
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe