Leziune rară, benignă, chistul osos anevrismal necesită un diagnostic de certitudine, întrucât, netratat, are o evoluţie extensivă, cu deformarea osului și a ţesuturilor vecine.
Chistul osos anevrismal (COA) reprezintă o leziune benignă, solitară, expansivă şi distructivă, radiotransparentă, septată în multiple cavităţi de dimensiuni variabile, care conţin sânge, os trabecular, fibroblaști şi osteoclaste gigante. Conţinutul chistului osos simplu este format din lichid serocitrin şi are membrană, iar chistul osos anevrismal nu este tapetat de membrana chistică (1).
Chistul osos anevrismal reprezintă 1% din totalul tumorilor osoase primitive confirmate prin biopsie şi are o incidenţă anuală de un caz la 1 milion de persoane. Se localizează frecvent în zonele metafizare ale oaselor lungi la nivelul membrelor pelvine (35%): la nivelul femurului (13%) şi la nivelul tibiei (22%). Apare mult mai rar decât chistul osos simplu. Frecvent, poată să apară şi la nivelul membrelor toracice (20%), precum şi la nivelul rahisului (16-20%), dar și la nivelul maxilarului, mandibulei, sternului, claviculei, mâinilor şi picioarelor, în sinusul frontal sau orbital ori la nivelul oaselor zigomatic, temporal şi etmoid.
Chistul osos anevrismal apare la copii şi adulţi tineri, mai frecvent la grupa de vârsta 10-30 de ani şi mult mai rar la copiii sub 10 ani. Nu există o predilecţie pentru sexul masculin sau feminin, diferenţele consemnate într-un sens sau altul fiind nesemnificative.
Manifestările clinice se fac simţite în raport cu dimensiunile tumorii. Chistul osos anevrismal este o formaţiune tumorală distructivă şi expansivă. Ca atare, primele semne sunt durerea locală şi tumefacţia în imediata proximitate a articulaţiei. Mai târziu apar tulburările de creştere prin afectarea cartilajului de creştere, durerile articulare şi șchiopătarea ori invadarea cartilajului articular, fracturile pe os patologic sau simptomele neurologice, dacă acesta se localizează la nivelul rahisului şi produce compresia măduvei sau nervilor.
Chistul osos anevrismal se prezintă sub două forme: primară şi secundară. Forma primară este determinată genetic, iar forma secundară survine după unele tumori osoase: condroblastoame, fibromul condromixoid, fibromul nonosifiant, tumora cu celule gigante sau displazia fibroasă.
Forma secundară reprezintă 30% dintre chisturile osoase anevrismale şi nu este considerată neoplasm, deoarece pacienţii nu au translocaţia prezentă în forma primară.
Formele primare de chist anevrismal sunt determinate genetic de perturbări prezente la nivelul segmentelor 7p16p şi 17p11-13 specifice oncogenei USP6 şi promotorului CDH11. Cea mai frecventă translocaţie descrisă, t (q22; p13), determină juxtapunerea regiunii promotoare CDH 11 pe 16p22. Această mutaţie determină activarea metalproteinazei matriceale (MMP – matrix metallproteinase) prin NF-kB. MMP-urile activate degradează componentele matricei extracelulare (ECM – extracellular matrix) şi permit creșterea şi extinderea rapidă a leziunilor din chistul osos anevrismal (2). Se consideră că tumora nu are potenţial malign.
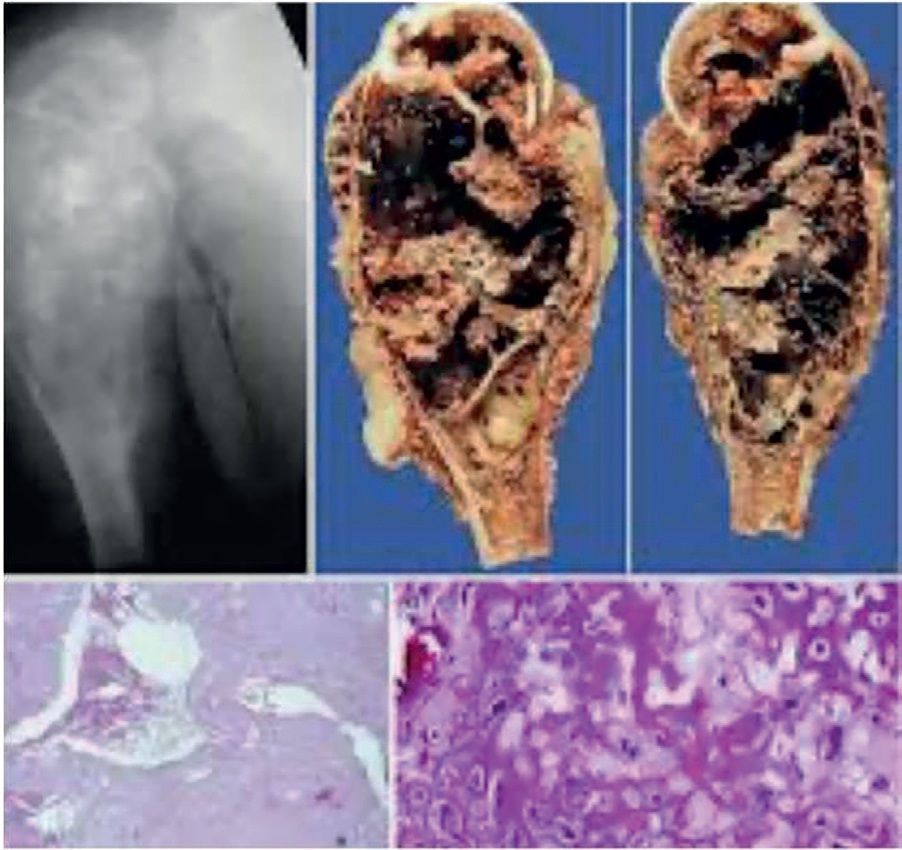
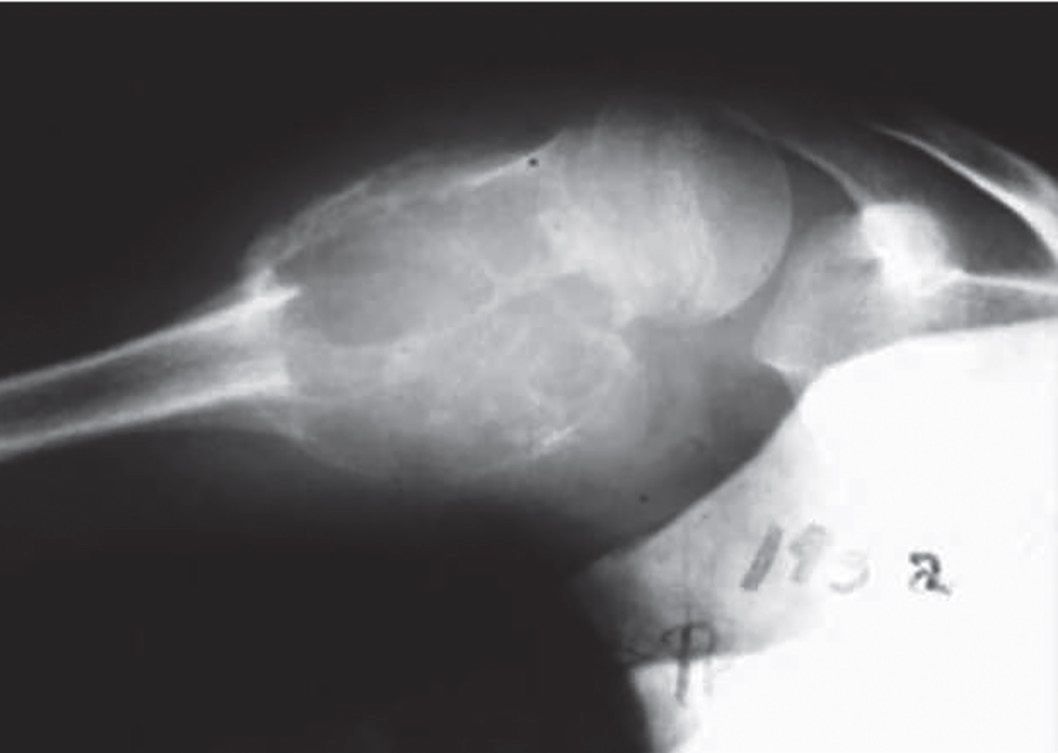
Imaginea caracteristică a fost descrisă de Jaffe ca o leziune în care „osul pare suflat” sau „balonat în afara conturului normal” şi acoperit de un strat subţire de os de neoformaţie subperiostal (fig. 1). Chistul osos anevrismal se localizează cel mai frecvent, în 80% dintre cazuri, în metafiza oaselor lungi şi este poziţionat excentric, rar apare centric sau subperiostic. La nivelul rahisului se poate localiza la nivelul componentelor arcului vertebral, dar se poate extinde şi somatic.
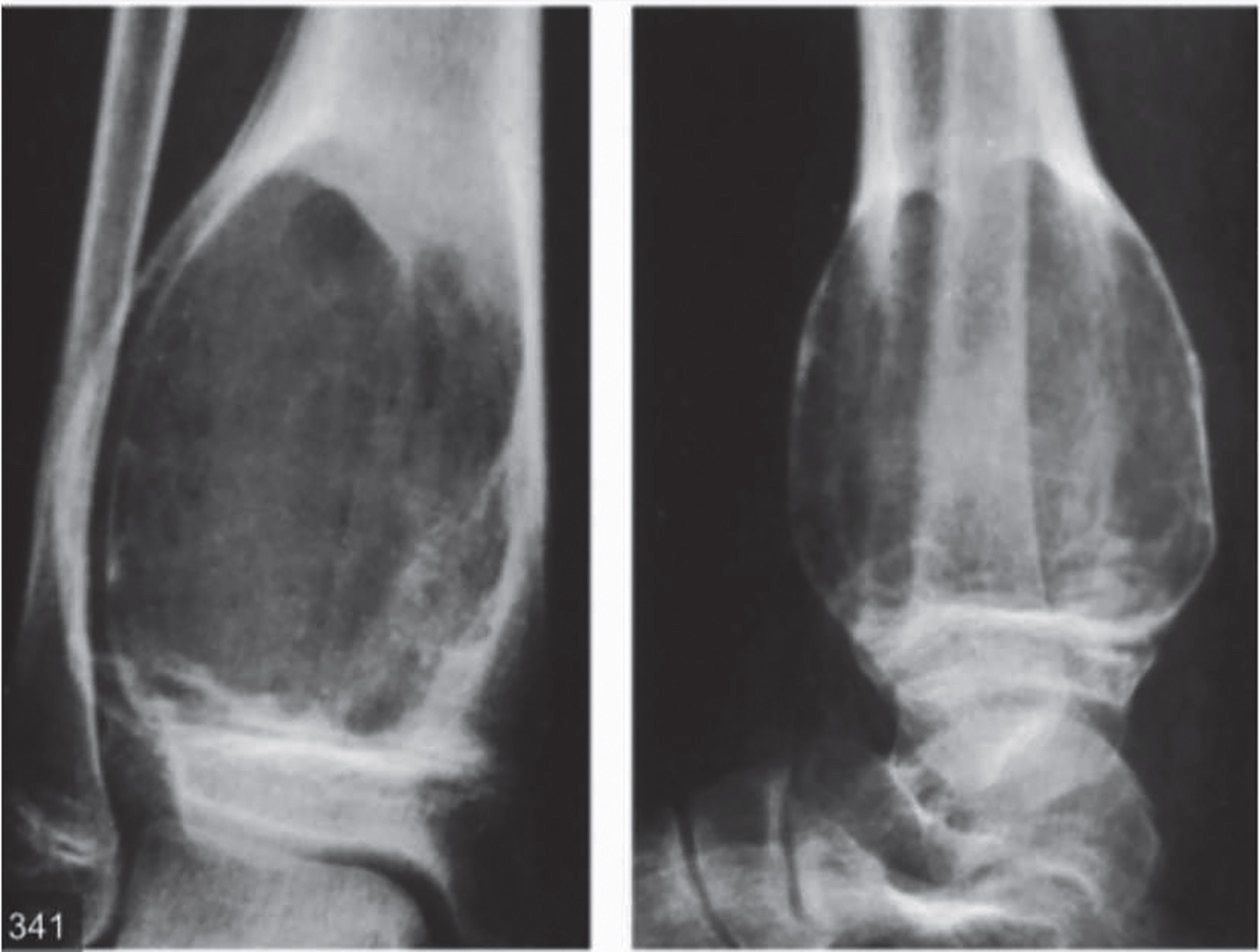
Evaluarea periodică a chistului osos anevrismal permite stabilirea stadiului evolutiv. Capanna împarte evoluţia radiologică a chistului în trei faze: inactivă, activă şi agresivă (fig. 2) (3). Faza inactivă are caracteristică o zonă chistică delimitată de o reacţie periostală care apare ca un lizereu sclerotic. Chistul activ are o peliculă osoasă discontinuă întreruptă brusc, iar delimitarea configuraţiei este preluată de periost. Aspectul circumferenţial al corticalei este de tip areolar.
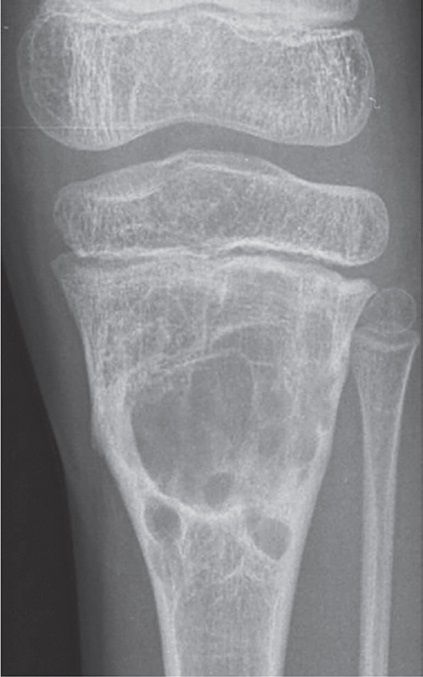
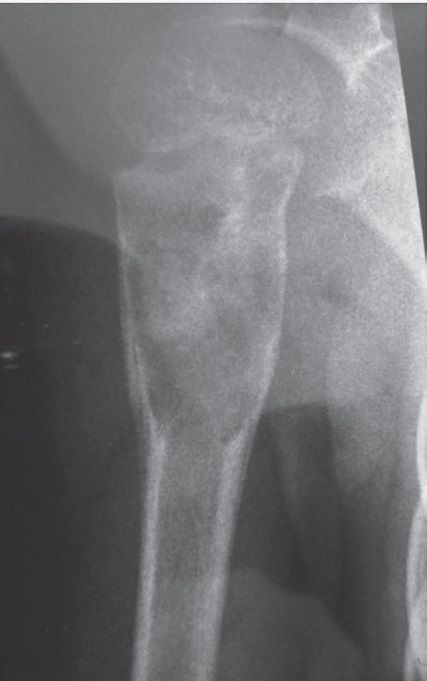
Chistul agresiv nu prezintă semne de osteogeneză reparatorie şi o margine endostală bine definită. Aspectul radiologic este de distrucţie osoasă totală.
Tomografia computerizată (CT) are rolul de a clarifica imaginile identificate radiologic, mai ales când aceste leziuni apar la nivelul rahisului. Necesitatea sa devine mult mai evidentă pentru a stabili dacă chistul osos anevrismal a invadat corpul vertebral sau canalul medular. CT pune în evidenţă nivelurile fluid-fluid dacă pacientul poate sta liniştit destul de mult timp pentru a se produce sedimentarea conţinutului sangvinolent.
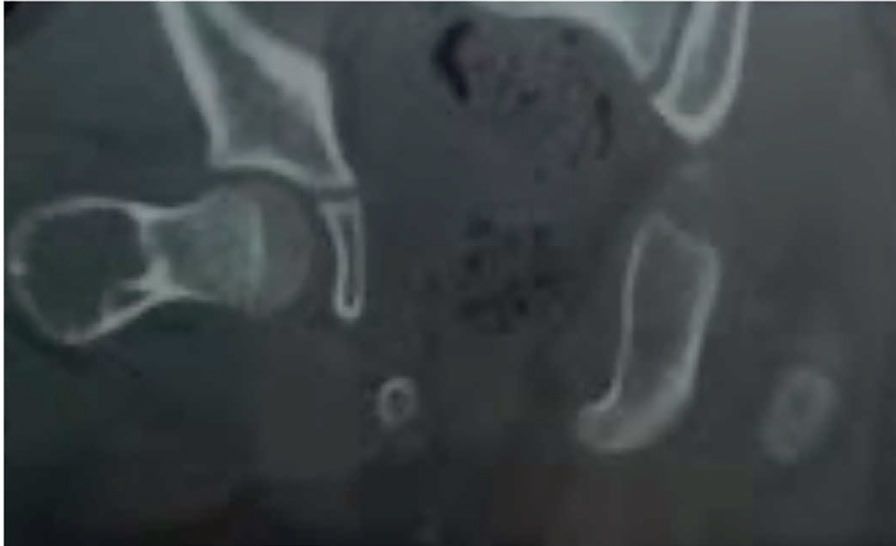
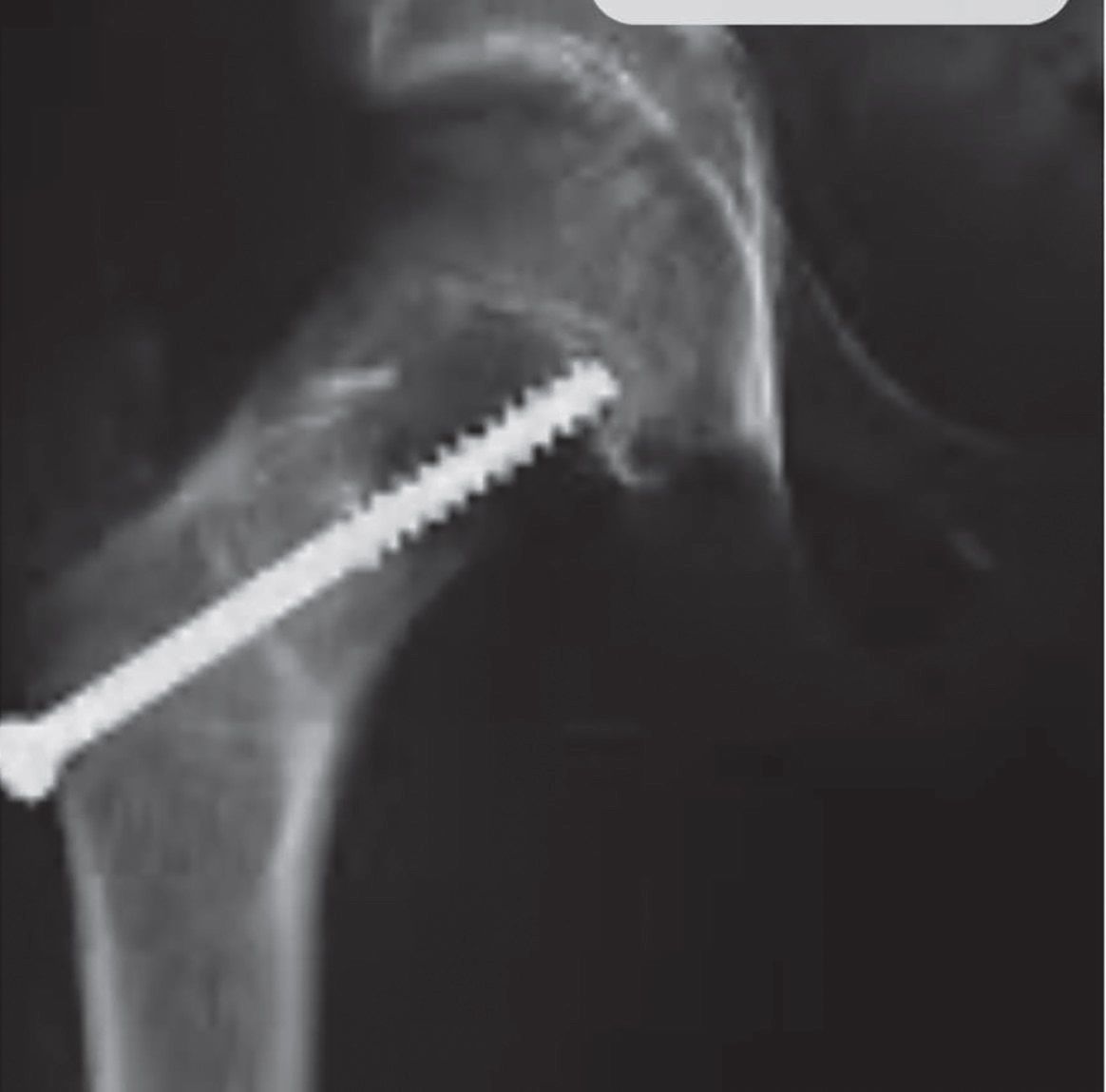
Fig. 3 - a) COA localizat trohanterocefalic: colul femural păstrează o zonă cu structură normală care permite osteosinteza cu un cui, placă sau un șurub; b) Șurub canelat plasat translezional, după chiuretaj și alezaj cu freză de mare viteză, la 0,9 mm de cartilajul de creștere
Camerele chistului nu au circulaţie activă cuplată cu circulaţia canalului medular şi apar astfel nivelurile fluid-fluid. Imaginile CT și CT-3D permit chirurgului, atunci când se impune operaţia, stabilirea punctelor critice ale intervenţiei şi efectuarea unui planinng pentru a alege cea mai potrivită intervenţie şi metoda de sinteză sau implanturile necesare (fig. 3).
IRM cu substanţă de contrast ajută la diferenţierea formei clasice de forma solidă și furnizează indicii preţioase în legătură cu (4):
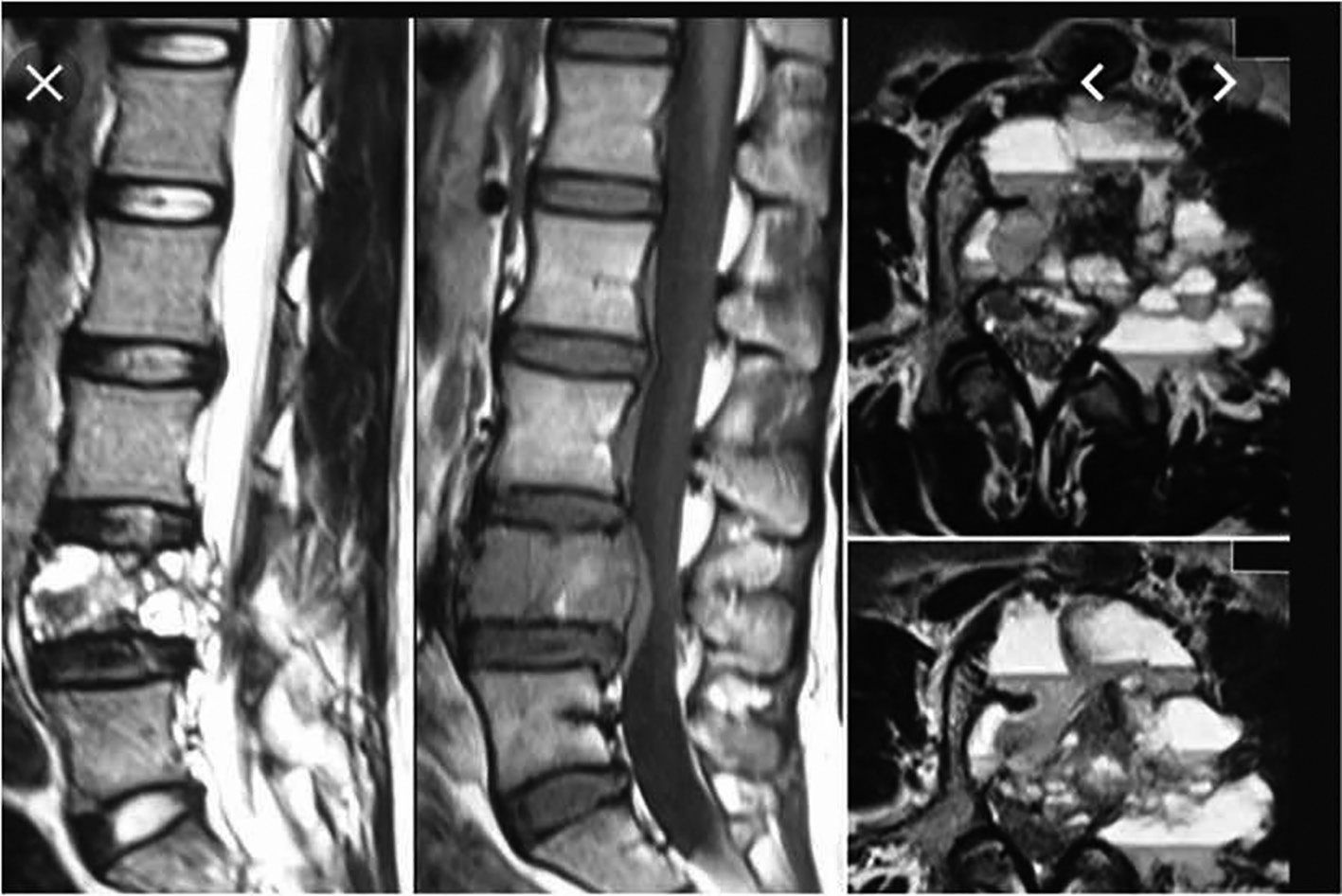
Prezenta unei diformităţi în care un segment osos are configuraţia unei „bule de săpun” în care se identifică imagistic niveluri fluid-fluid nu este patognomonică pentru chistul osos anevrismal.
Aceste aspecte pot fi întâlnite şi în chistul osos simplu, osteoblastom, tumora cu celule gigante şi osteosarcomul telangiectazic. Diagnosticul de certitudine se stabileşte pe baza examenului histologic confirmat de examenul imunohistochimic. Macroscopic, chistul osos anevrismal conţine ţesut spongios rarefiat şi sânge acoperit de un strat subţire de os. Microscopic sunt prezente hematii, fibroblaști, os trabecular, hemosiderină şi celule gigante polinucleate (fig. 5).
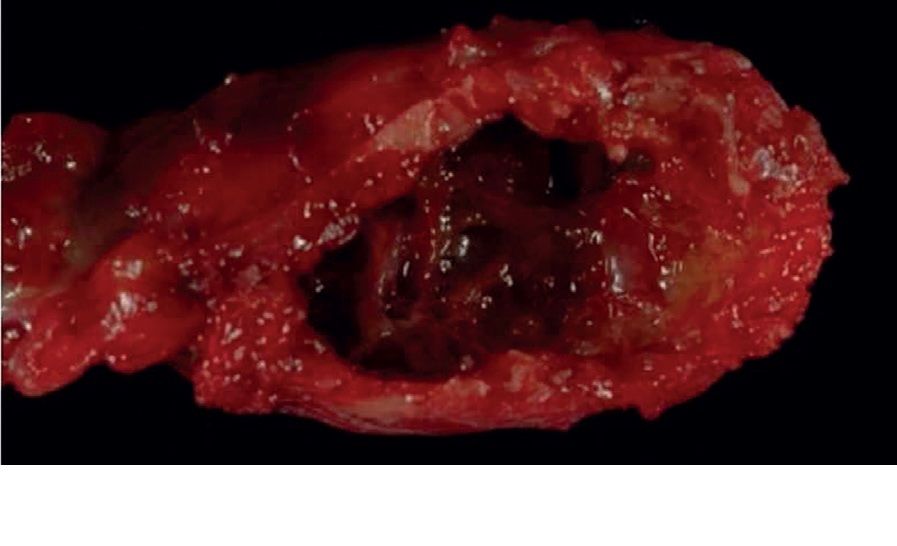
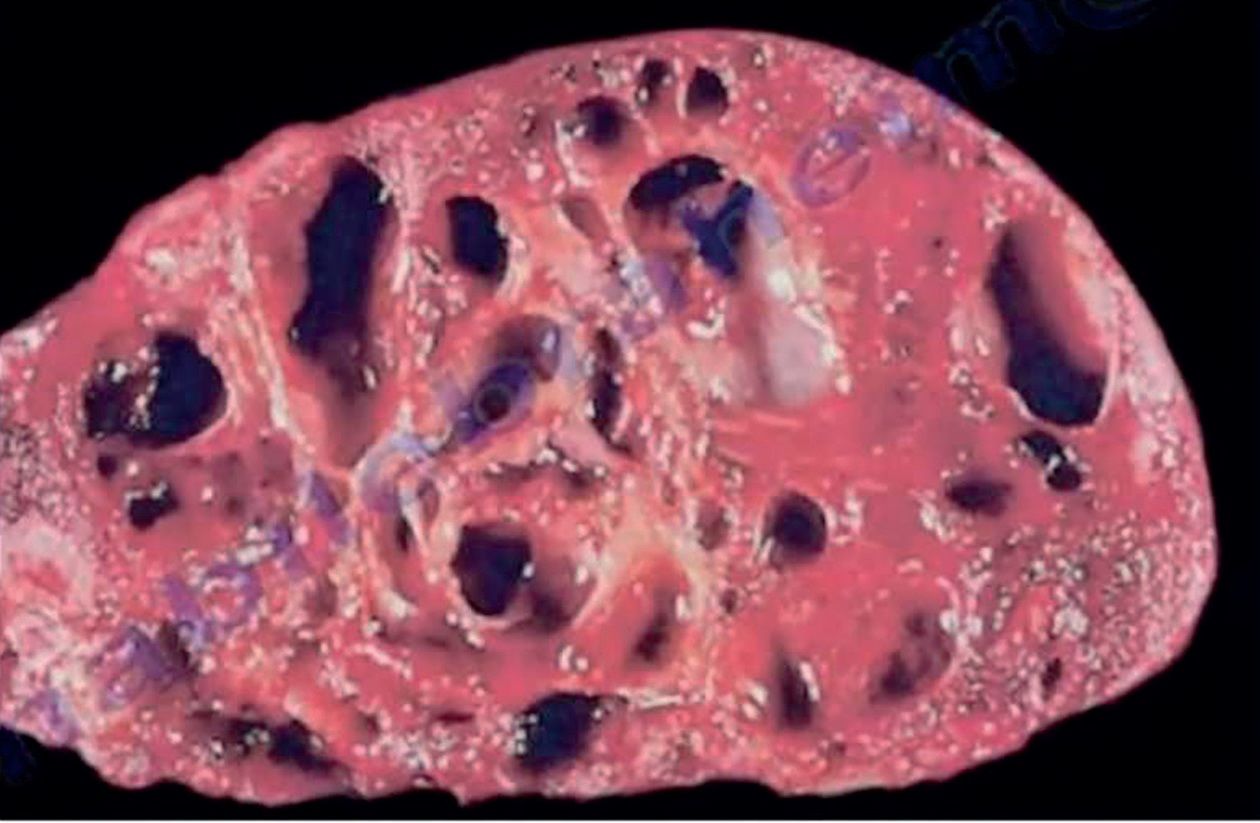
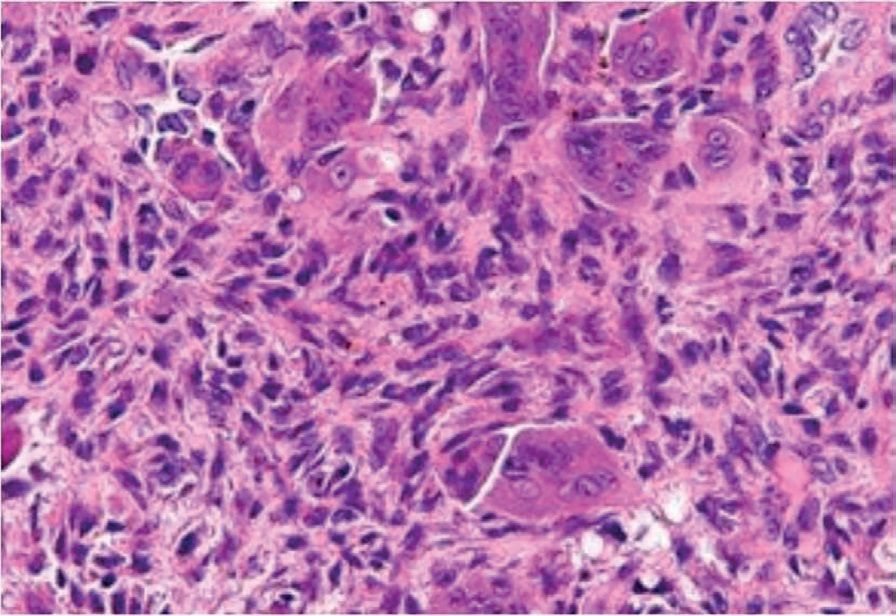
Fig. 5 - CAO extremitatea proximală a fibulei a) extremitatea proximală a fibulei rezecate; aspect macroscopic pe secţiune transversală; b) aspect macroscopic pe secţiune transversală; multiple leziuni litice; c) microscopic apar fibroblaști, celule gigante polinucleate şi os trabecular
Se poate face prin abord deschis, prin puncţie sau chiuretaj. Metoda standard se realizează prin abord deschis. Această metodă permite recoltarea unui eşantion ţintit, care se prelevează din zona cu cele mai evidente modificări vizualizate macroscopic. Biopsia aspirativă cu ac fin este mai puţin invazivă şi este edificatoare în chistul osos anevrismal, dar pot să apară cazuri de osteosarcom telangiectazic nediagnosticate. Chiuretajul biopsic percutan a trezit interes deosebit după ce s-a observat vindecarea unor chisturi osoase anevrismale după biopsie (5,6). Această metodă de diagnostic şi tratament a fost practicată cu mult înainte în ţările est-europene.
Chiuretajul trebuie să furnizeze material bioptic din mai multe părţi ale chistului şi să distrugă suficient din arhitectura internă a chistului pentru a induce vindecarea. Pentru a obţine vindecarea se selectează chisturile mai mici, mai puţin agresive şi cu imagini sugestive de COA primar (5). Chiuretajul endoscopic distruge configuraţia internă a chistului şi induce remodelarea corticalei afectate de chist (7). Vindecarea chistului este constatată radiologic şi nu se cunoaşte rata recidivei.
Orice leziune osoasă chistică în care osul apare „balonat” în afara conturului osos şi care prezintă nivelurile fluid-fluid impune diferenţierea leziunilor benigne de leziunile maligne. Chistul osos anevrismal trebuie diferenţiat de ostesarcomul telangiectazic. Este o problemă extrem de dificilă şi are în vedere în special examenul microscopic şi complementar şi datele imagistice.
Examinarea microscopică cu putere de rezoluţie mică nu poate face diferenţierea, deoarece imaginile sunt identice. Numai examinarea cu putere de rezoluţie mare pune în evidenţă aspectul malign prezent în osteosarcomul telangiectazic prin identificarea celulelor sarcomatoase, iar în chistul osos anevrismal se evidenţiază fibroblaști.
Diagnosticul diferenţial dintre chistul osos anevrismal şi osteosarcomul telangiectazic (OST) estesugerat de următoarele criterii (8) (fig. 6):

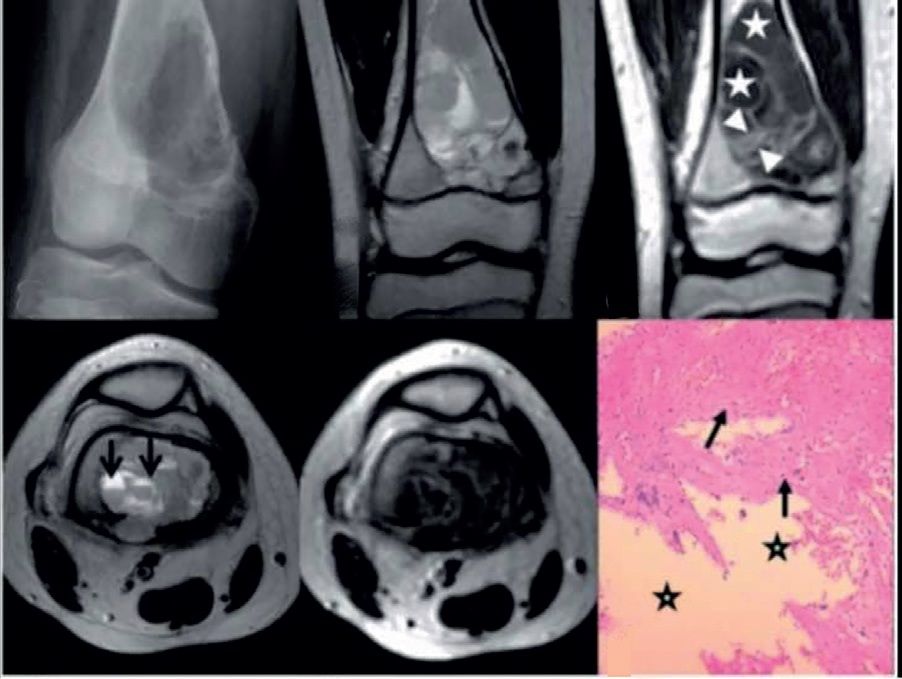
Fig. 6 - Elemente definitorii pentru a diferenţia COA de OST (osteosarcomul telangiectazic); a) COA extremitatea proximală fibulă. Radiologic, aspectul este de COA activ sau agresiv; macroscopic, corticala este continuă şi trabeculele osoase bine reprezentate, iar microscopic, la examinarea cu putere de rezoluţie mare, apar celule gigante polinucleate şi fibroblaști (după L.G. Olvi şi colab.) b) OST extremitate distală femur la un pacient în vârstă de 12 ani. Radiologic, pentru o leziune osteolitică activă, CT şi IRM ilustrează o structură medulară modificată în zona litică, niveluri fluid-fluid, aspectul de fagure de miere; microscopic, la examinarea cu putere de rezoluţie mare, un ţesut conjunctiv în care sunt prezente celule sarcomatoase fără grad înalt de diferenţiere.
Chistul osos netratat evoluează extensiv şi distructiv şi se pot consemna mai multe eventualităţi: tulburări de creştere prin invadarea cartilajului de creştere, deviaţii in var sau valg şi scurtarea segmentului respectiv, invadarea articulaţiei limitrofe urmată de limitarea mişcărilor şi anchiloza vicioasă. De regulă, distrucţiile masive şi invadarea articulaţiei necesită endoprotezare. Dacă leziunile distructive sunt la o distanţă egală sau mai mare de 2 cm, este de preferat reconstrucţia, mai ales când pacientul are vârsta sub 12 ani.
Fractura pe os patologic apare cel mai frecvent la nivelul extremităţii proximale a femurului. Ea interesează baza colului femural, zona pretrohanteriană, intertrohanteriană şi subtrohanteriană. Aceste fracturi necesită tratamentul întregului complex lezional chist-fractură. Abordul trebuie să fie minim, manevrele de reducere minime şi sinteza cât mai sumară, pentru a evita leziuni vasculare.
Consolidarea stabilizării va fi asigurată cu un fixator extern monoplan, care va fi menţinut 3-4 săptămâni. Vindecarea spontană este o eventualitate de excepţie (9).
Decizia de a rămâne în expectativă se va lua în considerare atunci când chistul osos anevrismal se află într-un stadiu și are o localizare care nu implică risc de fractură și leziuni distructive ulterioare. În mod obișnuit, după stabilirea diagnosticului de chist osos anevrismal se recomandă tratament.
Bibliografie
Dacă vrei să fii la curent cu tot ce se întâmplă în lumea medicală, abonează-te la „Viața Medicală”, publicația profesională, socială și culturală a profesioniștilor în Sănătate din România!
Titularii abonamentelor pe 12 luni sunt creditați astfel de:
Cookie-urile ne ajută să vă îmbunătățim experiența pe site-ul nostru. Prin continuarea navigării pe site-ul www.viata-medicala.ro, veți accepta implicit folosirea de cookie-uri pe parcursul vizitei dumneavoastră.
Da, sunt de acord Aflați mai multe